多支肌肉异常肌反应监测在面肌痉挛微血管减压术中的应用
宫达森 崔云 岳树源
面肌痉挛是一种以不受意识控制的面部肌肉收缩或抽搐为特征的神经肌肉病,大多单侧发病,自眼轮匝肌始逐渐累及整个面部肌群,其发病机制尚未阐明,倾向于面神经根出脑干区(RExZ)受压所致[1]。微血管减压术(MVD)是目前最为有效的外科治疗方法[2],手术成功很大程度取决于对责任血管的判断和减压程度[3]。异常肌反应(AMR)亦称侧方扩散反应(LSR),是一种异常肌肉收缩的电生理学特征[4⁃5],当刺激面神经颧支或下颌支时,可在面神经其他分支所支配的肌肉监测到异常肌肉收缩反应,面神经与血管接触处充分减压后症状消失。故异常肌反应监测常用于面肌痉挛患者微血管减压术中面神经功能评估和术后疗效预测[6⁃8]。然而,并非所有面肌痉挛患者术中均可监测到这种异常肌反应[9],有些患者减压后异常肌反应虽然消失但并未伴随面肌痉挛症状的缓解[10]。为了探讨异常肌反应监测在面肌痉挛患者微血管减压术中的应用价值,笔者对天津医科大学总医院神经外科近3年收治的96例面肌痉挛患者微血管减压术中面神经多分支支配肌肉的异常肌反应情况进行回顾分析,以为术中选择刺激点、定位相应肌肉、判断疗效提供借鉴。
对象与方法
一、观察对象
1.纳入与排除标准 (1)面肌痉挛的诊断符合贾建平和陈生弟教授所著第7版《神经病学》[11]有关“脑神经疾病的面肌痉挛”标准,痉挛强度达Cohen分级Ⅲ级或Ⅳ级[12]。(2)均为单侧面肌痉挛患者。(3)年龄18~75 岁。(4)术前经 MRI、三维时间飞跃(3D⁃TOF)⁃MRA证实面神经与责任血管接触。(5)微血管减压术中监测面神经多分支支配肌肉的异常肌反应。(6)入组患者均排除以下情况:颅内占位性病变继发面肌痉挛、术前接受过肉毒毒素治疗、神经变性病,以及合并严重的基础病。
2.一般资料 根据纳入排除标准,选择2017年1月至2019年6月在我院神经外科住院治疗的面肌痉挛患者共96例,男性34例,女性62例,年龄21~73岁,平均(53.76±10.75)岁;症状持续时间1~180 个月,中位时间为53.76(48.00,62.00)个月;左侧面肌痉挛53例(55.21%)、右侧43例(44.79%);初期临床症状表现为眼睑跳动后出现嘴角抽搐,严重者可累及颈阔肌,向下牵拉嘴角,与眼睑发生联动抽搐。
二、研究方法
1.麻醉方案 患者健侧卧位,头部下垂约15°并向健侧旋转约10°,颈部微前屈。气管插管全身麻醉,先以咪达唑仑0.05 mg/kg、舒芬太尼0.40 μg/kg、罗库溴铵0.60 mg/kg和异丙酚2 mg/kg静脉注射进行诱导麻醉,然后以异丙酚4~6 mg/(kg·h)和瑞芬太尼0.40~0.60 μg/(kg·h)静脉泵注维持,无特殊情况术中不应用肌松药。
2.术中异常肌反应监测 采用美国Cadwell Laboratories公司生产的Cadwell Cascade 32导术中神经电生理监护系统,刺激电极置于患侧面神经颧支,记录电极置于同侧额肌、眼轮匝肌、口轮匝肌和颏肌。采取单一方波脉冲刺激,方波宽度为0.20 s,刺激持续时间为100~150 μs、强度为5~20 mA、频率为1 Hz。分别于麻醉前、微血管减压术前、微血管减压术后即刻记录面神经支配的同侧额肌、眼轮匝肌、口轮匝肌和颏肌异常肌反应。面肌痉挛异常肌反应定义为:刺激患者病变侧面神经颧支时,在其他分支恒定记录到的一种病理性诱发性肌电反应,同时肌电图监测可见特征性的自发性同步高频波形[1]。
3.疗效评价 术后1个月通过临床症状改善程度进行疗效评价:完全治愈,面部抽搐症状完全消失;延迟治愈,术后面部抽搐症状未即刻消失,但随访期间逐渐好转直至完全消失;有效,面部抽搐频率明显减少、强度明显减轻;无效,面部抽搐症状无改善或改善不明显;复发,面部抽搐症状消失后复又出现。其中,完全治愈和延迟治愈为治愈,治愈率(%)=(完全治愈+延迟治愈)/总例数×100%。
4.统计分析方法 采用SPSS 24.0统计软件进行数据处理与分析。计数资料以相对数构成比(%)或率(%)表示,采用χ2检验或Fisher确切概率法。呈正态分布的计量资料以均数±标准差(±s)表示,呈非正态分布的计量资料以中位数和四分位数间距[M(P25,P75)]表示。以P≤0.05为差异具有统计学意义。
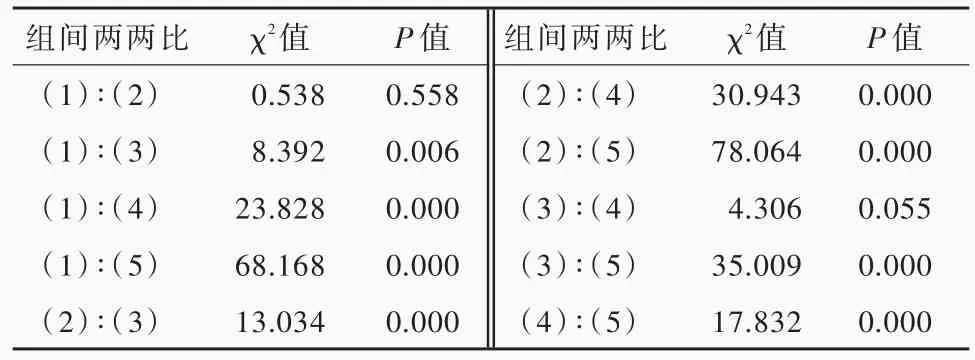
表2 面神经所支配多支肌肉异常肌反应阳性率的两两比较Table 2. Pairwise comparison of positive rate of AMR in multiple muscles innervated by facial nerve
结 果
本组96例患者术中刺激患侧面神经颧支后,均于同侧额肌、眼轮匝肌、口轮匝肌和颏肌记录到异常肌反应,总阳性率为97.92%(94/96),每支肌肉异常肌反应阳性率分别为额肌43.75%(42/96)、眼轮匝肌 38.54%(37/96)、口轮匝肌 64.58%(62/96)、颏肌78.13%(75/96)。4支肌肉异常肌反应阳性率差异具有统计学意义(P=0.000),同时监测多支肌肉的异常肌反应总阳性率高于监测单支肌肉(均P=0.000),颏肌和口轮匝肌的异常肌反应阳性率均高于额肌(P=0.000,0.006)和眼轮匝肌(P=0.000,0.000),但颏肌与口轮匝肌、额肌与眼轮匝肌之间差异无统计学意义(均P>0.05;表1,2)
本组2例(2.08%)未引出异常肌反应,1例术后治愈、1例未治愈;5例(5.21%)术后仍持续存在异常肌反应,3例治愈、2例未治愈;余89例(92.71%)患者术后异常肌反应均消失(图1~3),84例治愈,5例未治愈。89例异常肌反应消失的患者中3例术中切开硬脑膜时异常肌反应提前消失,其中有2例治愈、1例未治愈。异常肌反应消失组(89例)与异常肌反应持续存在组(5例)患者术后治愈率差异具有统计学意义(Fisher确切概率法:P=0.043,表3)。
讨 论
20 世纪 80 年代,Møller和 Jannetta[13]首先发现微血管减压术中电生理监测过程中出现的异常肌反应具有判断面神经减压程度之作用,因此提出可将这种异常肌反应作为一项疗效评价指标。后续研究显示,异常肌反应消失可提示责任血管减压充分,可以作为判断微血管减压术成功的指标[14⁃15],而且微血管减压术中异常肌反应消失得越彻底、减压效果越好[16⁃17]。
尽管越来越多的神经外科医师逐渐接受术中异常肌反应监测的方法,但是通过该项指标预测微血管减压效果的可靠性仍存有争议。通常情况下,刺激面神经颧支可引起面部肌电活动爆发,并可于颏肌记录到异常肌反应。然而有临床研究显示,并非所有面神经分支均可同时记录到异常肌反应(图3)[17];亦有部分患者术中切开硬脑膜或打开蛛网膜后,异常肌反应即消失(图2)[10]。有学者认为,虽然微血管减压术中出现的异常肌反应有助于定位责任血管并提示适时终止手术[6⁃7],但异常肌反应消失与长期疗效并非具有恒定的关联性[5]。Wei等[18]报告145例面肌痉挛接受微血管减压术的病例,术后9.66%(14/145)的患者仍持续存在异常肌反应,但临床症状均获得有效改善。
目前,关于异常肌反应的监测研究尚不十分规范,刺激位点可以是面神经颧支[7],也可以选择面神经下颌支[5],甚至采用面神经颧支和下颌支双重刺激[7];记录位点也不统一,有单一选择额肌者[19],有同时记录眼轮匝肌和颏肌者[7],虽然也有研究同时记录面神经支配的4支肌肉(额肌、口轮匝肌、颏肌和颈阔肌)[9],但是该项研究并未将面肌痉挛症状最为严重的眼轮匝肌纳入记录位点。为了更为全面地观察异常肌反应在面肌痉挛患者微血管减压术中的变化规律,本研究选择在刺激患侧面神经颧支的同时,分别记录同侧额肌、眼轮匝肌、口轮匝肌和颏肌的异常肌反应,结果显示,眼轮匝肌(38.54%,37/96)、额肌(43.75%,42/96)、口轮匝肌(64.58%,62/96)、颏肌(78.13%,75/96)异常肌反应阳性率逐渐增加,与既往研究结果相一致[4];而且,上述4支肌肉异常肌反应总阳性率(97.92%,94/96)明显高于单支肌肉,表明同时监测多支肌肉的异常肌反应可以更加全面地评估面肌痉挛患者抽搐症状分布特点,优于单一肌肉监测。
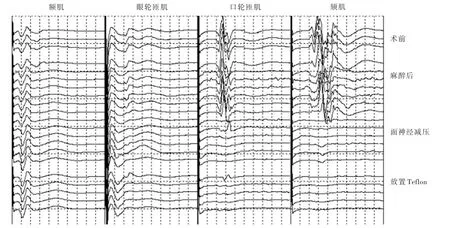
图1 女性患者,65岁。临床诊断为右侧面肌痉挛,行微血管减压术。术中刺激右侧面神经颧支,于同侧额肌、眼轮匝肌、口轮匝肌和颏肌监测到异常肌反应,经面神经充分减压后异常肌反应消失Figure 1 A female,65⁃year⁃old patient with right HFS was operated by MVD.After intraoperatively stimulating the zygomatic branch of the right facial nerve,AMR of right frontalis,orbicularis oculi,orbicularis oris and mentalis were monitored.AMR disappeared after facial nerve decompression.

图2 女性患者,63岁。临床诊断为右侧面肌痉挛,行微血管减压术。术中切开硬脑膜后右侧眼轮匝肌异常肌反应消失,面神经充分减压后右侧额肌、口轮匝肌和颏肌异常肌反应消失Figure 2 A female,63⁃year⁃old patient with right HFS was operated by MVD. AMR of right orbicularis oculi disappeared early after dural incision. AMR of right frontalis,orbicularis oris and mentalis disappeared after facial nerve decompression.
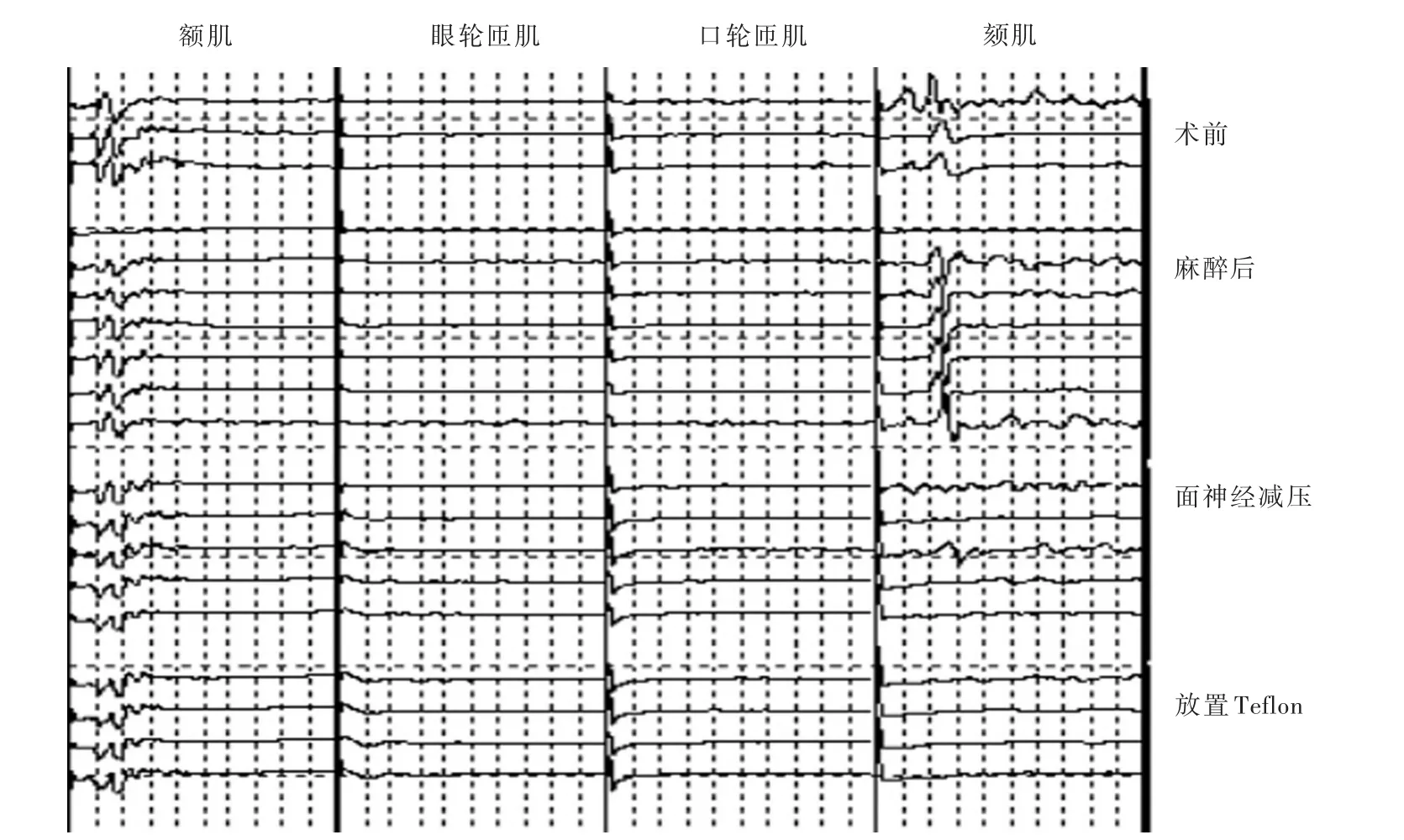
图3 女性患者,44岁。临床诊断为左侧面肌痉挛,行微血管减压术。术中刺激左侧面神经颧支,未引出同侧眼轮匝肌和口轮匝肌异常肌反应,经面神经充分减压后左侧额肌和颏肌异常肌反应消失Figure 3 A female,44⁃year⁃old patient with left HFS was operated by MVD.After intraoperatively stimulating the zygomatic branch of the left facial nerve,AMR could not be detected from left orbicularis oculi and orbicularis oris.AMR of the left frontalis and mentalis disappeared after facial nerve decompression.

表3 异常肌反应消失组与持续存在组患者治愈率的比较[例(%)]*Table 3. Comparison ofcure rate between AMR disappearance group and AMR persistence group[case(%)]*
本组96例患者中有3例(3.13%)术中打开硬脑膜释放脑脊液时异常肌反应提前消失,2例为左侧病变、1例为右侧病变,均为女性,症状持续时间≤1年,推测是由于责任血管对面神经的压迫较轻,释放脑脊液后异常肌反应完全消失,表明面神经减压充分,2例治愈,1例有效,笔者认为无论异常肌反应何时消失,均提示预后良好。
本组有5例患者术后仍持续存在异常肌反应,其中有3例治愈(2例面肌抽搐痊愈、1例延迟痊愈)、2例未治愈;其余89例患者术后异常肌反应完全消失,其中有84例治愈(面肌抽搐症状完全治愈)、5例未治愈;异常肌反应消失组治愈率高于持续存在组,提示术后异常肌反应消失可以反映面神经减压效果。有研究显示,约有1/3的面肌痉挛患者并非术后面肌抽搐症状即能得到改善,而需经历数月甚至 1 年[20⁃21]。因此,“中枢理论”的倡导者认为,责任血管压迫周围面神经可以导致面神经过度兴奋,从而逆行引起面神经运动核异常放电[22]。由此推测,减压术后面肌抽搐症状未缓解可能是面部运动神经元逆向点火扩散的结果。
综上所述,面肌痉挛患者微血管减压术的疗效受术者经验,个体神经、血管解剖关系以及异常肌反应监测等因素的综合影响。但是这种面神经多分支支配肌肉异常肌反应监测的策略可以获得更高效的缓解率,能够更好地服务临床。与此同时,监测面神经多分支支配肌肉可以明显提高异常肌反应阳性率,避免不必要的显露损伤,提高治愈率。术后异常肌反应消失可辅助评估微血管减压术疗效,预测患者预后。
利益冲突 无

