腹腔镜与开腹对巨大子宫肌瘤剔除的疗效对比
姜丽 赵银玲 吴少君 卜新华
【摘 要】 目的:研究腹腔镜和开腹对子宫肌瘤剔除的治疗效果。方法:选取本院于2016年1月至2018年4月收治的50例巨大子宫肌瘤(子宫>孕12周或肌瘤>8cm)患者作为研究对象,采用掷色子的方式分成观察组和对照组,每组25例。对照组予以开腹手术治疗,观察组予以腹腔镜子宫肌瘤剔除术。对比两组患者的手术和并发症情况。结果:观察组患者的住院时间、手术时间、肛门排气时间和术中出血量均明显优于对照组;与对照组相比,观察组并不增加术中术后的并发症;观察组的疼痛评分为(2.36±0.52)分,对照组的疼痛评分为(4.51±1.26)分;上述指标中观察组明显优于对照组,差异具有统计学意义(P<0.05)。结论:腹腔镜子宫肌瘤剔除术应用于子宫肌瘤治疗中可取得理想的治疗效果,且不增加并发症发生率,值得在临床应用。
【关键词】 巨大子宫肌瘤;腹腔镜;开腹
子宫肌瘤为女性生殖系统疾病,属于一种良性肿瘤,在临床较为常见,且易发于30岁以上妇女。当前用于该疾病的治疗方式主要为手术治疗,传统手术方式为开腹子宫肌瘤剔除术或者经阴道子宫肌瘤剔除术,其中开腹子宫肌瘤剔除术会对患者产生较大创伤,术中出血量相对较多,且易发术后感染,术后需较长时间才能恢复[1]。而经阴道子宫肌瘤剔除术虽然手术创伤较小,但是术野范围有限,难以有效剥离,易感染[2]。随着临床医疗技术的发展,腹腔镜技术逐渐被推广使用,将其应用于子宫肌瘤剔除中具有一定优势,比如出血量少、安全性高、治疗效果显著等。此次研究针对腹腔镜巨大子宫肌瘤剔除术进行相关探讨,详细报道如下。
1 资料与方法
1.1 一般资料
选取本院于2016年1月至2018年4月收治的50例巨大子宫肌瘤(子宫>孕12周或肌瘤>8cm)患者作为研究对象,分成观察组和对照组,每组为25例。其中观察组年龄为28~53岁,平均年龄(42.68±3.57)岁;包括2例浆膜下肌瘤,18例肌壁间肌瘤,5例阔韧带肌瘤。肌瘤最大直径为7~13cm,平均(9.1±2.1)cm,其中,单发性肌瘤9例,多发性肌瘤16例。对照组年龄为25~54岁,平均年龄为(41.25±3.07)岁;包括1例浆膜下肌瘤,20例肌壁间肌瘤,4例阔韧带肌瘤。肌瘤最大直径为7~15cm,平均(9.4±2.2)cm,其中,单发性肌瘤7例,多发性肌瘤18例。患者表现为白带异常、腰骶部酸痛、月经不规则等症状。两组患者均为自愿参与此次研究,并已签署患者知情同意书。两组患者基本资料对比无显著差异,不具统计学意义(P>0.05),可做进一步分析。
1.2 方法
对照组予以开腹子宫肌瘤剔除术,对患者进行腰硬联合麻醉,常规开腹,进入腹腔后将突出肿瘤部位的浆肌层切开,肿瘤剔除完成之后缝合瘤腔并关腹。术毕常规抗感染治疗[3]。
观察组予以腹腔镜子宫肌瘤剔除术,取患者仰卧位,实施全麻,做好皮肤消毒处理,在脐部上缘2~4cm处切一横向切口,长度约为1cm,利用10mm Trocar进行穿刺,之后将腹腔镜置入,保持气腹压力为14mmHg;使臀部高于头部30°,取左下腹反麦氏点进行10mm Trocar穿刺,耻骨联合上缘左侧、麦氏点分别进行5mm Trocar穿刺,开始手术;将12u垂体后叶素注射至肌瘤旁正常子宫肌层处,横向或斜向利用电钩将肌瘤表面切开,利用有齿抓钳夹住肌瘤开始牵引,实现肌瘤分离,进行电凝止血,剥离肿瘤,经粉碎器旋切后取出,采用可吸收的丝线缝合;用0.9%的氯化钠溶液进行腹腔冲洗,检查患者的渗血情况,如无异常将手术用具取出,缝合切口;术后常规抗感染治疗,静滴缩宫素。
1.3 观察指标
观察两组患者的手术情况,包括术中出血量、手术时间、肛门排气时间和住院时间;观察两组患者的并发症情况,包括切口愈合不良、血管损伤和皮下气肿等;观察两组患者的疼痛程度,总分10分,分值越高疼痛程度越明显。
1.4 统计学分析
本次研究数据均录入SPSS 21.0统计学软件中进行处理分析,用率(%)表示计数资料,行χ2检验;用(±s)表示计量资料,用t检验。P<0.05表示差异有统计学意义。
2 结果
2.1 对比两组患者的手术情况
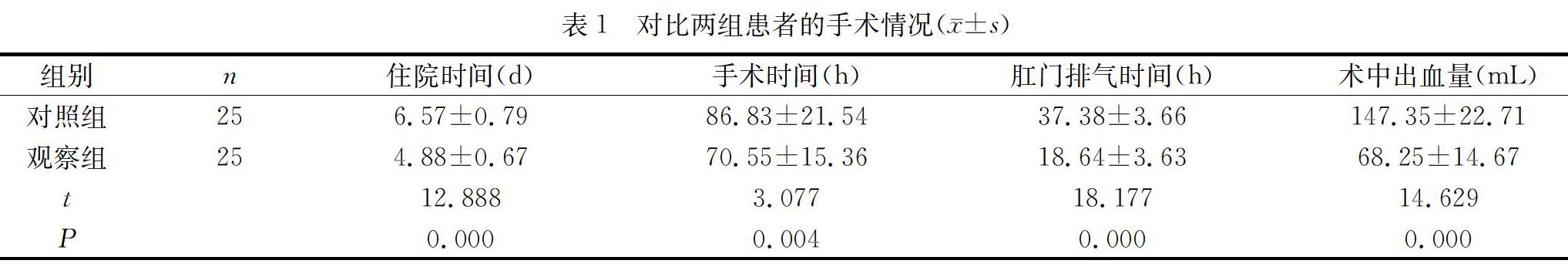
观察组患者的住院时间、手术时间、肛门排气时间均明显短于对照组,同时观察组的术中出血量也明显少于对照组,差异具有统计学意义(P<0.05)。详见表1。
2.2 对比两组患者并发症发生情况
观察组与对照组术后各有1例患者出现发热,两组均无血管损伤、泌尿系统损伤、肠梗阻、切口愈合不良等并发症。观察组无中转开腹及皮下气肿等并发症。2.3 对比两组患者的疼痛评分
观察组的疼痛评分为(2.36±0.52)分,对照组的疼痛评分为(4.51±1.26)分,观察组明显低于对照组,差异具有统计学意义(P<0.05)。
3 讨论
子宫肌瘤是一种常见的妇科疾病,多发于38岁以上女性,对患者的健康造成严重威胁,有研究指出该病的发病率呈现上升趋势,且向年轻化发展。子宫肌瘤由于患病部位特殊,会影响女性的生殖功能,因此治疗时患者更希望维持子宫的生理功能。当前,该疾病主要通过手术方式治療,传统的开腹手术虽然具有操作方便、技术难度较小的特点,但是却给患者造成严重创伤,而且需要的恢复时间较长,在一定程度上增加了细菌感染率[4]。随着微创技术的发展,腹腔镜子宫肌瘤剔除术逐渐被推广使用,其治疗优势在于创伤小、切口小,有利于患者尽早恢复,是希望保留子宫和生育能力的患者的理想手术方式[5]。郑霞等[6]研究发现,与开腹子宫肌瘤剔除术相比,腹腔镜剔除术对体液免疫和细胞免疫功能的影响较小,对机体的应激反应小,创伤轻微,有助于术后康复。
此次研究结果显示,观察组的住院时间,手术时间、肛门排气时间相比对照组时间更短,同时观察组患者的出血量也明显少于对照组,差异具有统计学意义(P<0.05),说明腹腔镜下子宫肌瘤剔除术相比传统开腹手术而言,对患者造成的创伤更小,可减少术中出血量,缩短患者排气时间和住院时间。对比两组患者的术后并发症情况,两组各有1例发热,两组均无血管损伤、泌尿系统损伤、肠梗阻、切口愈合不良等并发症。观察组无中转开腹及皮下气肿等并发症,说明腹腔镜下子宫肌瘤剔除术不增加术中、术后的并发症,可取得良好的预后效果,是安全可行的。对比两组患者的疼痛评分,观察组评分为(2.36±0.52),对照组为(4.51±1.26),观察组明显优于对照组,差异具有统计学意义(P<0.05)。说明腹腔镜下子宫肌瘤剔除术可减轻给患者造成的身体痛苦,降低疼痛程度。
腹腔鏡下巨大子宫肌瘤剔除的难点主要为操作空间小、出血多、切口缝合困难等,针对上述难点,本次研究总结经验如下:1)置镜孔选择脐孔上方2~4cm处较合适,可扩大手术操作空间,便于暴露,易于操作。2)可于肌瘤旁正常子宫肌层注射垂体后叶素,使得子宫收缩,减少术中出血。许玲[7]认为,腹腔镜阻断子宫动脉后行子宫肌瘤切除,能够有效减少术中出血。3)传统的缝合方法为从瘤腔的底部到浆肌层进行分层的间断或连续缝合[8]。本研究采用连续的垂直褥式填塞缝合法进行缝合,即先对切口的浆肌层进行连续缝合,然后将子宫浆肌层填塞到瘤腔内进行压迫止血。此缝合方法较为简单,易于掌握,与传统的缝合方法相比,对瘤腔的压迫止血效果更好,出血量更少[9]。有学者[10]认为,在腹腔镜子宫肌瘤剔除术中,棒球缝合法与传统缝合法相比,缝合时间更短,术中出血量更少,亦安全有效,临床亦可采用。
综上所述,子宫肌瘤对女性患者造成严重不良影响,有必要采取有效的治疗措施,腹腔镜子宫肌瘤剔除术在此方面具有一定的治疗优势,对患者造成的创伤较小,术中出血量少,可缩短住院时间,且不增加术中术后的并发症,有利于患者尽快康复。可见,该手术方式临床应用价值较高。
腹腔镜手术是一门新发展起来的微创方法,是未来手术方法发展的一个必然趋势。随着工业制造技术的突飞猛进,相关学科的融合为开展新技术、新方法奠定了坚定的基础,加上医生越来越娴熟的操作,使得许多过去的开放性手术现在已被腔内手术取而代之,大大增加了手术选择机会。后腹腔镜手术传统方法是在病人腰部作三个1cm的小切口,各插入一个叫做“trocar”的管道状工作通道,以后一切操作均通过这三个管道进行;再用特制的加长手术器械在电视监视下完成与开放手术同样的步骤,达到同样的手术效果。
腹腔镜手术与传统手术相比,深受患者的欢迎,尤其是术后瘢痕小、又符合美学要求,青年病人更乐意接受,微创手术是外科发展的总趋势和追求目标。目前,腹腔镜手术的金标准是胆囊切除术,一般地说,大部分普通外科的手术,腹腔镜手术都能完成。如阑尾切除术,胃、十二指肠溃疡穿孔修补术、疝气修补术、结肠切除术、脾切除术、肾上腺切除术,还有卵巢囊肿摘除、宫外孕、子宫切除等,随着腹腔镜技术的日益完善和腹腔镜医生操作水平的提高,几乎所有的外科手术都能采用这种手术。
参考文献
[1] 郭玉琳.腹腔镜下子宫肌瘤剔除术与传统开腹子宫肌瘤剔除术治疗子宫肌瘤疗效对比研究[J].陕西医学杂志,2016,45(07):824-826.
[2] 孙亚晶,张宜群.腹腔镜下与开腹子宫肌瘤剔除术的临床效果与并发症对比分析[J].中国性科学,2016,25(04):50-52.
[3] 张丽云,杨金铭,王健,等.悬吊式腹腔镜与开腹手术子宫肌瘤剔除术的比较研究[J].中国煤炭工业医学杂志,2016,19(08):1092-1095.
[4] 唐海英,王体春,胡亮,等.机器人辅助腹腔镜与开腹子宫肌瘤切除术比较的Meta分析[J].中国介入影像与治疗学,2016,13(04):248-253.
[5] Glaser L M,Friedman J,Tsai S,et al.Laparoscopic myomectomy and morcellation:A review of techniques,outcomes,and practice guidelines[J].Best Pract Res Clin Obstet Gynaecol,2018,46:99-112.
[6] 郑霞,朱烨.开腹与腹腔镜下子宫肌瘤剔除术对多发或巨大子宫肌瘤的疗效对比[J].实用癌症杂志,2018,33(01):140-142.
[7] 许玲.腹腔镜阻断子宫动脉后子宫肌瘤切除术治疗子宫肌瘤的疗效观察[J].实用癌症杂志,2018,33(01):140-142.
[8] Fujimoto A,Morimoto C,HosokawaY, et al.Suturing method as a factor for uterine vascularity after laparoscopic myomectomy[J].Eur J Obstet Gynecol Reprod Biol,2017,211:146-149.
[9] 潘爱缎,杨海波,朱勇.腹腔镜下子宫肌瘤剔除术中瘤腔缝合改进技术的效果观察[J].健康研究,2015,35(03):309-310.
[10]Xie L,Liu Y,Wang D,et al.Application of a“baseball”suture technique in uterine myomectomy following laparoscopic enucleation of uterine leiomyoma(fibroid)[J].Med Sci Monit,2018,24:3042-3049.

