经硬膜外腔注入低浓度罗哌卡因用于阑尾炎手术中的镇痛效果研究
马大飞,岳济民
(1.阆中市人民医院麻醉科,阆中 637400;2.南充市中心医院麻醉科,南充 637000)
急性阑尾炎是普外科临床常见的急腹症,手术是治疗本病的首选方法,连续硬膜外麻醉、全身麻醉均是阑尾切除术的常用麻醉方法,可产生良好的镇痛、镇静效果,保障手术的顺利实施[1]。但部分患者可出现痛觉过敏,其发生机制为组织损伤后激活脊髓背侧伤害感受器传入中枢,释放大量的兴奋性神经递质、神经肽,导致特异性伤害感受神经元发生敏感化,给患者造成一定的痛苦[2]。
有研究发现,阿片类镇痛药物可能激活体内的抗N-甲基-M-天冬氨酸受体,导致痛觉敏感物质增加而引起痛觉过敏[3]。硬膜外阻滞是目前比较提倡的一种超前镇痛模式,通过注入局麻药物以抑制伤害性刺激导致的中枢敏感化,使疼痛信号传导被阻断[4]。罗哌卡因是一种新型的长效酰胺类局麻药物,具有镇痛作用强大、时间持久的优点[5]。本研究探讨了经硬膜外腔注入0.2%罗哌卡因在全麻下急性阑尾炎手术中的效果,现将结果报道如下。
1 资料与方法
1.1 一般资料选取2016 年8 月~2018 年5 月在我院治疗的急性阑尾炎患者96 例,纳入标准:(1)符合美国麻醉医师学会(ASA)分级中的Ⅰ~Ⅱ级;(2)年龄>18 岁;(3)发病时间<3d;(4)患者及家属知情同意。排除标准:(1)合并有严重心、肝、肺等脏器功能障碍;(2)有高血压、糖尿病、慢性疼痛史等;(3)有阿片药物滥用及过敏史。采用随机数字表法将患者随机分为观察组(n=49)和对照组(n=47),两组患者性别、年龄等一般资料比较差异无统计学意义(P>0.05),见表1。
表1 两组患者一般资料比较
1.2 麻醉方法所有患者入室后均建立静脉通路,心电监护。观察组行L1-2 硬膜外穿刺,穿刺成功后注入2%利多卡因3mL,3min 后测试麻醉平面。两组均采用丙泊酚、瑞芬太尼、维库溴铵麻醉诱导。睫毛反射消失后行气管插管,麻醉维持采用静脉泵注丙泊酚4μg/mL、瑞芬太尼3ng/mL,间断注射维库溴铵维持肌松。观察组术前经硬膜外导管注射0.2%罗哌卡因10mL,术中每隔lh 追加5mL,手术结束前注射10mL。对照组手术前后分别经静脉注射芬太尼2μg/kg。
1.3 观察指标(1)麻醉诱导前(TO)、切皮时(T1)、术中探查时(T2)及手术结束时(T3)的心率(HR)、收缩压(SBP)及舒张压(DBP);(2)术后24h 的触痛阈和机械痛觉过敏范围;(3)术前及术后24h 皮质醇及血糖水平。
分别于术前及术后24h 取患者外周静脉血,3000r/min 离心10min,取血清采用电化学发光法检测皮质醇,检测仪器为罗氏e601 电化学发光免疫分析仪,试剂盒购自南京建成生物工程研究所。采用日本日立株式会社7600 型全自动生化分析仪及其配套试剂检测血糖。
1.4 统计学处理统计分析采用SPSS 19.0 软件,计量资料采用mean±SD 表示,比较使用t 检验或重复测量方差分析,计数资料比较使用χ2检验,以P<0.05 表示差异有统计学意义。
2 结果
2.1 两组不同时间点HR、SBP 和DBP 比较两组T1、T2 及T3 时HR、SBP 和DBP 较TO 时降低(P<0.05);观察组T2、T3 时SBP 和DBP 明显低于对照组(P<0.05),见表2。
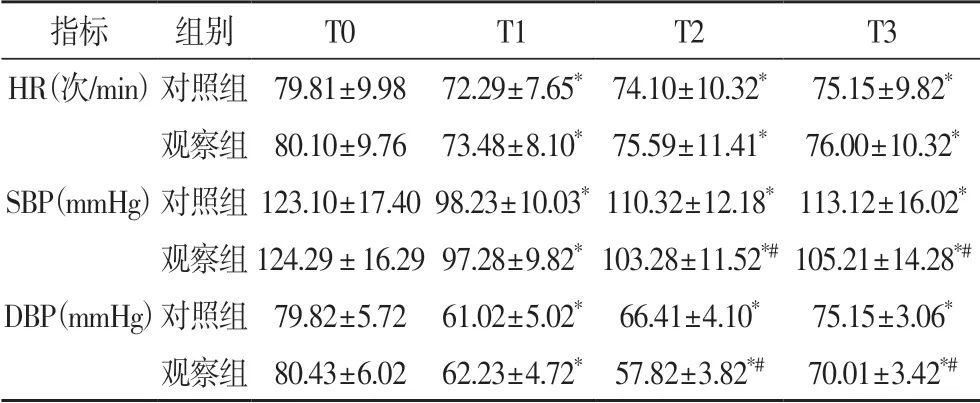
表2 两组不同时间点HR、SBP和DBP比较
2.2 两组术后触痛阈和机械痛觉过敏范围观察组术后触痛阈明显高于对照组(P<0.05),而机械痛觉过敏范围明显低于对照组(P<0.05),见表3。

表3 两组术后触痛阈和机械痛觉过敏范围比较
2.3 两组手术前后皮质醇及血糖水平比较两组术后血糖及皮质醇较术前升高(P<0.05);观察组术后血糖及皮质醇分别为(5.56±0.72)mmol/L 和(503.27±101.31)mmol/L,明显低于对照组P<0.05),见表4。

表4 两组手术前后皮质醇及血糖水平比较
3 讨论
痛觉过敏是指外周组织损伤或炎症反应导致的伤害性感受器阈值降低的现象,在轻微刺激下即可引起疼痛感觉[6]。阑尾切除手术引起的组织损伤以及阿片类镇痛药物的应用均可引起痛觉过敏,其发生机制比较复杂,可能与机制与抗N-甲基-M-天冬氨酸受体激活有关。组织损伤后可激活脊髓背角伤害感受器传入中枢端,促进兴奋性氨基酸、神经肽等的释放[7]。μ受体可与兴奋性G 蛋白结合,引起细胞膜去极化,促进伤害性信号传递和抗N-甲基-M-天冬氨酸受体开放[8]。
疼痛是一种由伤害性刺激引起的复杂的生理、心理过程,目前世界卫生组织已将疼痛作为第五大生命体征,在临床工作中越来越重视对疼痛的控制。手术后痛觉过敏可增加患者的痛苦,不利于康复进程[9]。硬膜外超前镇痛是目前临床上抑制痛觉过敏的常用方法,术前经硬膜外注入局麻药物作用于脊神经后根,阻滞神经元细胞膜的电压门控钠通道,抑制去极化和复极化,延长不应期,阻断伤害性刺激的传入,防止中枢敏化[10]。同时可减少芬太尼等阿片类全麻药物的用量,进而减轻痛觉过敏的发生[11]。罗哌卡因可临床常用的局麻药物,可抑制受损神经元异位放电,减少伤害性刺激的传导,同时可抑制小胶质细胞、星形胶质细胞活化,减轻神经病理性疼痛[12]。
剧烈的疼痛感可引起机体释放儿茶酚胺,引起血压升高、心率加快、心肌耗氧量增加,进而导致血流动力学指标波动[13]。本研究中经硬膜外腔注入低浓度罗哌卡因麻醉者术中探查时、手术结束时的SBP 和DBP 明显低于静脉注射芬太尼麻醉者。这一结果提示,经硬膜外腔注入低浓度罗哌卡因用于急性阑尾炎手术具有更好的麻醉效果,可维持术中血压稳定,保障围术期安全。
本研究中经硬膜外腔注入低浓度罗哌卡因麻醉者术后触痛阈明显高于静脉注射芬太尼麻醉者,而机械痛觉过敏范围明显低于静脉注射芬太尼麻醉者。这一结果提示,经硬膜外腔注入低浓度罗哌卡因用于急性阑尾炎手术能减轻患者术后痛觉过敏范围及程度。这是由于罗哌卡因可抑制受损神经元异位放电,减少伤害性刺激的传导,进而减轻患者术后痛觉过敏,罗哌卡因还能抑制小胶质细胞和星形胶质细胞的活化,减少术后痛觉过敏。而芬太尼可增加脊髓强啡肽活性,导致疼痛阈值下降,对伤害性刺激更敏感,在轻微刺激下即可引起疼痛感觉。
手术创伤及疼痛可引起机体强烈的应激反应,剧烈的疼痛感可导致机体代谢加快,并激活下丘脑-垂体-肾上腺轴,引起血清皮质醇升高和应激性高血糖[14]。严重的应激反应可抑制机体免疫功能,增加术后感染、切口愈合不良等风险,不利于术后康复[15]。本研究中经硬膜外腔注入低浓度罗哌卡因麻醉者术后血糖及皮质醇明显低于静脉注射芬太尼麻醉者。这一结果提示,经硬膜外腔注入低浓度罗哌卡因用于急性阑尾炎手术能减轻患者机体应激反应程度,对患者的预后有益。这与经硬膜外腔注入低浓度罗哌卡因可更好的减轻疼痛有关。
综上所述,经硬膜外腔注入低浓度罗哌卡因用于急性阑尾炎手术有较好的应用价值,能减轻患者术后痛觉过敏范围及程度,抑制应激反应。

