维持性血液透析患者营养状况与死亡风险的相关性探讨
周 新,张勍烨,张利平,赵 霞
营养不良是影响维持性血液透析(maintenance hemodialysis,MHD)患者生活质量及生存率的重要因素[1-2]。2012年美国肾脏病与透析临床实践指南(K/DOQI)推荐每6个月应对MHD患者的营养状况做全面评估,对存在营养不良的患者进行及时干预,以降低患者感染率及病死率[3]。
目前评估MHD患者营养状况的方法较多,其中包括多种评估量表,如营养不良-炎症评分(malnutrition inflammation score,MIS)和改良主观综合评估法(modified quantitative subjective global assessment,MQSGA)等方法均被用于透析患者的营养评估[1-2,4-5]。2019年各国肠内肠外学会发布了全球领导人发起的营养不良诊断标准共识(global leadership initiative on malnutrition,GLIM),也为营养不良诊断提供了新标准[6]。本研究通过上述三个不同的营养评估方法对MHD患者进行营养评估,并随访患者预后情况,比较不同方法对MHD患者死亡的预测作用。为临床选择适用于MHD患者的综合营养评估工具提供依据。
1 对象与方法
1.1 对象 选择2015-07-31已在北京积水潭医院肾内科行维持性血液透析治疗3个月以上,且在近1个月无感染性疾病、严重心力衰竭、急性心肌梗死及活动性肝病、恶性肿瘤、活动性风湿病,愿意接受此项研究的患者,共95例。其中男50例,女45例,年龄28~87岁,平均(60±13.8)岁,透析时间P2511个月,P5022个月,P7540个月。所有患者平均每周透析3次,每次4 h。
随访研究从2015年7月31日开始,截至2018年12月31日,共计41个月。记录患者生存、死亡或退出等结局。包括死亡或退出MHD的时间及原因。以死亡及退出作为观察终点,存活者以研究截止日为研究终点。随访流程见图1。
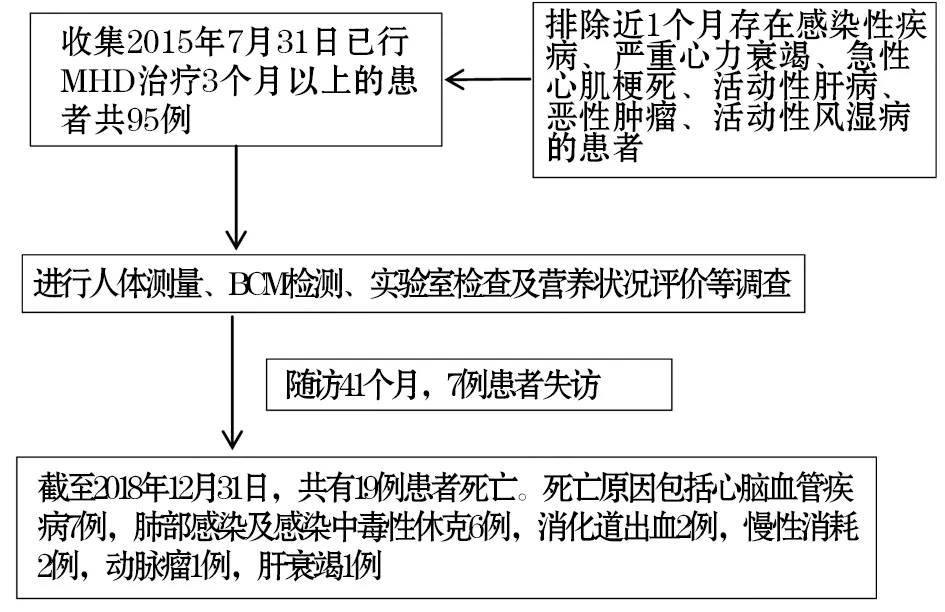
图1 血液透析患者随访流程
1.2 研究方法 主要研究工作均在2015年6-8月进行,由经过专业培训的营养师及血液透析室护士共同完成。
1.2.1 MQSGA法 MQSGA评分法包括6个月内的体重变化、饮食变化、胃肠道症状、活动能力、并发症、皮下脂肪减少程度及肌肉消耗共计7项,每项按1分(无变化)~5分(非常严重)进行评估,评分≤10为患者营养状况良好,评分>10~20分为轻度及中度营养不良,评分>20分为重度营养不良。按照总分≤10分和总分>10分,分为营养正常和营养不良组。
1.2.2 MIS法 MIS法包括主观评估、体格检查、体质量指数(BMI)和实验室测定4部分,共计10项,每项按0分(无变化)~3分(非常严重)进行评估,按照总分≤8分和总分>8分分为营养正常和营养不良组。
1.2.3 GLIM营养不良诊断 GLIM营养不良诊断包括任一表型标准+任一病因标准。表型标准为:6个月内体重下降大于5%或超过6个月体重下降大于10%;BMI<18.5 kg/m2且年龄<70岁或BMI<20 kg/m2且年龄>70岁;通过生物阻抗分析评估机体肌肉减少。病因标准:摄入≤50%能量需求大于1周或摄入减少超过2周,或患有任何影响食物消化吸收的慢性胃肠疾病;炎性相关疾病如急性疾病、创伤或慢性相关疾病。
当表型标准中有下述任一情况时视为存在中度或严重营养不良。中度营养不良包括:(1)6个月内体重下降5%~10%或超过 6个月体重下降10%~20%;(2)BMI<20.0 kg/m2且年龄﹤70岁或BMI<22 kg/m2且年龄﹥70岁;(3)机体肌肉轻、中度减少。严重营养不良标准包括:(1)6个月内体重下降大于10%或超过 6个月体重下降大于20%;(2)BMI<18.5 kg/m2且年龄<70岁或BMI<20 kg/m2且年龄>70岁;(3)机体肌肉严重减少。
1.2.4 人体测量 人体测量指标包括身高、体重(身高体重秤测量)、腰围(waistline)、肱三头肌皮褶厚度(triceps skin fold thickness,TSF)(江阴宏亚科教器材有限公司)、上臂围(middle upper arm circumference,MAC)及上臂肌围(middle upper arm muscle circumference,MAMC)、握力(香山,EH101)。TSF、MAC及握力分别用皮脂厚度计及软尺测量3次取平均值,MAMC(cm)=MAC(cm)-3.14×TSF(cm)。
1.2.5 体成分检测 体成分分析检测方法为透析前患者平卧20 min,应用费森尤斯人体成分分析仪BCM(美国)进行瘦组织质量(lean tissue mass,LTM)、瘦组织指数(lean tissue index,LTI)、瘦组织相对总体重百分比(Rel. LTM)、脂肪组织质量(fat tissue mass,FTM)、脂肪组织指数(fat tissue index,FTI)、总脂肪量相对总体重百分比(Rel. Fat)、体细胞质量(body cell mass,BCM)及容量负荷(over hydration,OH)等指标的检测。
1.2.6 实验室检查 实验室检查患者2015年6-7月的血红蛋白(hemoglobulin,Hb)、白蛋白(albumin,Alb)、总蛋白(total protein,TP)、前白蛋白(pre albumin,PA)、肌酐(serum creatine,SCr)、尿素氮(urea nitrogen,BUN)、总胆固醇(cholesterol,CHOL)、同型半胱氨酸(homocysteine,hcy)、超敏C反应蛋白(high sensitivity C reactive protein,hscrp)、钙(calcium,Ca)、磷(phosphorous,P)、C反应蛋白(C reactive protein,CRP)、血清铁蛋白(serum,ferritin,SF)、总铁结合力(total Iron binding capacity,TIBC)、转铁蛋白饱和度(transferrin saturation,TSAT)及25(OH)维生素D各指标由同期空腹透析上机前采血检测。

2 结 果
2.1 随访研究结果及基线资料比较 截至2018-12-31,对95例患者的全因死亡情况进行随访,19例死亡,7例失访(肾移植3例)。死亡原因包括心脑血管疾病(包括脑出血、心肌梗死、心力衰竭)7例,肺部感染及感染中毒性休克6例,消化道出血2例,慢性消耗2例,动脉瘤1例,肝衰竭1例。
死亡组与非死亡组患者Hb、MIS评分、MQSGA评分、Rel. LTM、Fat、Rel. Fat、ATM、FTI及OH比较,差异均有统计学意义(P<0.05)。而年龄、性别、人体测量指标及其他生化指标(Alb、TP、PA、SCr、BUN、CHOL、hcy、hscrp、Ca、P、CRP、Fe、SF、TIBC、TSAT、25(OH)D、CRP)两组差异均无统计学意义(表1)。
2.2 不同营养评估方法的结果分析 以MQSGA法评估,营养状况良好55例(57.9%),轻度及中度营养不良38例(40.0%),重度营养不良2例(2.1%)。以MIS法评估,营养状况良好80例(84.2%),营养不良15例(15.8%)。以GLIM法评估,营养状况正常60例(63.2%),中度营养不良29例(30.5%),重度营养不良6例(6.3%)。

表1 两组维持性血液透析治疗患者基线资料比较
MQSGA与MIS的Kappa检验值为0.776,MQSGA与GLIM的Kappa检验值为0.318,MIS与GLIM的Kappa检验值为0.311。结果提示MQSGA与MIS两种评分法的一致性较好,GLIM法与这两种评分的一致性不够理想。
2.3 Kaplan-Meier生存分析结果 以MIS及MQSGA评分作为分组标准,营养不良组患者的中位生存时间及累计生存率均明显低于营养良好组(P<0.001)。以GLIM法分组后,营养不良组患者的累计生存率也低于营养良好组(P=0.039),各组中位生存时间见表2,生存曲线见图2-4。
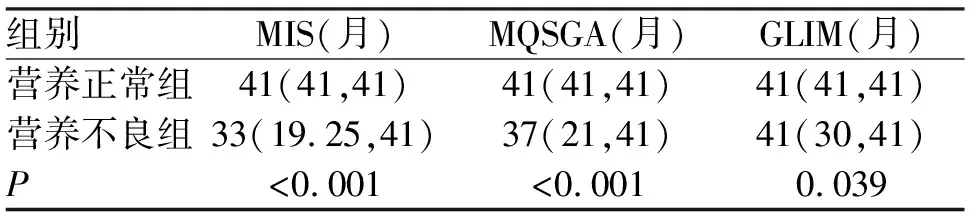
表2 两组维持性血液透析治疗患者营养状况与生存时间比较 [P50(P25,P75)]
2.3 多因素COX回归分析结果 在校正透析时间、血红蛋白、瘦组织指数、脂肪组织指数及容量负荷(多元COX回归分析P<0.05的指标)后,提示以MIS及MQSGA评分作为营养不良的分组标准,营养不良组血液透析患者的死亡风险更高(P<0.05)。根据95%CI值可以判断,根据MIS法评价血液透析患者的营养状况,与患者长期死亡风险的相关性可信度更高。而以GLIM法对患者营养状况进行分组,各组的死亡风险差异无统计学意义(P>0.05,表3)。而患者的血液透析时间、血红蛋白、脂肪组织指数及容量负荷也与患者的长期死亡风险存在相关性(表3)。

图2 维持性血液透析MIS分组患者营养状况与生存曲线的关系

图3 MQSGA分组维持性血液透析患者的生存曲线

图4 维持性血液透析GLIM分组患者营养状况与生存曲线的关系GLIM为全球营养不良领导倡议标准
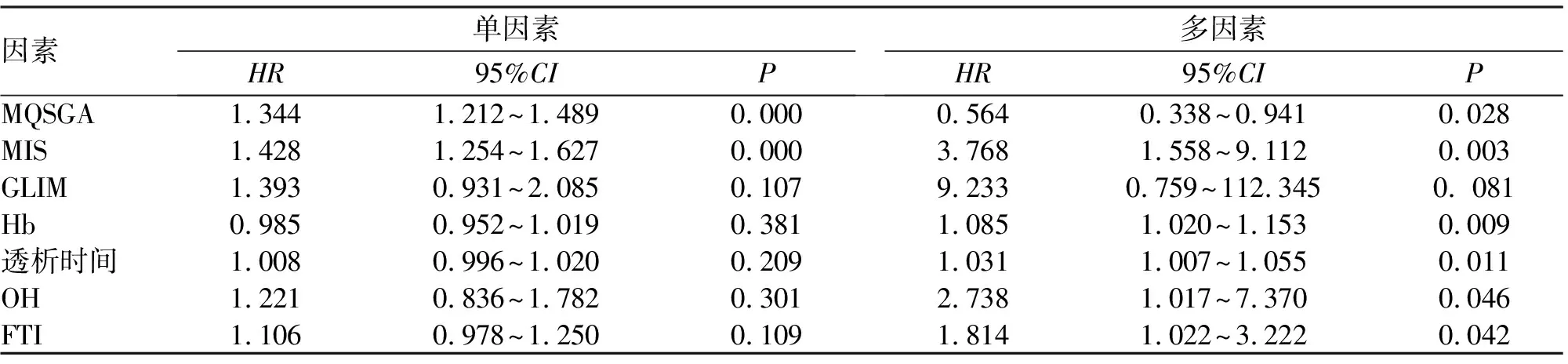
表3 维持性血液透析治疗患者不同营养评估方法及营养指标与死亡的COX分析
3 讨 论
营养不良是血液透析患者的常见并发症,直接影响透析患者的长期预后[1,2]。在随访研究中发现,血液透析患者的主要死亡原因是心脑血管疾病、感染和慢性消耗[7]。这与患者的营养状况及慢性微炎症状态均有密切关系[5,8]。因此,定期对透析患者进行营养评估,并给予有效的干预是改善血液透析患者预后的重要措施。
本研究的营养不良人数占比为15.8%~42.1%,其中MIS评价营养不良人数最少,为15例(15.8%),MQSGA评价营养不良人数最多40例(42.1%),与文献[5,8]报道一致。三种营养评价方法经统计检验均发现营养良好的透析患者其死亡风险明显低于营养不良的患者。虽然MIS与MQSGA两种营养评价方法得出的营养不良人数相差较大,但统计结果一致性较好(Kappa检验值为0.776)。但多因素COX回归的95%CI结果表明应用MIS法评价血液透析患者的营养状况,患者营养不良与长期死亡风险的相关性可信度更高。MQSGA法和MIS法是近年较为常用的评价患者营养状况的方法。MIS在改良SGA评估方法的基础上加入了BMI、Alb及转铁蛋白饱和度的评价,使评估更全面、客观,研究发现其与动脉粥样硬化、透析患者预后均有相关[8-11]。
GLIM是目前权威机构发布的最新营养不良诊断标准专家共识,综合考虑了患者的表型和病因特征,并且给出了明确的诊断标准,解决了以往营养不良标准不统一的问题[6]。本研究也发现通过GLIM诊断标准对血液透析患者进行分组后,营养不良组患者的累计生存率也低于营养良好组,差异有统计学意义(P=0.039),但是多元COX回归结果并不理想(P=0.081)。目前国外有研究发现GLIM诊断营养不良与肿瘤、腹部手术以及肌萎缩侧索硬化症等疾病的临床结局相关[12-15]。但是对于本研究的血液透析患者而言,GLIM缺乏国人数据,诊断标准的适用性还有待进一步研究。
除了以上三种营养不良评价及诊断方法,本研究还观察了患者的人体测量学及生化相关指标与生存之间的关系。传统的BMI、腰围、上臂肌围及握力等人体测量学检测,没有发现死亡组与非死亡组间的差异。而BCM检测较传统人体测量学方法能够更加准确及全面的分析患者的组织成分[16,17],得到患者的肌肉含量、脂肪含量及身体水分等信息,有助于医师更好地找准透析患者的干体重,更好地评价患者的营养状况。
本研究发现死亡组较非死亡组患者的瘦组织质量和百分比更低、总脂肪量及百分比更高,容量负荷更大,差异均有统计学意义。并且多因素COX回归分析中,脂肪组织指数(95%CI1.022~3.222)及容量负荷(95%CI1.017~7.370)与患者死亡直接相关。说明瘦体重越大,脂肪组织越少,透析更充分,容量负荷较小的患者其死亡风险更低[16]。提示患者应该避免液体容量超负荷对透析患者的不良影响,同时摄入充足的蛋白质及能量的同时,避免高脂肪饮食,根据患者的体力情况适当增加抗阻力锻炼。王国勤等[2]报道,根据MQSGA评分分组后,BCM检测结果为营养良好组较营养不良组瘦组织指数及脂肪组织质量更高。本研究中非死亡组患者较死亡组瘦体重更高,与文献结果一致,说明营养状况更好的患者死亡风险更低。但本研究中非死亡组患者较死亡组脂肪量更低,可能与死亡组患者内脏脂肪量较高、心脑血管疾病发生风险增加、因此患者死亡风险增加有关,还有待更进一步的研究证实。
此外,多因素COX回归分析结果还发现血液透析患者的血红蛋白(95%CI1.020~1.153)也与患者的死亡风险相关,与其他文献[18]报道结果一致。透析预后和实践研究(DOPPS)也发现透析患者血红蛋白每降低10 g/L,死亡风险增高6%[18]。血红蛋白既反映了患者的营养状况,可能也与贫血会增加血液透析患者心脏前负荷,易导致充血性心力衰竭有关。
总之,血液透析患者的营养状况与患者的预后生存情况密切相关,营养不良会显著增加患者的死亡风险。MIS、MQSGA及GLIM三种营养不良的评估/诊断方法均可用于血液透析患者。其中MIS法有助于预测患者长期生存情况。

