PTCSL治疗胆总管结石的相关因素临床分析研究
王宗信,王倩媚,欧阳乐川,李 君
(1.广州医科大学附属第一医院肝胆外科,广东 广州 510120;2.广州医科大学附属第一医院重症监护室;3.广州医科大学附属第一医院放射科)
胆总管结石作为一种常见胆道结石病,其成因及机制复杂[1],而胆总管开口作为整个胆道系统的门户,一旦发生结石梗阻,易导致胆汁排出障碍,治疗不当可导致严重的感染、胰腺炎、黄疸、肝功能异常乃至危及生命[2]。如何早期有效的治疗胆总管结石、解除梗阻,一直是国内外胆道疾病专家不懈研究的课题。
为了明确PTCSL在处理胆总管结石时的相关因素对疗效的影响,本文通过统计学分析行经皮肝胆道穿刺胆道镜探察取石术患者的胆道情况、结石病程、感染情况作进一步分析,以便指导将来针对胆总管结石梗阻患者应用经皮肝胆道穿刺胆道镜探察取石技术治疗时设计穿刺入路的精准定位、减少不良事件发生、提高一次取净率等问题作进一步改进[3,4]。现总结分析如下。
1 资料和方法
1.1 一般资料
1.1.1 研究对象 收集广州医科大学附属第一医院总院和海印分院于2013-01~2019-03约5000例行胆道结石手术的病人,从中筛选出术前影像学检查(B超、CT、磁共振等)诊断为单纯的胆总管结石并行经皮肝胆道穿刺胆道镜探察取石术(PTCSL)治疗的患者43例,排除既往有胆肠吻合、胰十二指肠切除等未保留十二指肠乳头的手术史患者。
1.1.2 基本信息43例病人年龄22~93岁,其中男26人,女17人;所有患者手术成功,未出现死亡病例。
1.2 方法
1.2.1 手术设备、器械 硬质胆道镜及取石钳(德国狼牌公司)、录像光源系统(美国史赛克公司)、术中B超(日本日立、美国BK)、穿刺引导支架、18G穿刺针、X光机(美国通用电气GE)、超滑导丝及取石网篮(美国cooker)、经皮肝穿刺扩张鞘管套件(中国广东佛山舒蓓康)、硅胶造瘘管、造影剂(美国强生)、气压腔内弹道碎石机(国产)、液电碎石机(国产)、钬激光碎石机等。
1.2.2 手术方法(1)对于胆总管结石梗阻轻度感染、黄疸患者。术前经短期药物抗感染、护肝、利胆治疗后,择期在手术室全身麻醉下行一期经皮肝胆道穿刺胆道镜探察取石术。常规消毒铺巾后,先于体表按术前CT定位需要进行穿刺的目标胆管确定B超探照范围,在B超联合多普勒检测找到宽度、角度合适的胆管、避开主要肝内动静脉,常选择左右一、二级胆管进行穿刺,顺B超穿刺引导支架置入18G穿刺针并在B超观察下穿刺目标胆管,B超下见针尖穿透目标胆管、有突破感后撤出穿刺针针芯,见胆汁顺穿刺针通道流出或注射器回抽见胆汁后[5],顺穿刺针置入超滑导丝,B超见导丝进入胆道内后继续置入足够长度的导丝,固定导丝末端退出穿刺针,顺导丝置入筋膜扩张器从8F连续扩张瘘道到14F或16F,套入相应标号鞘管在对应宽度筋膜扩张器置入目标胆管,建立胆管至外界的取石通道[6],顺鞘管逐渐置入硬质胆道镜探查,如未见大量出血、穿破胆管至肝外等手术并发症,则继续探查找到胆总管和胆总管内结石,否则终止手术,顺鞘管置入对应宽度的硅胶造瘘管压迫止血,并夹闭胆道引流管12h后观察出血情况,择期二期经瘘道取石或重新定位穿刺取石;手术一般采取单侧入路,即单纯经右侧或左侧胆管穿刺点进入胆总管,但个别患者单侧入路探查未能发现胆总管,可能因为入路胆管与胆总管所成角度(夹角)过小或解剖层面不一致,即应考虑在B超或术中造影引导下更换至对侧胆道或重新选择更合适的胆道进行穿刺建立通道取石,或考虑终止手术待术后复查CT或胆道造影明确最佳的取石入路再进行二期穿刺取石手术,体积较小的结石使用胆道镜水流冲出鞘管外或使用取石网篮套抓取出,若结石较大超过鞘管直径,则使用气压腔内弹道碎石机、液电碎石机或钬激光碎石机等击碎结石至其直径减少至可经鞘管取出,术中控制水流冲刷量,一般不超过12000mL,取石过程中或取石后因胆道炎症或结石摩擦导致胆道少量渗血,则使用2:100或2:250的稀释去甲肾上腺素液冲洗出血胆道,观察见胆道出血减少后,顺鞘管置入14F或16F硅胶造瘘管,并固定造瘘管末端逐步褪出鞘管,皮肤造瘘口缝线两针固定硅胶造瘘管,接引流袋后即手术结束,若观察见硅胶造瘘管内液体有渗血引出且量较多,则先夹闭引流管,回病房后至次日开放观察有无再次渗血、调整治疗策略;(2)对于胆总管结石梗阻重度感染、严重 黄疸患者。术前则在有效抗感染前提下及早行经皮肝穿刺胆道直管引流术(PTCD),穿刺引流的胆管应尽可能与未来取石所需穿刺的目标胆管相一致或在同一解剖层面,引流胆汁应作细菌培养并行药敏测试,根据培养及药敏结果及时、适当地更换使用有效的抗生素进行抗感染治疗,待胆道充分引流减压、感染得到控制、黄疸减退至总胆红素100umol/L或以下,则可二期行经皮肝胆道穿刺瘘道扩张胆道镜探察取石术,步骤方法与前述⑴同,若前期PTCD引流管脱出、术中置入超滑导丝后导丝滑脱出,则重复前述⑴步骤穿刺建立通道取石。
1.2.3 术后处理 术后应常规使用有效抗生素抗感染治疗,定期复查血常规、肝功能,必要时查降钙素原、血清淀粉酶、血培养等,如术中保留胆汁作细菌培养及药敏试验,更应及时跟踪培养结果,适当调整抗感染方案[7,8]。经皮肝胆道穿刺胆道镜探察取石术后一般常规留置胆道引流管一个月,期间应注意观察胆道引流管引流量及颜色、液体内絮状物含量等;如胆道引流管引流量突然减少,应注意有无结石阻塞胆道引流管肝内端的侧孔,可考虑予以生理盐水或奥硝唑、甲硝唑经胆道引流管体外端口注入冲洗胆道,冲洗过程中波动式注入、回抽,如回抽见结石阻塞管道应捏碎,若无法疏通胆道,且患者术后感染、黄疸进行性加重,应考虑换管或再次手术。置管一个月后大多数患者肝表面至腹膜间瘘道已包裹成熟,如首次手术后复查影像学检查(如B超、CT、MR或胆道造影)发现结石尚未取净[9,10],此时可予二期经瘘道胆道镜探查取石手术;如影像学检查所见胆总管结石已取净,或二期手术经瘘道探查胆道未发现胆总管结石、胆总管下段通畅,则可拔除胆道造瘘管,并给予凡士林纱布加压填塞瘘口,待3~4天瘘道闭合后再行伤口换药并撤出凡士林纱布。
1.2.4 术前术后检查指标 所有患者术前行B超、CT或MRCP了解结石大小、胆总管上段直径,术后行B超、CT、胆道造影或胆道镜检查了解结石是否清除干净、胆道是否通畅;使用影像浏览系统(中国东软)及三维重建软件Mimics Research 21.0(比利时Materialise公司)测量所有使用经皮肝胆道穿刺胆道镜探查取石术(PTCSL)治疗胆总管结石的患者之胆道造影X光片、CT或MR的影像资料上B超引导穿刺目标的胆管宽度、目标胆管与胆总管之间的夹角(即硬质胆道镜探查路径的拐角角度)、穿刺点至胆总管末端总距离。
1.3 统计方法
采用SPSSAU系统(https://spssau.com/front/spssau/indexs.html)软件进行统计学分析,计量资料的分析中,正态分布应用Pearson相关分析,非正态分布应用Spearman相关分析,结果以相关系数表示。P<0.05、P<0.01为有显著差异具备统计学意义(注:以下各表中,ptcsl=经皮肝胆道穿刺硬质胆道镜探查取石术治疗胆总管结石梗阻)。
2 结果
2.1 胆管情况相关数据正态性检验分析
穿刺胆管直径(mm),穿刺胆管与胆总管夹角(°),胆总管上段直径(mm)不具有正态性特质。另外,胆总管结石大小(m2),穿刺点到胆总管下段距离(mm)具有正态性特质(见表1)。
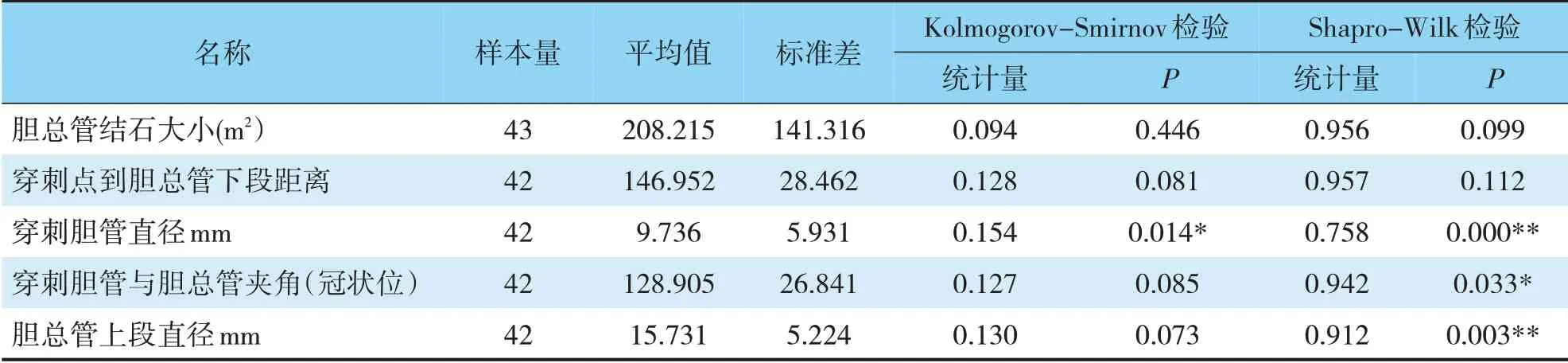
表1 PTCSL手术胆道情况各相关数据正态性检验分析结果
2.1 胆管夹角、直径与一期取净的相关性。

表2 胆道情况与一期取净Spearman相关分析
穿刺胆管与胆总管夹角(冠状位)与一期取净之间有着正相关关系(见图4)。穿刺胆管直径(mm)与一期取净有着负相关关系(见图5)。胆总管上段直径(mm)与一期取净没有相关关系(见表2)。
2.3 胆总管结石大小、穿刺点距离与一期取净的相关性。
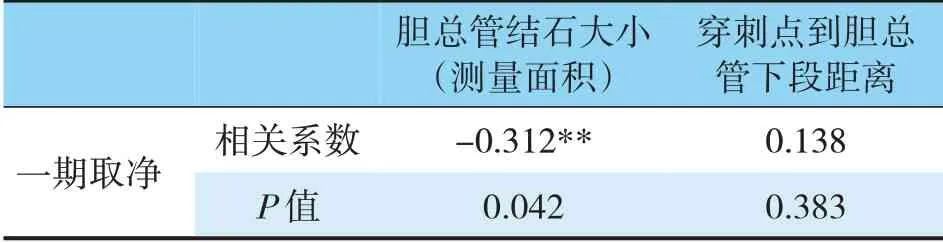
表3 胆道情况与一期取净Pearson相关分析
胆总管结石大小(m2)和一期取净之间有着显著的负相关关系(见图6)。穿刺点到胆总管下段距离和一期取净之间并没有相关关系(见表3)。
2.4 与一期取净呈负相关的胆道情况分析
而穿刺胆管直径(mm)、胆总管结石大小(m2)和一期取净之间有着显著的负相关关系。说明胆总管结石大小越大、一期取净比例越低,但穿刺胆管直径越宽的同时一期取净比例反而也同样下降,进一步分析胆总管结石大小(m2)、胆总管上段直径(mm)和穿刺胆管直径(mm)三者之间的关系,我们发现:(1)胆总管结石大小(m2)和胆总管上段直径(mm)之间的相关系数值为0.469,并且呈现出0.01水平的显著性,因而说明胆总管结石大小(m2)和胆总管上段直径(mm)之间有着显著的正相关关系(见表4,图7);(2)穿刺胆管直径(mm)和胆总管上段直径(mm)之间的相关系数值为0.403,并且呈现出0.01水平的显著性,因而说明穿刺胆管直径(mm)和胆总管上段直径(mm)之间有着显著的正相关关系(见表5,图8)。

表4 胆总管结石大小(m2)分别和胆总管上段直径(mm)Spearman相关分析

表5 穿刺胆管直径(mm)和胆总管上段直径(mm)Spearman相关分析
3 讨论
我院自1986年开始引入引用微创技术治疗胆道结石疾病,经皮肝胆道穿刺胆道镜探察取石术处理胆总管结石,正是在不断的经验总结和技术改进中发展而来的处理这一常见且复杂的胆道疾病的创新医疗技术。我们经过对既往病例的回顾性数据统计研究发现,使用PTCSL治疗胆总管结石梗阻不但可以有效避免因内镜十二指肠乳头括约肌切开术导致的胆总管下端开合功能丧失所引起的各种不良事件,包括肠道-胆道反流诱发胆道感染及结石、结石过大取石失败、术后十二指肠乳头开口瘢痕增生导致的胆总管下端狭窄或胆总管扩张等,更可作为ERCP手术失败后的补充乃至根治性治疗手段。目前我科主要使用硬质胆道镜取石处理胆道结石疾病,由于其坚固可靠、不易破损,可反复消毒使用,费用低廉,对减轻医疗机构运营成本、降低患者经济负担有不俗的作用;同时使用经鞘管取石技术,将肝内外胆管调整成一直线,来往取石操作较纤维胆道镜简便、速度快、效率高。同时针对既往有腹腔手术病史的患者,PTCSL“自上而下”式地处理胆总管结石,能避免腹腔粘连影响腹腔镜或开腹胆总管探查的“难言之隐”,而且PTCSL取出胆总管结石效率更高、痛苦更少。
我们在另一项研究发现,虽然PTCSL优点众多,但其一期取净比例却较腹腔镜胆总管切开联合胆道镜取石T管引流术要低,而且所收集病例中行PTCSL亦发现有2例患者因术中出血或无法找到胆总管而影响探查,需二期手术解决问题。这有可能与穿刺胆道情况有一定相关性,说明合适的入路选择规划对提高穿刺成功率、手术一期取净比例及安全性有明显的正面作用,如何选择入路、选择何种入路与穿刺胆道情况有明显的关联性,因此我们对收集到的43例的所有手术前后影像学资料,并且对其中42例保留完整影像学数据患者的资料使用专业软件测量行经皮肝胆道穿刺胆道镜探查取石术(PTCSL)治疗胆总管结石的患者之胆道造影X光片、CT或MR的影像资料上B超引导穿刺目标的胆管宽度、目标胆管与胆总管之间的夹角(即硬质胆道镜探查路径的拐角角度)、穿刺点至胆总管末端总距离以及结石大小作一统计研究,以找出安全、成功穿刺取净胆总管结石的最佳条件。
穿刺胆管与胆总管夹角(冠状位)、穿刺胆管直径(mm)与胆总管结石大小(m2)对PTCSL一期取净成功率有较密切的相关性(见表2,3)。其中穿刺胆管与胆总管夹角(冠状位)与一期取净之间有着正相关关系,说明PTCSL取胆总管结石,穿刺胆管与胆总管夹角越大、其建立的取石通道拐角约小、越接近呈一直线,一期取净比例越高,这与使用硬质胆道镜经鞘管取石的物理特点有关,当取石通路拐角越小,越有利于胆道镜快速“直入直出”探查胆道、取出结石,从而提高取石效率,增加一期取净比例。
随着胆总管结石大小的增加,胆总管上段扩张亦明显加重,同时肝内胆管直径亦相应地代偿性扩张(见表4,5),而正是结石病情的不断加重导致了胆道系统压力进行性增高,较大的胆总管结石本身就降低了取石效率,因此出现所选穿刺胆管直径被动增宽的同时反而一期取净比例下降,这就提示我们,当PTCSL术前检查发现胆道系统明显扩张的情况下,胆总管结石较难一次取净,极有可能需要作二期取石,通过统计分析了解到此情况,更有利于做好术前规划及提前与患者做好沟通,对保证临床诊疗安全有着积极的作用。
总而言之,PTCSL处理胆总管结石的手术效果良好,通过积极降低手术风险、改进术前手术规划及手术技巧,不但在治疗有反复腹腔手术病史的患者群体中已成熟应用,而且在治疗无手术既往史的胆总管结石病例当中亦不断普及,相信随着本技术的不断推广发展,可进一步为广大患者提供微创化的医疗服务。

