静脉麻醉镇静药在急诊气管插管抢救中的应用价值分析
王文疆
河南省伊川县人民医院麻醉科 471300
临床急诊多收治病情危重患者,其常伴有循环或呼吸衰竭,需要立即给予呼吸支持,气管插管是常用治疗手段[1]。但神志清醒时行气管插管会导致患者出现应激反应或烦躁心理,使插管难度增加。为保证气管插管的顺利进行,临床多为患者行麻醉镇静处理,方法为静注静脉麻醉药[2]。以2016年4月—2019年4月间入急诊治疗的99例气管插管抢救患者作为观察对象,旨在探究静脉麻醉镇静药的效果。
1 资料与方法
1.1 一般资料 将2016年4月—2019年4月间入急诊治疗的99例气管插管抢救患者分为A组、B组与C组,各33例。A组男20例,女13例;年龄22~75岁,平均年龄(41.25±1.35)岁;疾病类型:药物中毒4例,脑血管意外10例,呼吸衰竭7例,颅脑外伤8例,其他4例。B组男21例,女12例;年龄23~77岁,平均年龄(42.65±1.42)岁;疾病类型:药物中毒3例,脑血管意外9例,呼吸衰竭8例,颅脑外伤8例,其他5例。C组男22例,女11例;年龄25~79岁,平均年龄(43.58±1.34)岁;疾病类型:药物中毒3例,脑血管意外11例,呼吸衰竭9例,颅脑外伤8例,其他2例。三组一般资料比较并无显著差异(P>0.05),具有可比性。
1.2 方法 A组的麻醉镇静药物选用丙泊酚,剂量为2~3mg/kg,静注治疗。B组的药物选用地西泮,剂量为0.2~0.3mg/kg,静注治疗。C组的药物选用咪达唑仑,剂量为0.1~0.2mg/kg,静注治疗。患者入睡后行插管治疗,若麻醉深度不佳可适度追加药物。
1.3 观察指标 观察患者的插管时间、插管损伤与呛咳反射等镇静指标。记录麻醉前、麻醉1min与5min的心率(HR)、血压(BP)、呼吸频率(RR)血氧饱和度(SpO2)等生命体征。评估麻醉1min与5min后的镇静评分:0分示对三角肌行挤压操作时无反应;1分示对三角肌行挤压操作时有反应;2分示轻摇头部或肩部有反应;3分示大声呼名或反复呼唤后睁眼;4分示正常语调下反应缓慢;5分示正常语调下反应灵敏。

2 结果
2.1 镇静指标对比 A组的插管时间短于其他两组,插管损伤与呛咳反射率低于其他两组(P<0.05),见表1。

表1 三组镇静指标对比
2.2 生命体征对比 麻醉后,除SpO2无变化外,其他指标先下降后升高,且同时间点的A组麻醉后指标均低于其他两组(P<0.05),见表2。

表2 三组生命体征对比
2.3 镇静评分对比 A组在麻醉后的镇静评分均低于其他两组,对比差异明显(P<0.05),见表3。
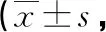
表3 三组镇静评分对比分)
3 讨论
急诊患者多存在心搏骤停等表现,或伴有昏迷症状,需要及时给予气管插管治疗[3]。但由于患者的咳嗽反射和吞咽反射能力减弱,无法排出胃内的返流物与呕吐物,尽早进行气管插管治疗可保证呼吸道顺畅,改善预后[4]。插管操作具有刺激性,会加重病情,插管成功率低。甚至部分患者会出现血压升高和口咽损伤等并发症[5]。
镇静药物地西泮对药物用量的限制性较大,为保证用药安全,常出现麻醉深度浅等情况,所以在插管时会出现呛咳反应,难以实现一次性插管成功[6]。咪达唑仑的麻醉深度也较浅,抵抗反应强烈,镇静效果欠佳。丙泊酚的血药浓度可长时间处于峰值,半衰期长,具有优越性,其起效迅速,苏醒时间快且完全,可作为气管插管的首选药物[7]。
本结果显示:A组的镇静指标均优于B组(P<0.05)。说明丙泊酚较其他两种药物的插管时间更短,原因是患者的镇静效果好,对插管操作的耐受度高[8]。发生插管损伤或呛咳反射的概率低,可顺利进行插管操作,确保治疗安全。麻醉后,SpO2无变化,原因是患者始终进行低流量吸氧治疗,可保证其氧气供应[9]。而其他指标先下降,再升高,且同时间点的A组麻醉后指标均低于其他两组(P<0.05)。说明药物静注后会导致轻微的体征波动,如血压下降等,但该反应的持续时间较短,于麻醉5min后便可以恢复正常[10]。且丙泊酚对患者体征的影响性更大,原因是其药效发挥快,可于静注1min后实现有效镇静。结果同段峰等[11]的研究相符。可见,麻醉镇静药经静注治疗后可确保气管插管效果,进而提高急诊抢救成功率,可在临床实践中积极推广。

