血清前白蛋白与总胆红素比值、ALBI评分、MELD评分与慢加急性肝衰竭患者预后的关系
李艳艳 徐 龙
南昌市第九医院肝二科 (江西 南昌, 330002)
慢加急性肝衰竭(HBV-ACLF)是多种因素引起的肝脏严重损害,我国以乙型肝炎病毒所致多见,病死率可达50%~70%。因此,准确预测乙型肝炎病毒相关性慢加急性肝衰竭患者的预后非常重要。
1 资料与方法
1.1 临床资料 回顾性分析我院2016年6月至2018年12月住院的HBV-ACLF患者132例,所有患者入院后均予内科药物治疗及非生物型人工肝治疗,随访3个月。其中生存组患者82例,平均年龄(39.9±10.8)岁;死亡/移植组患者50例,平均年龄(48.3±11.6)岁。入选患者均符合2012年《肝衰竭诊治指南》的慢加急性肝衰竭诊断标准[1]。排除标准:①伴有弥漫性血管内凝血者;②伴有循环功能衰竭者;③心脑梗塞非稳定期患者;④伴有肾脏基础疾病引起的肾功能不全者;⑤妊娠晚期患者;⑥肝癌或其他恶性肿瘤有肝脏转移患者。
1.2 观察指标 所有患者入院后常规检测血清前白蛋白(PA)(正常值250~400 mg/L)、白蛋白(g/L)、总胆红素(μmol/L)、肌酐(μmol/L)、INR,计算血清PA与总胆红素(TBil)比值(PA/TBil)、白蛋白-胆红素(ALBI)评分及终末期肝病模型(MELD)评分。检测仪器及试剂:日立7600全自动生化仪及众驰XL1800全自动血凝仪;胆红素及肌酐检测试剂为上海长征生物技术公司;PA、白蛋白检测试剂为达美生物技术公司;INR检测试剂为武汉中太生物技术公司。
2 结果
2.1 生存组与死亡/移植组患者血清PA/TBil、ALBI评分和MELD评分比较 死亡/移植组患者血清PA/TBil为(0.09±0.04),显著低于生存组(0.16±0.08,P<0.05)。死亡/移植组患者ALBI评分为(-0.64±0.22),显著高于生存组(-0.83±0.27,P<0.05),死亡/移植组患者MELD评分为(28.15±4.14),显著高于生存组(23.07±3.60,P<0.05)。
2.2 PA/TBil、ALBI评分、MELD评分、PA/TBil联合MELD评分预测慢加急性肝衰竭预后的ROC曲线 见图1~4。曲线下面积分别为0.747、0.716、0.845、0.861。

图1 PA/TB的ROC曲线

图2 ALBI评分的ROC曲线
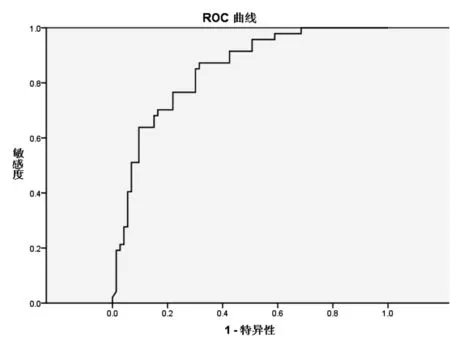
图3 MELD评分的ROC曲线

图4 PA/TB联合MELD评分的ROC曲线
2.3 Pearson相关性分析 见表1。

表1 Pearson相关性分析
3 讨论
肝衰竭是由多种因素引起的严重肝损伤,导致其合成、解毒、排泄和生物转化等功能发生严重障碍失代偿,其发病机制复杂,临床救治困难,器官衰竭发生率高,预后极差。在临床工作中,准确预测肝衰竭患者的预后对个体化治疗有重要的指导意义。
血清PA是一种生物半衰期较短的血浆蛋白,主要是由肝脏合成。既往多项研究发现[2-9],PA水平与肝衰竭患者预后密切相关。赵紫烟等[10]等研究表明血清PA/TBil是肝衰竭患者的独立预后因素,对肝衰竭患者的预后预测具有良好的临床判断价值。
ALBI评分模型是Johnson等[11]提出的一个新的预后评分模型,主要由Alb和TBil两个指标构成,因其具有良好的客观性、证据等级高、指标少且排除了相关联指标(腹水和白蛋白)的重复运算等优点,在终末期肝病患者中得到了广泛的应用。其计算公式为0.66×log10[胆红素(μmol/L)]-0.085×[白蛋白(g/L)]。评分越高,其相应风险性越高。有研究指出,ALBI评分可作为乙肝相关的急/慢性肝衰竭3个月病死率的预测因子[12]。
MELD评分是由Malinchoc等[13]在2000年建立,计算公式为R=6×ln[肌酐(mg/dl)]+3.8×ln[胆红素(mg/dl)]+11.2×ln(INR)+6.4×病因(病因为胆汁淤积或酒精性按“0”计算,其他原因按“1”计算)。既往研究结果显示MELD分值与实际病死率呈正相关[14-18],即MELD分值越高,实际死亡率越高。
本研究表明,血清PA/TBil与预后(生存)正相关,ALBI评分、MELD评分与预后(生存)为负相关,即血清PA/TBil越高,ALBI评分、MELD评分越低,预后越好,这与既往的研究结论一致。同时本研究提示血清PA/TBil对HBV-ACLF患者的预后预测价值超过ALBI评分,低于MELD评分,但血清PA/TBil联合MELD评分对预后的预测价值高于单个预后评估指标,因此,在临床工作中,对HBV-ACLF患者可应用血清PA/TBil联合MELD评分进行生存预后评估,制定最佳的个体化治疗策略提供指导,从而改善患者生活质量并延长生存时间。
