人工全膝关节置换术后老年患者深静脉血栓形成的相关因素分析
赵彦欣,闫俊萍,王彩星,樊 杰
(1.山西中医药大学,山西晋中030619; 2.山西省中西医结合医院,山西太原030013)
在老龄化速度越来越快的今天,患有类风湿性关节炎、膝关节骨性关节炎的老年患者急剧增多。人工全膝关节置换术(Total knee arthroplasty,TKA)的出现让越来越多患有关节疾病的患者看到了康复的希望,因其临床效果和安全性良好,能够极大地改善患者的生活质量而成为很多关节疾病患者的选择[1-2]。
人工全膝关节置换术呈现逐年增长的趋势[3],但随之而来的并发症——深静脉血栓成为临床上的一大困扰。深静脉血栓形成(Deep venous thrombosis,DVT)是指血液在深静脉内非正常凝结,进而引起的静脉回流障碍性疾病[4],是TKA术后常见的并发症之一,常发生于下肢[5]。由于其发病隐匿常会导致病情耽误,严重者可出现股青肿,影响患者的生活质量,而血栓一旦脱落,还可引起致命性的肺动脉栓塞。因此,预防和早期发现深静脉血栓是人工全膝关节置换术后的重要内容,故需了解DVT的危险因素以便有针对性地采取预防措施。
本研究回顾性分析了2013年1月-2018年12月在我院行单侧人工全膝关节置换术并于术后预防性给予抗凝药物的老年患者212例,通过Logistic多元回归分析,探讨老年患者人工全膝关节置换术后发生DVT的危险因素,现报道如下。
1 资料与方法
1.1 临床资料
1.1.1 一般资料 采用便利抽样法,选取2013年1月-2018年12月在我院行单侧人工全膝关节置换术并于术后预防性给予抗凝药物的老年患者212例。男99例,女113例;年龄60~83岁,平均(70.3±5.8)岁;术前诊断为膝关节骨性关节炎85例,类风湿性关节炎114例,其他13例。收集并分析两组患者的临床资料,包括性别、年龄、体质量指数(BMI)、吸烟史、饮酒史、基础疾病(合并糖尿病、高血压和高血脂)、术前血浆D-二聚体、手术时间、手术部位、麻醉方式、术中出血量、术中输血以及术后卧床时间等。
1.1.2 纳入标准 ①首次行单侧人工全膝关节置换术;②年龄≥60岁;③术前未采取预防下肢DVT的措施,如使用间歇充气加压装置、梯度压力弹力袜或抗凝药物等;④术前行血浆D-二聚体检测和双下肢深静脉彩色多普勒超声检查未发现有下肢DVT;⑤术后遵医嘱行规律药物预防至术后7 d以上;⑥未同期进行其他手术,且半年内未进行过其他手术;⑦术后7 d进行了双下肢深静脉彩色多普勒超声检查;⑧临床资料完整。
1.1.3 排除标准 ①术前凝血功能异常、有静脉血栓病史或家族史;②合并有严重心肺肝肾功能不全、脑血管疾病、恶性肿瘤或重症感染者;③无法控制的高血压(收缩压>180 mmHg或舒张压>110 mmHg);④既往有血管外科手术史;⑤有抗凝治疗禁忌证。
1.2 方 法
1.2.1 围手术期处理 所有患者均由同一组医师施行单侧人工全膝关节置换术,采用相同的手术入路和骨水泥假体,术中规范使用止血带。术后常规皮下注射低分子肝素;指导患者进行早期功能锻炼,如踝关节背伸、跖屈活动等,适当抬高患肢,促进血液回流;并根据患者的具体情况鼓励其早期下床活动。术后若有DVT的临床表现或怀疑有下肢DVT,立即行双下肢彩色多普勒超声检查和血浆D-二聚体测定,若无上述情况则于术后7 d行双下肢彩色多普勒超声检查,根据其是否发生DVT分为DVT组和非DVT组。DVT组的患者及时请血管外科会诊,进行相关治疗。
1.2.2 DVT的诊断 在临床工作中,DVT的诊断主要依靠患者的症状体征及相关的辅助检查手段[4]。DVT的主要临床表现为患肢疼痛、肿胀、周径增粗、皮温升高等。其次,血栓位于小腿肌肉静脉丛时,可出现腓肠肌僵直,部分出现典型Homans征(即直腿伸踝实验:患肢伸直,足被动背屈时,引起小腿后侧肌群疼痛,为阳性)和Neuhof征(即腓肠肌压迫实验:压迫小腿后侧肌群,引起局部疼痛,为阳性)阳性,严重时可出现股白肿甚至股青肿。辅助检查主要包括实验室检查和影像学检查,其中,最常用的实验室检查为血浆D-二聚体测定,最常用的影像学检查为彩色多普勒超声检查,因其敏感性和准确性较高而作为DVT诊断的首选方法。由于下肢深静脉血栓形成常发病隐匿,有时为无症状的下肢深静脉血栓形成,因此,所有患者均需以彩色多普勒超声检查结果为依据,从而判断是否出现了下肢深静脉血栓[6]。
1.3 统计学方法
本研究采用SPSS 23.0统计软件建立数据库。正态分布的计量资料用均数±标准差(±s)表示;计数资料用率(%)表示,非等级计数资料组间比较采用卡方检验,或Fisher确切概率法。对单因素分析后差异有统计学意义的指标进行多因素Logistic回归分析,探讨老年患者TKA术后发生下肢DVT的独立危险因素。按照α=0.05的检验水准,若P<0.05,则差异有统计学意义。
2 结果
2.1 老年患者TKA术后DVT的发生情况
212例行单侧人工全膝关节置换术的老年患者中,有29例患者术后发生下肢DVT,DVT发生率为13.7%。29例发生下肢DVT的患者均为小腿肌间静脉血栓,其中,仅6例(20.7%)患者有临床症状,主要表现为小腿疼痛、肿胀,Homans征和Neuhof征阳性。由于发现及时,经规范抗凝治疗后均痊愈出院,所有患者均未出现肺动脉栓塞。
2.2 老年患者TKA术后发生DVT的单因素分析
根据术后是否发生DVT将患者分为DVT组(29例)和非DVT组(183例)。单因素分析结果显示:BMI、吸烟史、合并糖尿病、术前血浆D-二聚体水平、手术时间、手术部位和麻醉方式是老年患者TKA术后发生DVT的相关因素(P<0.05)。结果见表1。

表1 老年人工全膝关节置换术后发生DVT的单因素分析 (例)
2.3 老年患者TKA术后发生DVT的多因素Lo-gistic回归分析
将上述单因素分析后差异有统计学意义的指标作为自变量进行多因素Logistic回归分析,是否发生DVT为因变量,各自变量按照表2进行赋值。多因素分析结果显示:BMI>25.0 kg/m2、合并糖尿病、术前血浆D-二聚体>0.545 mg/L和全身麻醉为老年患者TKA术后发生DVT的独立危险因素(P<0.05)。结果见表 3。

表2 各因素赋值情况
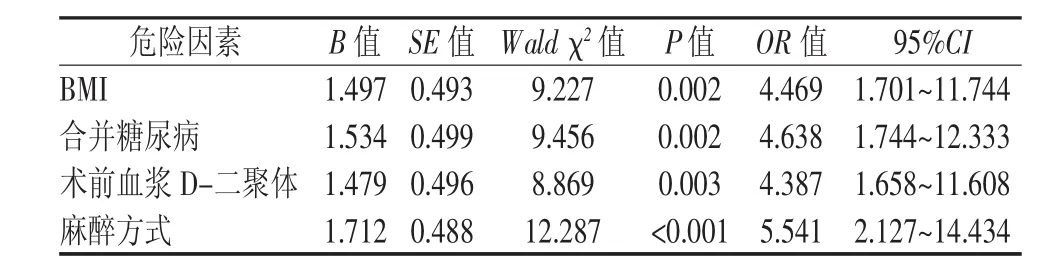
表3 老年患者TKA术后发生DVT的多因素分析
3 讨论
DVT是TKA术后常见且严重的并发症之一。目前,医学界公认的DVT形成的主要原因是静脉壁损伤、静脉血流缓慢和血液高凝状态。TKA患者作为DVT发生的极高危人群[5],其DVT的预防受到了越来越多临床医务人员的重视。本研究中老年患者TKA术后DVT的发生率为13.7%。其中,大多数患者(79.3%)无明显临床症状,迫切说明了明确DVT危险因素,筛选DVT高危人群的重要性。Logistic回归分析结果显示,BMI>25.0 kg/m2、合并糖尿病、术前血浆D-二聚体>0.545 mg/L和全身麻醉是老年TKA患者术后发生DVT的独立危险因素。
本研究中BMI>25.0 kg/m2是老年TKA患者术后发生DVT的独立危险因素,与张永春等[7]系统评价的结果一致。更有研究进一步表明,虽然BMI是TKA术后DVT的高危因素,但DVT的发生率并不会随着BMI的增长而增长,即并不是越肥胖发生DVT的风险越高[8]。而关于肥胖会增加患者DVT发生风险的机制目前尚不明确,可能与肥胖患者静脉血流缓慢有关,需进一步研究证实。
多因素分析结果显示,糖尿病是老年患者TKA术后发生DVT的独立危险因素,与尹向辉等[9]的研究结果一致。可能与高血糖会损伤血管内皮,诱导体内各种炎症介质释放,进一步激活凝血系统有关[10]。更有研究表明,糖尿病病程≥10年的患者发生DVT的风险是病程<10年患者的1.93倍[11],因此,TKA术后下肢DVT的发生率可能会随着糖尿病病程的增加而增加。
由于DVT具有隐匿性导致其很难在早期被发现,如果让所有患者在没有DVT的症状时进行彩色多普勒超声检查,将会给患者增加不必要的医疗支出,并造成医疗资源的浪费。因此,寻找一种可以早期预测或诊断DVT的生物标志物成为目前研究的热点。其中,D-二聚体因其对血栓的发生具有高度敏感性而被作为诊断DVT的排除指标[12]。但由于 D-二聚体的特异性较低[4],加之老年患者的D-二聚体水平普遍较高[13],D-二聚体的常规临界值0.5 mg/L是否同样适用于老年患者还有待商榷。对此,国外学者提出对于年龄在50岁以上的患者,可使用经过年龄调整的D-二聚体临界值,即年龄×10 μg/L[14]。我国学者也对D-二聚体在诊断老年患者DVT的临界值方面进行了研究,提出临界值为0.545 mg/L时,可提高其诊断DVT的特异性[13]。因此,本研究中术前血浆D-二聚体的临界值设定为0.545 mg/L。本研究结果显示,术前血浆D-二聚体升高是老年患者TKA术后发生DVT的独立危险因素,且术前血浆D-二聚体>0.545 mg/L的患者发生DVT的风险是D-二聚体≤0.545 mg/L患者的4.387倍。D-二聚体升高说明机体处于高凝状态或纤维蛋白溶解亢进[15],虽然并不能说明一定有血栓形成,但可提示患者有发生DVT的危险,需重点关注此类患者。
目前,TKA的麻醉方式主要有全身麻醉和硬膜外麻醉,而不同的麻醉方式会对患者的凝血功能产生不同的影响[16]。硬膜外麻醉可增加下肢血液供应,降低血液黏滞性,改善血液的高凝状态[17]。而全身麻醉期间发生的血管扩张会导致静脉淤滞,静脉容量增加,静脉回流减少,故全身麻醉更易导致DVT的发生。因此,对于行TKA的老年患者,建议首选对患者凝血功能影响较小的硬膜外麻醉,以减少下肢 DVT 的发生[18]。
另外,本研究中有吸烟史、手术时间>2 h和手术部位为左侧虽不是DVT的独立危险因素,但也会增加术后DVT形成的风险,因此,仍然建议对有吸烟史、手术时间超过2 h以及进行左侧TKA手术的患者进行相关预防,保证患者围手术期的安全。
综上所述,BMI>25.0 kg/m2、合并糖尿病、术前血浆D-二聚体>0.545 mg/L和全身麻醉是老年患者TKA术后发生DVT的独立危险因素。临床上应加强术前辅助检查与评估,筛选出DVT的高危人群,并及时采取有针对性的预防措施以降低老年TKA患者DVT的发生率。

