人性化护理服务模式在瘢痕子宫阴道试产中的效果
姜丽利 薛秀梅 于红梅

【摘要】 目的:觀察人性化护理服务模式在瘢痕子宫阴道试产中的应用效果。方法:将本院产科收治且符合阴道试产指征的瘢痕子宫经产妇90例作为研究对象,随机分为对照组(n=45)和观察组(n=45)。在试产过程中,对照组接受常规助产护理,观察组在对照组基础上开展人性化护理服务模式,比较两组阴道试产结局、SAS、SDS评分、护理满意度及并发症发生情况。结果:观察组阴道试产成功率88.89%,对照组为77.78%,组间比较差异无统计学意义(P>0.05);与对照组相比,观察组中转剖宫产率较低,Apgar评分较高,差异有统计学意义(P<0.05);护理后观察组SAS、SDS评分低于对照组,差异有统计学意义(P<0.05)。观察组总并发症发生率4.44%,低于对照组的17.78%,差异有统计学意义(P<0.05)。观察组对护理服务总满意度95.56%,明显高于对照组的73.33%,差异有统计学意义(P<0.05)。结论:人性化护理服务模式在瘢痕子宫阴道试产中的应用,可消除负情绪对分娩的影响,有效提高阴道试产成功率,减少母婴不良结局的发生,增进护患关系。
【关键词】 瘢痕子宫 阴道试产 人性化护理模式 母婴结局
doi:10.14033/j.cnki.cfmr.2020.25.040 文献标识码 B 文章编号 1674-6805(2020)25-0-03
[Abstract] Objective: To observe the application effect of humanized nursing service model in scar uterine and vaginal trial production. Method: A total of 90 multipara with scarred uterus who were admitted to the obstetrics department of our hospital and met the vaginal trial production indications were taken as the research object. They were divided into the control group (n=45) and the observation group (n=45) according to the random number table. Routine midwifery nursing was used in the control group, and humanized nursing service model was used in the observation group. The outcomes, SAS and SDS scores, nursing satisfaction and complications of vaginal trial labor of the two groups were compared. Result: The success rate of vaginal trial delivery in the observation group (88.89%) was higher than that in the control group (77.78%), there was no statistically significant difference between the two group (P>0.05). The transfer rate of cesarean section was lower than that in the control group, and the Apgar scores in the observation group was higher than that in the control group, the differences were statistically significant (P<0.05). After nursing, the SAS, SDS scores in the observation group were significantly lower than those in the control group, the differences were statistically significant (P<0.05). The total incidence of complications (4.44%) in the observation group was lower than that in the control group (17.78%), the difference was statistically significant (P<0.05). And the nursing satisfaction (95.56%) in the observation group was higher than that in the control group (73.33%), the difference was statistically significant (P<0.05). Conclusion: The humanized nursing service model in the scar uterus vagina trial delivery can eliminate the negative emotion to the childbirth influence, effectively enhances the vagina trial delivery success rate, reduces the maternal and infant bad outcomes and enhances the patient-nurse relations.
[Key words] Scar uterus Trial production of vagina Humanized nursing service model Maternal and infant outcomes
First-authors address: Suqian Peoples Hospital, Suqian 223800, China.
剖宫产术是导致瘢痕子宫发生率增加的主要原因。伴随二胎政策的实行,近几年我国瘢痕子宫再次妊娠率日益上升,其分娩方式的选择逐渐成为产科研究的热点。目前对于无剖宫产指征的瘢痕子宫再妊娠孕妇分娩方式,多主张采用阴道试产(trial of labor after cesarean,TOLAC),可避免因选择性再次剖宫产(elective repeat cesarean section,ERCS)带来的二次损伤[1]。由于TOLAC存在较大风险,易造成孕产妇焦虑、抑郁等负性情绪,影响分娩进程及母婴健康。因此,对于符合TOLAC指征的孕妇在试产过程中加强监测、严格评估、密切观察产程进展的同时给予护理干预是保证试产安全性和提高成功率的关键[2]。人性化护理服务模式是以人为本,全方位服务于患者的护理模式,使患者在生理、心理等方面达到最佳状态,提高康复水平。
1 资料与方法
1.1 一般资料
选择2017年1月-2018年7月本院产科收治有意愿行阴道试产的瘢痕子宫再次妊娠孕妇90例。(1)纳入标准:符合文献[3]《剖宫产术后再次妊娠阴道分娩管理的专家共识(2016)》有关阴道试产的指征;既往存在1次子宫下段横切口剖宫产史,且切口无延裂;无产后感染、晚期产后出血等严重并发症;2次分娩间隔≥18个月;B超检查子宫前壁下段肌层连续;胎儿为头位,估计胎儿体重<4 000 g。(2)排除標准:前次剖宫产术为古典式剖宫产术、子宫下段纵切口或T形切口;存在前次剖宫产指征;既往存在穿透宫腔的子宫肌瘤剔除术史、子宫破裂史等;前次剖宫产有子宫切口并发症;超声检查胎盘附着于子宫瘢痕处;伴有不适宜阴道分娩的产科并发症、内外科合并症。患者自愿于知情书上签字,研究符合医学伦理学要求。将90例符合纳入标准的孕妇按随机数字表法分为观察组与对照组,各45例,其中观察组年龄25~41岁,平均(34.62±3.17)岁;文化程度高中及以上27例,初中及以下18例。对照组年龄26~42岁,平均(34.39±3.36)岁;文化程度高中及以上29例,初中及以下16例。两组基础资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法
所有孕妇引产前,完善各项基础检查,充分做好术前准备及抢救准备,交叉配血600 ml备用。对照组采用常规助产护理,如生命体征监测、用药干预、观察产程等。观察组在对照组护理的基础上实施人性化护理服务模式,采取一对一责任制助产护理,实行全程持续性陪伴。(1)心理护理:试产过程中针对孕妇存在焦虑、过度紧张、恐惧等心理状态,进行心理疏导和健康教育,讲解阴道试产的可行性和优越性,并充分告知存在的风险以及应急与预防措施等[4]。为孕妇提供一个温馨家庭式产房,产房温湿度调至孕妇感觉舒适的范围内。在产房播放舒缓、优美的音乐,让孕妇身心放松。用恰当的言语、表情等与孕妇沟通,告知产程动态。重视家属尤其丈夫的作用,鼓励家属陪伴,不断给产妇心理支持。在宫缩间歇期,为产妇擦汗、喂水、进食,在生理、心理、情感上给予支持,不让孕妇独处,从而消除不良情绪。(2)产程护理:产程中采用抚触护理,检查时把双手放在孕妇非特定部位的皮肤进行顺序性、技巧性的抚触,通过皮肤使孕妇感到舒适,从而减轻疼痛,缩短产程。无异常情况时可陪护孕妇坐分娩球、分娩凳,强调自由体位,从而提高孕妇的自我效能,减轻疼痛,增加孕妇自然分娩的积极性。同时向孕妇交代注意事项,提醒按时排尿,注重孕妇的主诉及一般情况,密切监测生命体征,连续胎心监护,注意观察其宫缩、产程进展、胎头下降情况。宫缩时帮助孕妇轻缓按摩腰部和下腹部,注意孕妇瘢痕部位有无压痛,特别在宫缩间歇期。指导正确使用“拉玛泽呼吸法”。临产后鼓励孕妇选择经皮神经电刺激、硬膜外分娩镇痛术等,最大限度减轻分娩痛,维护和尊重孕妇的自主权。产程有进展时应告知孕妇,给予鼓励。对于有引产指征如胎膜早破>6 h未临产、催产素引产超过8 h未临产的情况,应汇报医师再次评估是否适合阴道分娩。严格掌握上产床的时机,帮助选择舒适的体位,在产妇身边正确指导产妇用力。发现胎心异常、先兆子宫破裂或子宫破裂等征象应汇报医师立即启动5 min剖宫产预案,尽快娩出胎儿,并做好新生儿复苏的准备。胎儿娩出后,立即告知产妇婴儿已安全娩出,并尽早地让产妇和婴儿进行皮肤早接触,从而让产妇分散对疼痛的注意力,如果新生儿有异常应避开产妇进行处理,以免产妇的情绪激动引起产后出血。如果产妇有性别偏见,应以合适的语言进行疏导。鼓励产妇在产后尽早进食,促进泌乳。采用多元化形式向产妇说明母乳喂养的优势,坚持早吸吮、早开奶,促进母乳喂养成功。于胎儿娩出后,可预防性的尽早应用促宫缩药物。(3)产后24 h应重点防范产后出血、尿潴留、产褥感染等并发症的发生。密切观察产妇生命体征,注意产妇有无不适,尤其是产后2 h是出血高峰期。指导产妇产褥期保持会阴部清洁。鼓励家属多陪伴、开导产妇,以降低产后抑郁症发生风险。
1.3 观察指标及评价标准
(1)观察两组孕产妇阴道试产结局。记录阴道试产成功率、中转剖宫产例数及总产程时间,并对新生儿进行1 min Apgar评分。(2)采用焦虑自评量表(SAS)与抑郁自评量表(SDS)评价不同护理模式对产妇焦虑、抑郁等负性情绪的影响。参照中国标准,SAS评分界值为50分,<50分为正常,50~60分轻度焦虑,61~70分为中度焦虑,>70分者为重度焦虑;SDS评分界值为53分,<53分为正常,53~62分轻度抑郁,63~72分为中度抑郁。>72分者为重度抑郁,分值越高,抑郁、焦虑程度越严重。(3)采用自拟满意度调查表,对孕产妇与家属进行护理服务满意度问卷调查,10个项目,总分为100分,设为满意>80分,较满意为60~80分,不满意为<60分,总满意度=(满意+较满意)/总例数×100%。(4)观察两组孕产妇(产后出血、产褥感染)及新生儿(新生儿窒息)并发症的发生情况。
1.4 统计学处理
采用SPSS 17.0软件进行统计分析,计量资料以(x±s)表示,采用t检验,计数资料以率(%)表示,采用字2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组分娩结局比较
观察组阴道试产成功率88.89%(40/45),对照组为78.00%(35/45),组间比较差异无统计学意义(P>0.05);与对照组相比,观察组中转剖宫产率均较低,1 min Apgar评分较高,差异有统计学意义(P<0.05),见表1。
2.2 两组SAS、SDS评分比较
两组护理前SAS、SDS评分比较差异无统计学意义(P>0.05);护理后观察组孕产妇焦虑、抑郁症状较对照组有明显改善,SAS、SDS评分组间比较差异有统计学意义(P<0.05),见表2。
2.3 两组护理服务满意度比较
观察组孕产妇对护理服务满意26例,较满意17例,不满意2例,总满意度为95.56%(43/45),对照组满意12例,较满意21例,不满意12例,总满意度为73.33%(33/45),两组满意度比较差异有统计学意义(字2=4.917,P<0.05)。
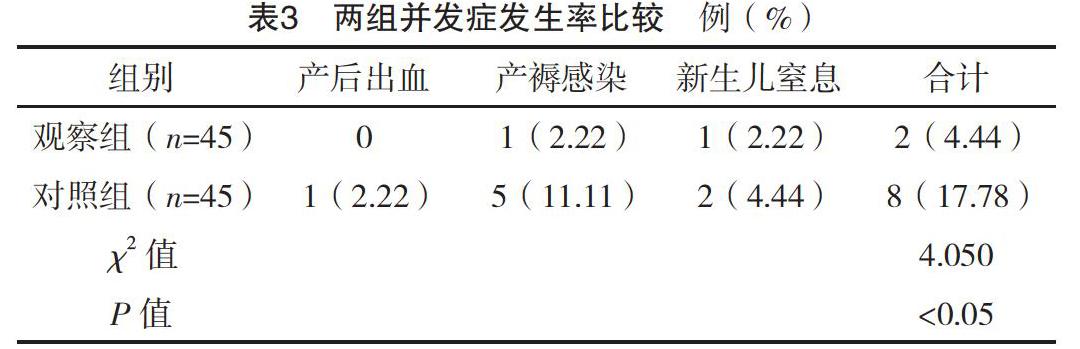
2.4 两组并发症发生率比较
与对照组相比,观察组总并发症发生率较低,差异有统计学意义(P<0.05),见表3。
3 讨论
瘢痕子宫是指育龄妇女因剖宫产术、子宫肌瘤剔除术、子宫穿孔或破裂修补术等妇科手术所致留存于子宫内膜、肌层和浆膜-子宫壁的瘢痕[5]。2013年国家卫生计生委分布调查报告指出,我国剖宫产率已位居世界第一,平均剖宫产率高达46%以上[6-7],由此导致瘢痕子宫发生率大幅提升。近年来,受国家二胎政策全面实施的影响,瘢痕子宫再次妊娠的人数逐年递增,从而子宫瘢痕妊娠、子宫破裂、不孕症等风险相应升高。瘢痕子宫再次妊娠的分娩方式选择也成为了产科关注的重点。目前,临床对于无剖宫产指征或符合阴道分娩适应证的瘢痕子宫再妊娠孕产妇,建议采用阴道试产(TOLAC)已达成共识,以避免因选择性再次剖宫产(ERCS)造成的凶险性前置胎盘、盆腔粘连、感染等并发症带来的二次损伤。有研究表明,剖宫产术后再孕阴道分娩(VBAC)具有产后恢复快、出血量少,缩短住院天数、减轻经济负担,减少母婴并发症,孕产妇及家属对护理服务满意度提高等优点,但同时也存在子宫破裂、产道撕裂、再次急诊剖宫产等风险,使孕产妇易产生焦虑、抑郁等负性情绪,影响分娩进程及母婴健康[8-9]。因此,加强TOLAC孕产妇在试产过程中的监护与管理,同时给予有效的护理干预可以保障试产安全性和成功率[10]。人性化护理服务模式是整体护理的深化和延伸,遵循以患者为中心的护理观念,将尊重人格尊嚴、保护个人隐私、尊重生命价值等作为护理核心,在为患者提供专业技术服务及基础护理的同时,将人文关怀贯穿于整个护理工作中,以达到加快患者康复进程、保障其身心舒适,使患者在生理、心理、社会等方面都达到健康与满意状态。本文观察组实施人性化护理服务模式,将心理护理始终贯穿于整个产程,使孕产妇焦虑、恐惧等心理状态得到显著改善,同时配合各产程相应的护理服务措施,保证了TOLAC顺利完成。刘颖[11]研究认为人性化护理可有效改善TOLAC孕产妇焦虑、抑郁的情绪,提高阴道试产成功率,促进预后。本研究结果显示,观察组阴道试产成功率88.89%。与对照组相比,观察组中转剖宫产率降低,产后出血、新生儿窒息等并发症的发生率均减少,孕产妇焦虑、抑郁症状都有明显改善,孕产妇和家属对护理服务的满意度提高明显,差异均有统计学意义(P<0.05)。与国内文献[12-13]报道基本一致,表明人性化护理服务模式在TOLAC中的应用,可消除负性情绪对分娩的影响,有效提高阴道试产成功率,减少母婴不良结局的发生率。
参考文献
[1]杨秀芳,冯亚斌,韩轶超,等.瘢痕子宫阴道试产的可行性分析[J].中国妇幼保健,2017,32(3):477-480.
[2]李云秀,杨茗,何雅婷,等.剖宫产术后再次妊娠阴道分娩的临床分析[J].现代妇产科进展,2013,22(12):993-995.
[3]中华医学会妇产科分会.剖宫产术后再次妊娠阴道分娩管理的专家共识(2016)[J].中华妇产科杂志,2016,51(8):561-563.
[4]王文琴.疤痕子宫产妇行阴道分娩时的心理护理及产程管理[J].当代护士,2015,20(9):46-47.
[5]戚子丹,章瑜.瘢痕子宫助产策略研究进展[J].国际生殖志,2018,37(2):162-164.
[6]陈勇.瘢痕子宫再次妊娠不同分娩方式对母婴影响研究[J].四川医学,2015,36(8):1168-1170.
[7]严晶晶,吕一帆,赵羽玲.剖宫产术前阴道试产时间对产后出血的影响[J].现代实用医学,2016,28(1):75-76.
[8]聂世书,陈慧君,张元珍,等.系统围生期管理对促进剖宫产术后再次妊娠阴道试产的效果[J].武汉大学学报:医学版,2017,38(5):803-807.
[9]徐海霞,金彦,王珊珊,等.瘢痕子宫产妇再生育分娩方式对分娩结局的影响[J].中国妇幼保健,2018,33(2):313-315.
[10]李丽娟,徐秀英,张丽珊.疤痕子宫再妊娠经阴道分娩的产程监测与护理效果观察[J].护理实践与研究,2016,13(18):76-77.
[11]刘颖.疤痕子宫经阴道分娩的护理体会[J].护士进修杂志,2017,32(7):634-635.
[12]马晓丽,李莲英.瘢痕子宫妊娠阴道试产结局分析[J].中国妇幼保健,2017,32(12):2585-2587.
[13]徐丽华.疤痕子宫阴道分娩的产程观察及护理[J].实用临床护理学杂志,2017,2(26):93-94.
(收稿日期:2020-07-09) (本文编辑:郎序莹)

