抗病毒联合蛋白营养支持治疗HBV相关性肝硬化失代偿期的临床效果
余鸿 谷申森 王理瑛
[摘要] 目的 觀察抗病毒联合蛋白营养支持治疗乙型肝炎病毒(HBV)相关性肝硬化失代偿期营养不良患者的临床效果。 方法 选取2017年3月—2019年3月新疆医科大学第一附属医院收治的HBV失代偿期乙型肝炎肝硬化合并营养不良的112例患者为研究对象。按照随机数字表法分为观察组(56例)和对照组(56例)。对照组给予常规抗病毒治疗,观察组在此基础上联合蛋白营养食谱治疗,比较两组治疗前后乙肝病毒脱氧核糖核酸(HBV-DNA)水平、丙氨酸转氨酶(ALT)、天冬氨酸转氨酶(AST)、白蛋白(ALB)、总胆红素(TBil)、肝功能Child-Turcotte-Pugh(CTP)评分、透明质酸(HA)、层粘连蛋白(LN)、Ⅲ型前胶原(PCⅢ)、Ⅵ型胶原(Ⅵ-C)水平,比较两组患者腹水改善及HBV-DNA转阴率。 结果 治疗前,两组HBV-DNA、TBil、ALT、AST、HA、LN、PCⅢ、Ⅵ-C、ALB水平及CTP评分比较,差异无统计学意义(P > 0.05)。治疗后,观察组HBV-DNA、TBil、ALT、AST、HA、LN、PCⅢ、Ⅵ-C水平及CTP评分低于治疗前,且观察组低于对照组(均P < 0.05)。治疗后,两组ALB水平均高于治疗前,且观察组高于对照组(均P < 0.05)。观察组HBV-DNA转阴率、腹水改善率高于对照组(均P < 0.05)。两组并发症发生率比较,差异无统计学意义(P > 0.05)。 结论 乙型肝炎肝硬化失代偿期患者在抗病毒治疗期间联合蛋白营养食谱治疗,可有效改善患者肝功能,抑制肝细胞纤维化进程,促进患者HBV-DNA转阴,改善患者营养及腹水情况。
[关键词] 肝硬化失代偿期;蛋白营养食谱;营养不良;抗病毒
[中图分类号] R512.62 [文献标识码] A [文章编号] 1673-7210(2020)09(b)-0104-04
[Abstract] Objective To observe the clinical efficacy of protein nutrition support combined with antiviral therapy in Hepatitis B virus (HBV) related decompensated liver cirrhosis. Methods From March 2017 to March 2019, 112 cases with HBV decompensated liver cirrhosis of hepatitis B combined with malnutrition who admitted to the First Affiliated Hospital of Xinjiang Medical University were selected as study objects. They were divided into the observation group (56 cases) and the control group (56 cases) according to random number table method. The control-group was treated with routine antiviral therapy, and the observation group was treated with antiviral combined with protein nutrition diet. The levels of hepatitis B virus dexoyribonucleic acid (HBV-DNA), alanine aminotransferase (ALT), aspartate aminotransferase (AST), albumin (ALB), total bilirubin (TBil), liver function Child-Turcotte-Pugh (CTP) score, hyaluronic acid (HA), laminin (LN), type Ⅲ procollagen (PCⅢ), type Ⅵ collagen (Ⅵ-C) were compared, and the improvement of ascites and HBV-DNA negative rate between the two groups were compared. Results Before treatment, there were no statistically significant differences in HBV-DNA, TBil, ALT, AST, HA, LN, PCⅢ, Ⅵ-C, ALB level and CTP score between two groups (P > 0.05). After treatment, HBV-DNA, TBil, ALT, AST, HA, LN, PCⅢ, Ⅵ-C levels and CTP scores of the observation group were lower than those before treatment, and the observation group was lower than the control group (all P < 0.05). After treatment, ALB levels in two groups were higher than those before treatment, and the observation group was higher than the control group (all P < 0.05). The HBV-DNA negative conversion rate and ascites improvement rate in the observation group were higher than those in the control group (all P < 0.05). There were no statistically significant differences in the incidence of complications between the two groups (P > 0.05). Conclusion Patients in the decompensated liver cirrhosis of hepatitis B are treated with protein nutrition diet and antiviral therapy can effectively improve the liver function, inhibit the progress of liver fibrosis, promote the negative of HBV-DNA, improve the nutritional status and reduce ascites in patients with liver cirrhosis.
[Key words] Decompensated liver cirrhosis; Protein nutrition diet; Malnutrition; Antivirus
乙型肝炎(以下简称“乙肝”)是常见的慢性消化系统疾病之一,也是世界性健康难题[1]。肝硬化失代偿期被认为是慢性进行性肝脏疾病的终末期[2],患者表现为肝功能损害及门静脉高压症候群,常并发消化道出血、多器官功能衰竭等[3]。乙肝患者随着病情进展,其肝功能逐渐下降且存在营养物质代谢紊乱,常发生营养不良、免疫力低下,故抗病毒治疗期间采取合理的营养支持十分必要[4]。常规抗病毒治疗可改善病毒复制,而营养支持可改善患者肝功能及营养情况。本研究观察蛋白营养食谱对乙肝肝硬化失代偿期患者营养不良的干预效果,现报道如下:
1 资料与方法
1.1 一般资料
选取2017年3月—2019年3月新疆医科大学第一附属医院(以下简称“我院”)乙肝失代偿期患者112例,采用随机数字表法将其分为对照组和观察组,每组56例。观察组男42例,女14例;年龄(49.2±11.7)岁;体重(57.1±6.7)kg;病程(7.4±2.8)年;肝功能Child-Pugh分级[5]:B级24例,C级32例。对照組男38例,女18例;年龄(48.9±12.5)岁;体重(56.7±6.9)kg;病程(7.3±2.3)年;肝功能Child-Pugh分级[5]:B级26例,C级30例。两组一般资料比较,差异无统计学意义(P > 0.05),具有可比性。
纳入标准:①符合《慢性乙型肝炎防治指南(2015年版)》[6]乙肝肝硬化诊断标准,乙肝病毒脱氧核糖核酸(HBV-DNA)≥1×103/mL者;②肝功能失代偿根据Child-Turcotte-Pugh(CTP)评分[6]≥7分或存在腹水、上消化道出血或肝性脑病者;③符合《ESPEN 2015:营养不良诊断指南》的诊断标准[7];④患者及家属了解研究并签署知情同意书;⑤意识清楚、言语沟通正常者。排除标准:①药物过敏者;②合并其他系统严重疾病者;③其他类型的肝硬化者;④预计生存期<1年者;⑤入组前进行相关治疗者;⑥病历资料不全者。
1.2 方法
观察组给予基础抗病毒治疗,口服恩替卡韦片(中美上海施宝贵制药有限公司,生产批号:20161206)0.5 mg/(次·d),饮食上使用蛋白营养食谱加强饮食管理,予高蛋白、高热量饮食,每日摄入蛋白质1.5~2.0 g/kg,其中植物蛋白60%,动物蛋白40%,如豆制品、鸡蛋、牛奶、瘦肉、鱼等,配合新鲜蔬菜和水果;每天饮食摄取总热量38.64 kcal/kg,含糖类摄入400 g,脂肪提供热量仅占9.2%,少食动物脂肪、咸肉、全脂牛奶和油炸类食物;注意将一周所需蛋白质和能量均分7等份,每日摄取相等分量。对照组给予与观察组相同的抗病毒治疗方案。常规饮食,清淡为主。两组均不使用血浆、白蛋白制剂以及促血浆白蛋白生成类药物,连续治疗24周。
1.3 观察指标
①疗效指标:采用实时荧光定量PCR法[8]检测两组治疗前后HBV-DNA水平,B超检查腹水改善情况。HBV-DNA转阴率=转阴例数/总例数×100%;腹水改善率=腹水改善例数/总例数×100%。②肝功能指标:采用酶速率法-IFCC法[9]检测两组治疗前后丙氨酸转氨酶(ALT)、天冬氨酸转氨酶(AST);溴甲酚绿比色法[10]检测白蛋白(ALB)含量;重氮盐法检测总胆红素(TBil)含量;计算肝功能CTP评分,包括一般状况、腹水、胆红素、ALB浓度及凝血酶原时间,根据不同状态分为3个等级,分别记1~3分,总分5~15分,分数越高提示肝脏储备功能越差[5]。③血清肝纤维化指标:采用化学发光法[11]检测两组治疗前后透明质酸(HA)、层粘连蛋白(LN)、Ⅲ型前胶原(PCⅢ)、Ⅵ型胶原(Ⅵ-C)水平。④并发症或不良反应发生情况,包括消化道出血、感染、肝性脑病的发生率。
1.4 统计学方法
采用SPSS 20.0统计学软件进行数据分析,计量资料用均数±标准差(x±s)表示,两组间比较采用t检验,两两比较采用LSD-t检验;计数资料用百分率表示,组间比较采用χ2检验。以P < 0.05为差异有统计学意义。
2 结果
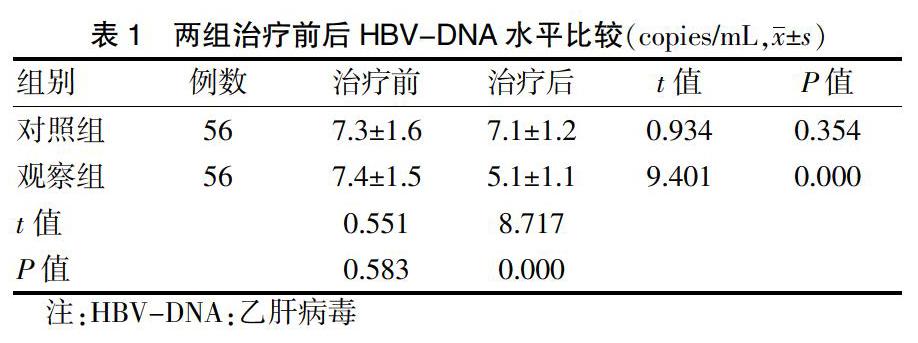
2.1 两组治疗前后HBV-DNA水平比较
治疗前,两组HBV-DNA水平比较,差异无统计学意义(P > 0.05)。治疗后,观察组HBV-DNA水平低于治疗前及对照组,差异均有统计学意义(均P < 0.05),见表1。观察组HBV-DNA转阴率为51.79%(29/56),高于对照组的19.64%(11/56),差异有统计学意义(χ2 = 8.231,P = 0.004)。
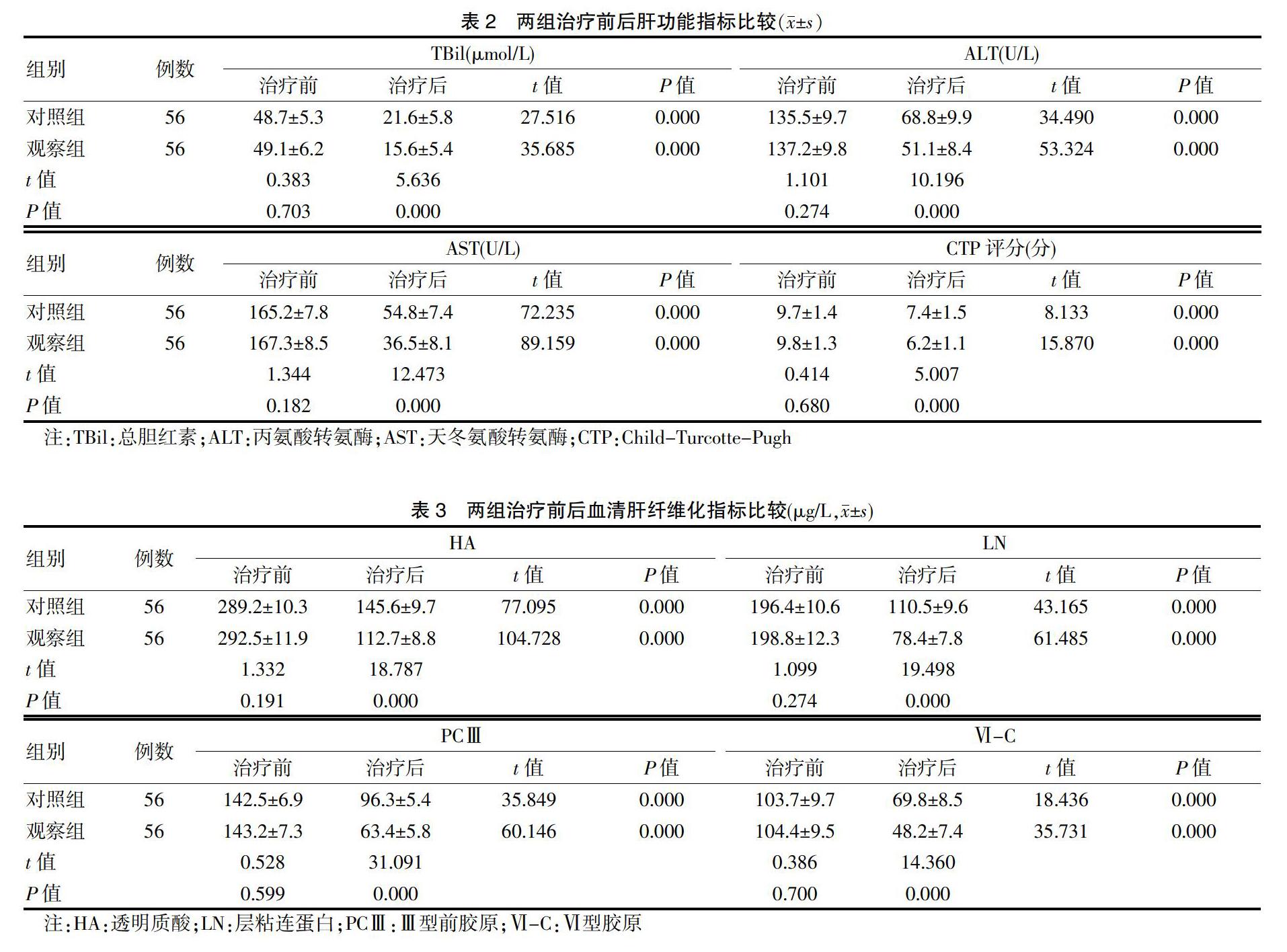
2.2 两组治疗前后肝功能指标比较
治疗前,两组TBil、ALT、AST、CTP评分比较,差异无统计学意义(P > 0.05)。治疗后,两组TBil、ALT、AST、CTP评分低于治疗前,且观察组低于对照组,差异均有统计学意义(均P < 0.05)。见表2。
2.3 两组治疗前后肝纤维化指标比较
治疗前,两组HA、LN、PCⅢ、Ⅵ-C水平比较,差异无统计学意义(P > 0.05)。治疗后,两组HA、LN、PCⅢ、Ⅵ-C水平低于治疗前,且观察组低于对照组,差异均有统计学意义(均P < 0.05)。见表3。
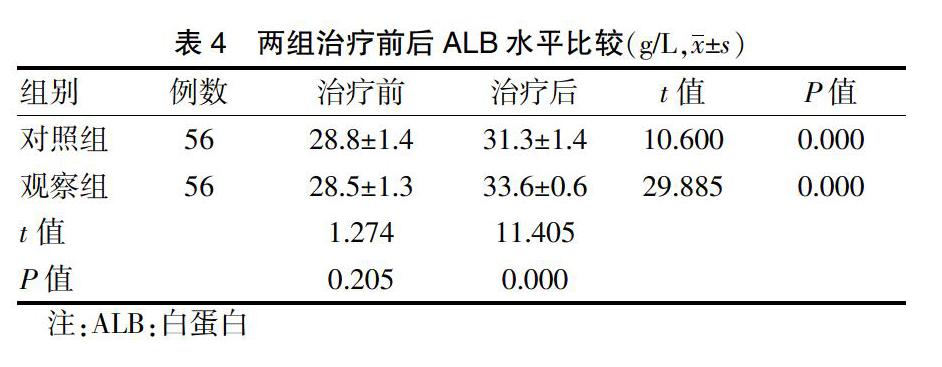
2.3 两组治疗前后ALB水平及腹水改善效果比较
治疗前,两组ALB水平比较,差异无统计学意义(P > 0.05)。治疗后,两组ALB水平均高于治疗前,且观察组高于对照组,差异均有统计学意义(均P < 0.05),见表4。观察组腹水改善率为92.86%(52/56),高于对照组的69.64%(39/56),差异有统计学意义(χ2 = 9.905, P = 0.002)。
2.4 两组并发症发生率比较
对照组上消化道出血3例,感染2例;观察组2例出现上消化道出血。两组并发症发生率比较,差异无统计学意义(χ2 = 1.371,P = 0.438)。
3 讨论
慢性乙肝是慢性进行性肝功能损伤疾病[12],久之可致肝硬化,病理多为肝细胞坏死、结缔组织增生与纤维隔的形成[13],失代偿期肝硬化则是肝硬化发展最严重的阶段,以明显的乏力或伴发热、恶心、腹胀、食欲不振等消化道症状最常见[14-17]。蛋白营养治疗具有增加食欲,改善消化功能,增加抵抗力,促进药物吸收的效果[18]。
本研究结果发现,观察组TBil、ALT、AST及CTP评分等改善情况均优于对照组,且血液HA、LN、PCⅢ与Ⅵ-C水平均低于对照组(均P < 0.05)。究其原因是丰富的蛋白质有利于微量元素的吸收,促进肝脏修复。肝硬化患者肝脏无法有效合成蛋白质,合理的蛋白质摄入,可有效防止肝性脑病的发生[19]。此外,本研究还发现,观察组ALB高于对照组,HBV-DNA的转阴率高于对照组(均P < 0.05),提示积极联合蛋白营养支持治疗可促进患者HBV-DNA转阴。考虑与HBV是一种DNA病毒,抗病毒过程中需消耗大量的能量物质,因此营养蛋白的摄入会联合抗病毒药物发挥协同作用[20-21]。
乙肝肝硬化失代偿期治疗难度显著,预后较差,5年生存率仅为14%[22],且易出现腹水,影响消化和进食,同时消化道出血造成的大量蛋白丢失,患者的高代谢状态导致机体能量消耗,易发生营养不良,影响机体内环境的稳定[23]。本研究结果显示,治疗后观察组腹水症状改善明显,提示高蛋白、高热量饮食满足患者机体的消耗需求,血清ALB明显改善,营养状态的恢复有利于改善腹水症状,进一步证实蛋白营养支持治疗的重要性。周秀琳[24]研究结果发现,失代偿期乙肝肝硬化患者腹水的形成与蛋白质摄入不足、消化功能下降等因素导致低蛋白血症明显相关。因此,合理采用蛋白营养治疗,对减轻患者病情、改善生活质量具有重要意义。
目前,临床治疗该类疾病除了抗病毒,还要防治并发症[25]。本研究结果显示,对照组共有5例患者出现并发症,观察组有2例,两组并发症发生率比较,差异无统计学意义(P > 0.05)。考虑本研究以植物蛋白为主,其含有大量的磷脂等脂类物质,是细胞膜、细胞器的主要成分,有利于促进细胞修复和再生。
综上所述,失代偿期肝硬化患者给予抗病毒联合蛋白营养支持治疗可提高治疗效果,改善患者肝功能,促进患者HBV-DNA转阴,减轻腹水症状及营养不良情况,值得临床推广应用。
[参考文献]
[1] 林春蕾,王岩,李涛,等.接受抗病毒治疗的代偿期乙肝肝硬化患者进展为肝癌的危险因素分析[J].山东医药,2017,57(32):81-83.
[2] 邓泽润,郑嵘炅,唐莉,等.失代偿期慢性乙型肝炎肝硬化患者医院感染的相关因素分析及预防策略[J].中西医结合肝病杂志,2017,27(1):34-36.
[3] 王婷,馬臻,其其格.营养相关指标预测肝硬化失代偿期患者预后的模型建立及研究[J].现代消化及介入诊疗,2019,24(2):95-99.
[4] 魏新亮,史晓盟,苏振华.抗病毒治疗在丙型肝炎失代偿期肝硬化患者的临床应用及其对瘦素和脂连蛋白的影响[J].山西医药杂志,2017,46(17):2041-2045.
[5] 刘丽,江颖仪,刘景.不同Child-Pugh分级慢性乙型肝炎肝硬化患者糖代谢、胰岛素分泌情况及其与炎症反应的相关性分析[J].临床肝胆病杂志,2020,36(2):324-328.
[6] 中华医学会肝病学分会,中华医学会感染病学分会.慢性乙型肝炎防治指南(2015年版)[J].实用肝脏病杂志,2016,19(3):389-400.
[7] 许静涌,蒋朱明.2015年ESPEN营养不良(不足)诊断共识、营养风险及误区[J].中华临床营养杂志,2016,24(5):261-265.
[8] 谢宇端,韩艳,高原小雪.荧光定量聚合酶链反应检测慢性乙肝患者HBV DNA的意义[J].标记免疫分析与临床,2020,27(3):513-517,527.
[9] 曹灵芝,王靖.慢乙肝患者血清肝功能指标、HBV 标志物定量与肝组织病理学改变的关系[J].山东医药,2014, 13(19):40-42.
[10] 凌利芬,赵洁,李振华,等.比色法与电泳法在不同疾病中检测血清白蛋白及白蛋白/球蛋白的比较分析[J].现代医学,2015,43(9):1175-1177.
[11] 黎村艳,段贞,朱雅祺,等.壳多糖酶3样蛋白1、层粘连蛋白、Ⅳ型胶原在乙型肝炎病毒相关肝硬化中的诊断价值[J].国际检验医学杂志,2019,40(15):1807-1810.
[12] 刘国旺,唐克诚,李谦,等.老年非活动性乙肝病毒携带者营养风险的影响因素分析[J].国际病毒学杂志,2017, 24(5):339-342.
[13] 赵艳.拉米夫定联合安络化纤丸治疗乙肝肝硬化临床观察[J].中国医药导报,2016,13(6):170-173.
[14] 路振宇,朱孝轩.宽胸散结和胃通腑法在代偿期肝硬化抗肝纤维化治疗过程中的运用体会[J].河北中医药学报,2017,32(5):25-26,31.
[15] 邢乐康,邓永东,姚立琼,等.乙型肝炎肝硬化患者肠道菌群变化研究[J].实用肝脏病杂志,2020,23(2):256-259.
[16] 王小琴,杨小丽.乙型肝炎肝硬化合并肝性脑病的危险因素[J].肝脏,2019,24(11):1328-1329,1334.
[17] 何志颖,王冰琼,尤红.肝硬化失代偿的逆转:再代偿[J].中华肝脏病杂志,2019,27(12):915-918.
[18] 王燕灵.失代偿期乙型肝炎肝硬化应用拉米夫定联合合理营养规划的临床疗效与预后分析[J].中国医学前沿杂志,2014,6(6):119-121.
[19] Jindal A,Jagdish RK. Sarcopenia:Ammonia metabolism and hepatic encephalopathy [J]. Clin Mol Hepatol,2019, 25(3):270-279.
[20] 萧雍江.用恩替卡韦对乙型肝炎肝硬化失代偿期患者进行治疗的效果探讨[J].当代医药论丛,2019,17(18):112-113.
[21] 中华医学会肝病学分会,中华医学会消化病学分会.终末期肝病临床营养指南[J].实用肝脏病杂志,2019,22(5):624-635.
[22] 史志红,周晓,班志芬.乙型肝炎肝硬化与酒精性肝硬化患者营养状况评估分析[J].实用肝脏病杂志,2018, 21(4):629-630.
[23] 梁明霞.拉米夫定联合合理营养规划治疗失代偿期乙型肝炎肝硬化临床观察[J].北方药学,2016,13(6):108-109.
[24] 周秀琳.饮食干预对失代偿期肝硬化患者营养状况的影响[J].现代中西医结合杂志,2011,20(13):1608-1609.
[25] 徐京杭,徐小元.肝硬化临床研究进展和未满足的需求[J].中华肝脏病杂志,2019,27(12):913-914.
(收稿日期:2020-03-26)

