老年亚临床甲减住院患者营养状况评估
孙洁 姚晓泉 杨宽 刘永铭 杨琳 薛丽丽
甲减是老年人群常见疾病,分为临床甲减和亚临床甲减(简称亚甲减),我国普查显示亚甲减患病率高于临床甲减,男性少于女性,且随年龄增长患病率升高[1],因临床症状隐匿、多样,常出现误诊、漏诊,为优化老年患者亚临床甲减治疗,明确亚临床甲减老年人营养状况,对患者进行综合评估,收集部分临床营养指标,以便实施个性化治疗和管理。
1 材料与方法
1.1 研究对象纳入2019 年1~7 月我院老年病科住院患者共445 例,其中男209 例(46.97%),女236例(53.03%),年龄60~98 岁,平均(74.36±8.67)岁。研究对象均对本次研究知情同意,研究经医院伦理委员会批准。
1.2 纳入标准①年龄≥60 岁;②在我科住院患者;③能够配合 MNA-SF 营养评分。
1.3 研究方法
1.3.1 入院24h 内对入院患者行MNA-SF 评分,包括:①过去1 个月内进食情况;②过去3 个月内体重变化;③是否长期卧床;④过去1 个月有无间断发热、恶心、呕吐;⑤反应能力;⑥体质指数(BMI)[2]。
1.3.2 收集临床营养指标:住院天数(d)、MNA-SF 评分(评分)、三碘甲状原氨酸(T3)、四碘甲状原氨酸(T4)、血红蛋白(HBG)、白蛋白(ALB)、血总胆固醇(TG)、甘油三酯(TC)、高密度脂蛋白(HDL)、低密度脂蛋白(LDL)。
1.3.3 根据TSH 水平分为3 组,A 组(299 例,TSH≤4.2μIU/ml),B 组(116 例,4.2μIU<TSH<10μIU/ml),C组(30 例,TSH≥10μIU/ml)[3];再按微型营养评定法分为营养良好组(359 例,12~14 分)、营养不良风险组(75 例,8~11 分)、营养不良组(11 例,0~7 分)[2];依据年龄将患者分为低龄组(220 例,60~74 岁)、中龄组(163 例,75~84 岁)、高龄组(62 例,≥85 岁)[4];依 据BMI 分为低体重组(31 例,BMI<18.5kg/m2),正常体重组(179 例,18.5kg/m2≤BMI<24kg/m2),超重组(183 例,24≤BMI<28kg/m2),肥胖组(52 例,BMI≥28kg/m2)。比较不同TSH 组别间营养指标的差异。
1.3.4 质量控制:MNA-SF 营养评分问卷入院时由一位营养医师单人完成并记录。测量实际身高、体重(精度:±0.5kg)。
1.4 统计学方法采用SPSS 24.0 统计软件进行统计学处理。计量资料采用表示,多组间数据比较采用单因素方差分析;计数资料用例数(n)表示,计数资料组间率(%)的比较采用χ2检验;相关性分析采用Pearson 相关分析。以P<0.05 为差异有统计学意义。
2 结果
2.1 不同TSH 水平分组与营养相关指标间的关系3 组性别、T3、T4、ALB、HDL 相比较,差异均有统计学意义(P<0.05),其中C 组T3、T4 与A、B 组比较差异显著(P<0.05),B 组ALB、HDL 与A 组相比差异显著(P<0.05),见表1。
2.2 不同营养评分分组与营养相关指标间的关系营养评分与年龄有相关性(P<0.05),余各项与营养评分均无相关性(P>0.05),见表2。
2.3 TSH 与营养指标间Pearson 相关分析TSH 与T3(r=-0.115,P<0.05)、T4(r=-0.134,P<0.05)呈 负相关。与年龄、性别、HBG、BMI、住院天数、评分、ALB、TG、TC、HDL、LDL 无相关性。

表1 不同TSH 分组与营养相关指标间的关系

表2 不同营养评分分组与营养相关指标间的关系
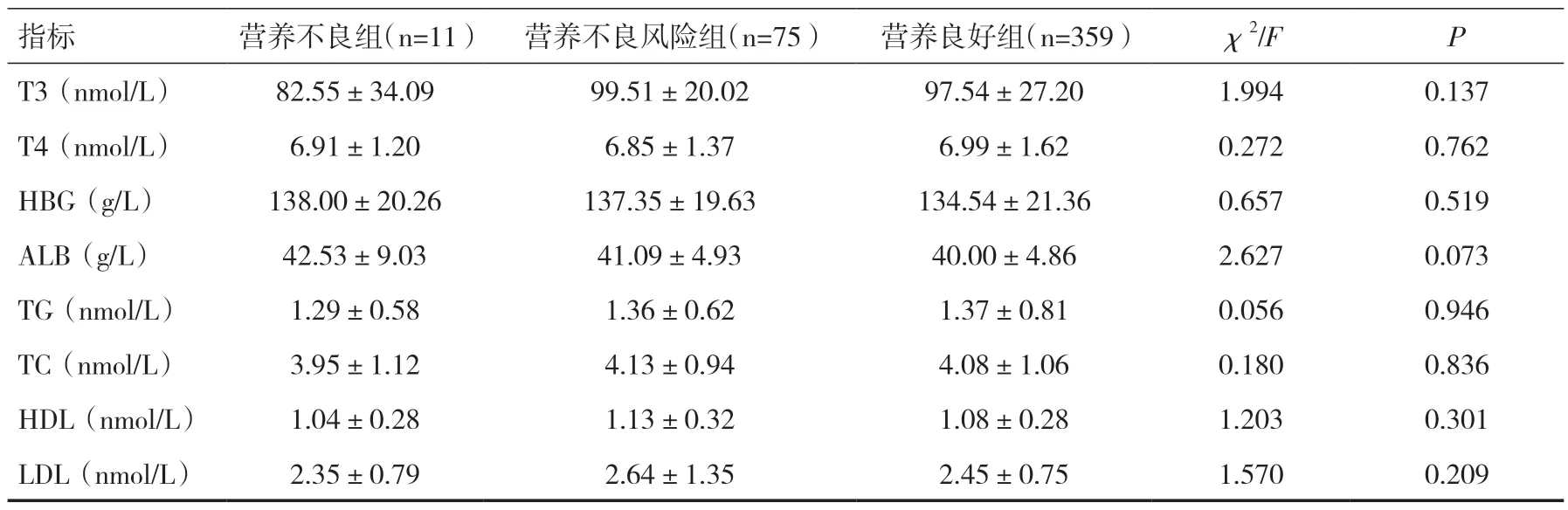
续表2
3 讨论
随着年龄增长,老年人甲状腺的代谢、分泌、合成、作用活性和清除能力以及结构和功能出现一系列改变。研究发现亚临床甲减的发生随着年龄增加呈现上升趋势[5]。亚临床甲减属于甲减的分型之一,甲减表现多种多样,老年人若出现疲乏无力、精神抑郁、便秘等表现时,需排除甲减。甲减与动脉内膜增厚、心血管疾病及动脉硬化密切相关[6],亚临床甲减TSH>10μIU/L 的患者,心血管疾病死亡率增加[7]。
血清TSH 水平随年龄增长而升高[1],女性人数居多,亦有研究提示无相关性,或呈下降趋势[8,9],本研究提示TSH 水平升高与性别相关,但与年龄增长、住院天数、评分、HBG 均无明显关联,TSH 水平与T3、T4 呈负相关,T4 更为显著,TSH 不同组间C 组与A、B 组均有统计学差异(P<0.05),提示TSH>10μIU/L 的患者T3、T4 明显降低,同时发现TSH 水平介于4.2~10μIU/L 之间的患者ALB 略高,TSH≥10μIU/L 与TSH 水平正常时略低,差异有统计学意义(P<0.05)。血清T3 生成下降,老年人基础代谢率和新陈代谢能力可显著降低[10],结合本研究,提示亚临床甲减患者除关注临床症状、甲状腺家族病史、高脂血症之外,同时应关注T3、T4 水平及ALB、HDL 水平,必要时给予干预。有研究显示血脂升高与甲减相关,尤其是TG、LDL。老年亚临床甲减患者存在脂代谢异常,是动脉粥样硬化高危人群,存在心血管疾病高风险[11]。本研究提示,亚临床甲减老年患者TSH 水平不同组间血脂水平差异显著。
本研究显示营养评分与年龄相关,与性别、BMI、住院天数、TSH、T3、T4、HBG、ALB、血脂水平均无关。既往研究显示营养不良与跌倒和高龄明显相关[12]。因此,在治疗基础病的同时,尚需关注高龄老人营养问题。
老年人甲状腺功能减退易与其他疾病、药物副作用、衰老等症状混淆。85 岁以上老年人,长寿及心血管疾病下降与TSH 水平有关[13],老年人甲状腺激素应从小剂量起始,可能与进程缓慢,代谢清除率低相关[14],老年人甲减治疗TSH 水平应处于1.0~4.0μIU/L,避免过量,否则会增加房颤,造成骨量丢失[15]。亚甲减治疗症状无明显改善,因此治疗尚存在争议[16],TSH 水平在4.2~10μIU/L 时暂不建议治疗。TSH≥10mIU/L 或TSH<10μIU/L 的患者如果伴甲减症状、血脂异常、TPOAb 阳性或动脉粥样硬化,应予甲状腺激素治疗[3]。
综上所述,老年人亚临床甲减比较常见、临床症状多样、既往对老年人亚临床甲减关注不足,近年研究增多,本次研究主要针对TSH 水平与营养评分及相关营养指标间的关系,明确了亚临床甲减TSH 水平与性别、T3、T4、ALB、血脂水平明显相关,年龄与营养状态明显相关,亚临床甲减治疗目前存在争议,应根据检查结果及临床表现合理治疗,通过本次研究建议临床治疗中同时应观察T3、T4 水平及ALB、HDL 水平,必要时给予干预。同时提示,85 岁以上高龄老人营养状况欠佳,在膳食搭配及临床治疗中应加强关注。

