三针连续缝合法在改良腹腔镜胆道探查T管引流术中的应用(附78例报告)
王方华,丁 雄,龚建平,王 专,蒲建元
(1.重庆市渝北区第二人民医院外科,重庆,401147;2.重庆医科大学附属第二医院肝胆外科;3.重庆市酉阳县人民医院)
胆总管结石分为原发性与继发性。胆道探查T管引流术一直是治疗肝外胆管结石的经典术式之一[1]。随着微创理念的普及、介入技术及腹腔镜技术的发展,胆总管结石的治疗由以往开腹胆道探查术发展为腹腔镜手术与内镜手术,两者互为补充,不可替代[2-3]。腹腔镜下胆道探查术逐渐成为治疗胆总管结石“金标准”的一部分[4]。腹腔镜胆道探查T管引流术有其固有的学习曲线,随着胆道镜的使用,降低了腹腔镜下胆道探查的难度。早期腹腔镜胆道探查术直接照搬传统开腹手术,部分技术不符合腹腔镜操作的特点与习惯。如T管留置与缝合固定,与开腹手术一样,先置入T管,再于镜下缝合固定,对术者镜下缝合技术要求高,是其难点,令许多初学者望而却步。通过观察与研究,术中我们采取先三针连续缝合再置入T管、然后收线结扎的改良方式,达到了降低手术难度的目的,效果良好。2017年1月至2019年6月我科成功完成78例手术。现将体会报道如下。
1 资料与方法
1.1 临床资料 共纳入78例患者。纳入标准:15~69岁,胆总管结石诊断明确,胆总管扩张内径大于0.8 cm,扩张长度:以胆囊管汇合部为中心,上、下长度≥1.5 cm。排除标准:心肺基础疾病,合并肝内胆管结石,可疑胆道良恶性病变,诊断考虑胆管囊肿需其他术式治疗,有上腹部手术史,合并胆管炎等急诊手术患者(按急诊处理),其他疾病不能耐受气腹或全麻。合并胆囊结石不作为排除与纳入因素。术前常规行MRCP检查,评估结石大小及手术难度。胆总管直径<0.8 cm时,经MRCP评估腹腔镜探查困难,建议内镜手术处理。
1.2 手术方法 手术设备与材料:腹腔镜(外径9 mm)、胆道镜(外径5 mm)。腹腔镜下常规手术器械、缝合持针器、开腹胆道探查器械。术前常规进行围手术期处理,抗生素、护肝支持治疗。气管插管复合麻醉,建立人工气腹,患者取头高足低左倾位,采用四孔法,剑突下主操作孔穿刺12 mm Trocar,脐部观察孔穿刺10 mm Trocar,右侧肋缘下胆囊底部投影点及腋中线穿刺5 mm Trocar。全面探查腹腔,针型电钩解剖胆囊三角,胆囊管根部用可吸收生物夹夹闭,避免操作过程胆囊结石脱落入胆总管。游离胆囊三角,确认胆囊动脉,结扎并切断。沿前后胆囊三角,打开腹膜返折,至胆囊底部汇合。钝性+锐性沿胆囊床分离,至完整游离整个胆囊。离断切除胆囊,或暂时不离断切除胆囊,留作牵引用。充分止血,下一步进行胆道探查。穿刺器或头皮针穿刺确认胆道后,于胆总管中上段纵行切开胆道,长2~2.5 cm,具体长度根据结石大小决定;或于胆囊管与胆总管汇合处进行胆总管微切开并探查。胆道探查以胆道镜辅助,亦可使用传统开腹探查取石器械辅助。取尽结石后,留置T管。如结石不能取尽或取石困难,不求取尽结石,可直接放置T管,二期经胆道镜取石。胆道缝合及T管留置方法:(1)传统手术方法:T管修剪后,分离钳将两臂分别置入胆道近端与远端,确认T管在胆道内,无折叠、卡压。4-0可吸收线间断缝合胆道探查切口。见图1。(2)改良方法:T管修剪后,沿Trocar放入腹腔。4-0可吸收缝线先缝合胆道切口,采用连续缝合,缝合3针,针距1 cm,上下两针,距切口上下端约0.5 cm。此种缝合法,对于2.5~3.5 cm的切口具有较好的缝合效果,见图2。缝毕先不收线打结,使缝线保持在松弛状态,然后由3针的其中两针之间,将T管置入胆管,见图3。T管放置妥当后,收紧缝线,将结打在T管的缝线对侧,将T管结扎在内。至此T管即已固定妥善。见图4。
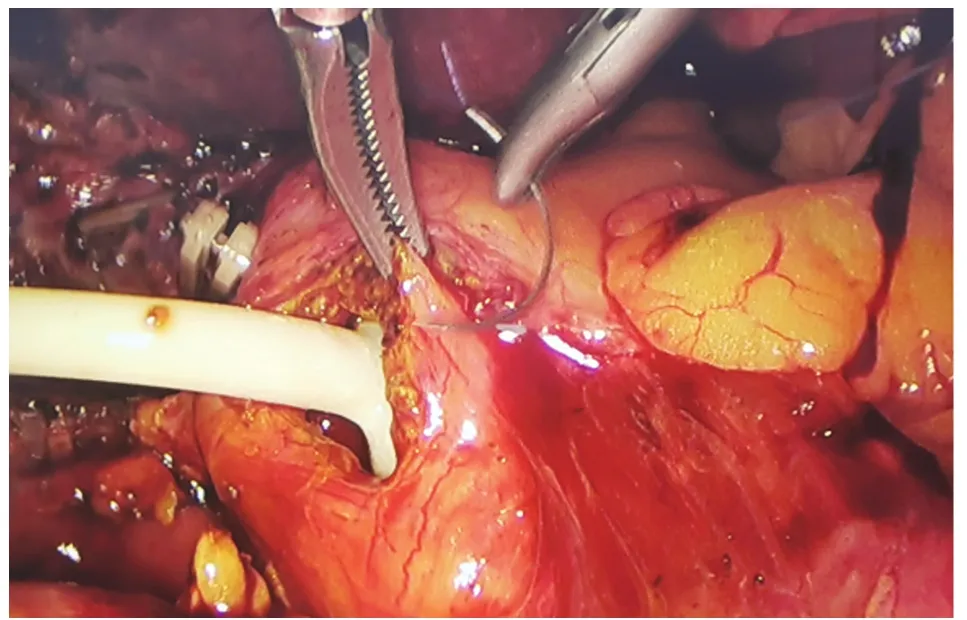
图1 胆道T管的留置与缝合固定

图2 三针连续缝合法第1步缝合不打结,然后从缝线之间(图中箭头所示位置)放入T管

图3 T管由缝线之间置入胆总管后收紧缝线

图4 T管放置妥当后,收线结扎
2 结 果
2017年1月至2019年6月共纳入78例患者,手术均获成功,手术时间60~80 min,平均(71.0±3.8)min。术后均恢复顺利,术后麻醉清醒6 h后可试进流质饮食,术后第2天可下床活动;无术后出血、胆漏、术区积液、感染等并发症发生。患者于术后 2~5 d,平均(3.5±1.2)d出院。 术后 21~35 d,平均(25.0±2.3)d造影并拔除T管。随访6~9个月,无并发症发生。
3 讨 论
胆道外科进入微创时代,内镜逆行胰胆管造影+内镜下十二指肠乳头括约肌切开结合腹腔镜胆囊切除术处理较小的胆总管结石已得到广泛开展;腹腔镜胆总管探查术结合胆囊切除术处理较大肝外胆道结石也得到应用;而更大的慢性胆总管结石,继发了胆道慢性扩张,则需在结合患者年龄、基础疾病等因素,酌情考虑胆道探查的基础上行胆肠吻合术。内镜逆行胰胆管造影+内镜十二指肠乳头括约肌切开术具有良好的可重复性与微创性,且麻醉要求不高,即使高龄患者,经过指导亦可较好地完成手术,胆总管不粗、结石较小的患者获益较大。但对于合并胆囊结石的胆总管结石患者,内镜逆行胰胆管造影+内镜十二指肠乳头括约肌切开术+腹腔镜胆囊切除术需分两步进行,增加了住院费用,延长了住院时间[5]。内镜十二指肠乳头括约肌切开术会破坏Oddi括约肌功能,容易导致胆汁反流,造成反复逆行感染及结石复发,需重复多次取石,患者痛苦、花费高[6]。内镜逆行胰胆管造影可能引起创伤性胰腺炎、消化道穿孔及出血,甚至死亡[7]。因此严格把握适应证及禁忌证尤为重要。手术方式需依据患者实际情况进行选择。
T管引流因存在可能导致胆汁流失引起水电解质紊乱、T管拔除前患者生活质量受损等问题,外科医生不断在传统T管引流的基础上发展出胆管一期缝合、支架植入等多种术式[8-10]。但T管引流术作为基础术式,仍有其优势,尤其十二指肠乳头水肿、炎症重、需胆道减压引流、泥沙样结石、患者一般情况差不能耐受长时间手术、取石困难、胆道狭窄可疑慢性炎症或肿瘤等情况时,必须放置T管,以作为胆道支撑及二次胆道镜探查的通道;T管引流术仍是不可被完全替代的。因此,对腹腔镜胆道探查T管引流术的探索与研究,如何降低手术难度、减少并发症仍具有重要的临床意义。
腹腔镜下T管留置旧方法的特点:T管留置容易,胆道缝合固定困难。因胆总管切口内放置了T管,后续缝合胆道较困难,容易耗时费力,且容易因缝合不严密,出现胆漏[11]。改良方法特点:中和了传统方法的优点与缺点,采用先连续缝合但不打结,然后放置T管再收线打结的方式。在放置T管前缝合,降低了缝合难度;在收线打结前放置T管,难度未增加,线结打在T管缝线的对侧,对T管有一定的固定作用,且能对T管周围胆管组织起到一定的收紧作用,使T管周围与胆管之间的缝隙更严密,降低了胆漏的风险。而本方法的缺点在于,胆道切口的封闭与T管的固定,依靠连续缝合缝线的收紧,其强度弱于间断缝合,但能满足手术需要,并未增加脱落风险。
本方法解决连续缝合后的胆管皱缩问题主要有三方面。一是本方法对其适应证进行了限定与筛选,胆总管扩张直径小于0.8 cm,扩张胆管长度大于1.5 cm,切开长度为2.5~3.5 cm,如切开过长,则需在缝合两端加作间断缝合,以达到严密缝合与保证胆管形变在可接受范围内;二是连续缝合的针数为3针,针距跨度小,缝合结扎直接在T管支撑部位,并将T管结扎在内,能降低皱缩度在可接受范围内。三是连续缝合的部位,直接在T管支撑的位置,受T管直接支撑,胆管局部的有限皱缩,不影响胆道通畅。关于胆漏问题,本方法能达到严密缝合与有效支撑。实践中,未发现胆漏,也可能是样本数量较小的原因。笔者在临床实践中,不管是开放手术的胆道探查术抑或按传统方法缝合胆管的T管引流术,术后胆漏的病例偶有所见。但只要在T管有效支撑及引流通畅的情况下,即使发生少量胆漏,一般也能在短时间内(一般5~7 d)停止渗漏,并拔除腹腔引流管。除非患者胆道不完整,有较大规模的胆道破坏与重建,或术者缝合技术有一定缺陷。
本法经过改良,降低了手术难度,对于初学者及基层医院外科医生开展腹腔镜胆道探查术具有良好的推广意义。

