鼻咽癌罕见部位转移2 例报告
李 艺 刘申香 殷旭东 袁 昕 王 颖
鼻咽癌多发生于我国南方及东南亚等地区,以我国福建一带沿海地区为著。鼻咽癌首诊时常伴有颈部淋巴结转移,转移率高达70%以上[1]。但鼻咽癌腮腺淋巴结转移发生率很低,文献报道为0.9% ~3.4%[2~4],尤其是以腮腺淋巴结转移为首发症状更罕见。其次,以晕厥为首发症状的鼻咽癌病例也非常罕见,本文将详细介绍鼻咽癌罕见症状病例2例。
1.临床资料
1.1 病例1 患者女性,67 岁,因“发现右腮腺区肿块两月余”入院。患者于2017年9月无明显诱因下出现右腮腺区肿块,渐增大,于2017年9月15日在局麻下行右颈部腮腺区淋巴结活检术,术后病理示:纤维淋巴组织内转移性低分化腺癌(图1)。2017年9月19日PET-CT 示:鼻咽右侧壁稍增厚伴FDG代谢轻度增高。行鼻咽镜示:咽炎(未见明显隆起及新生物)。2017年11月4 日因肿块迅速增大伴右耳不适来我院就诊,查颈部MR平扫+增强示:①右腮腺区占位,转移可能,右侧胸锁乳突肌局部受累及不除外;②右侧下颌下区及颈部肌间隙水肿;③左侧声带可疑稍厚;④甲状腺信号欠均匀;⑤左侧颈部淋巴结稍增大。病理送上海复旦大学附属肿瘤医院会诊示:右颈淋巴结转移性低分化癌,大细胞性,结合EBER原位杂交检测结果(肿瘤细胞+,提示有EBV 感染),倾向为非角化性癌/淋巴上皮癌,建议重点检查鼻咽、涎腺、胃肠等。2017年11月15日再次行鼻咽镜检查,鼻咽部仍未见明显隆起及新生物。2017 年11 月16 日鼻咽活检病理示:(鼻咽)未分化型非角化性癌(图2)。2017年11月18日鼻咽MR平扫+增强:①右腮腺区占位,转移可能,右侧胸锁乳突肌局部受累及不除外;②右侧下颌下区及颈部肌间隙水肿;③右侧腮腺稍增大,局部片絮状长T2 信号影;④鼻咽右侧壁稍增厚、强化,右侧咽隐窝稍变窄;⑤左侧声带可疑稍厚;⑥甲状腺局部小结节;⑦左侧颈部淋巴结稍增大(见图3A、B)。ECT提示:颅骨、右侧肩关节、椎体、髂骨及股骨多发放射性浓聚灶,考虑肿瘤骨转移。查体:神清,精神可,右颈腮腺区可见约6 ×7cm大小包块,质硬,无压痛,无破溃。经病理确诊,患者临床分期为鼻咽癌IVa期。于2017 年11 月20 日始予TP方案化疗,具体为:紫杉醇210mg d1 +顺铂30mgd1 ~4。2017年12月21日始予鼻咽癌根治性三维调强放疗,具体靶区计划为:GTV1:70Gy(2.1875Gy/32fx),GTV2:68Gy(2.125Gy/32fx),CTV1:60Gy(1.875Gy/32fx),CTV2:50.4Gy(1.8Gy/fx)。

图1 病理:(腮腺区淋巴结):转移性低分化癌

图2 病理:(鼻咽)未分化型非角化性癌
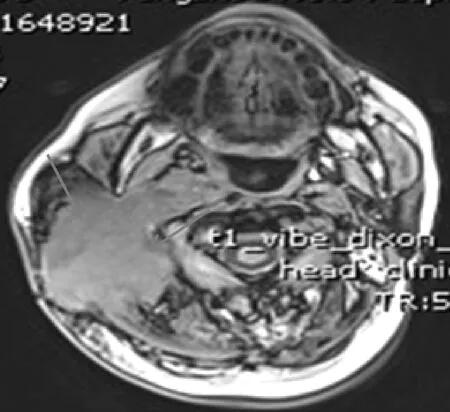
图3A 鼻咽MR-T1:右侧腮腺区见团状块低信号

图3 B鼻咽MR-T2:右侧腮腺区见低信号伴边缘高信号
1.2 病例2 患者男性,47岁,于2016年9月17日因“10天来黑矇大汗2次”入院于心内科,发作黑矇时伴有视物不清,并有扁桃体疼痛不适,无意识丧失,无四肢抽搐,无胸闷心慌,无大小便失禁,无口吐白沫,5 分钟后缓解,无胸闷胸痛。曾于我院门诊就诊,查心电图无明显异常,头颅CT 无明显异常,动态心电图示偶发室早。3 小时前患者开车时症状再发,性质同前,无意识丧失,有黑矇大汗,扁桃体疼痛。于我院急诊就诊,查心电图示正常心电图,血常规示白细胞13.6 ×109/L、中性粒细胞比率68.6%,淋巴细胞比率24.8%,单核细胞比率5.4%,血红蛋白131g/L,血小板201 ×109/L。目前头晕,时有视物不清。既往有高血压病史,最高达140/100mmHg,平素服用苯磺酸氨氯地平(压氏达),有糖尿病史,服用二甲双胍、格列齐特缓释片,血糖控制尚可。入院查体:体温36.9℃,心率86 次/分,呼吸18 次/分,血压110/66mmHg,神志清,精神可,呼吸平稳,全身浅表淋巴结未触及肿大,双肺呼吸音清,未闻及干湿性啰音,心率86 次/分,律齐,未闻及病理性杂音,腹部平软,神经系统未见异常。入院初步诊断:晕厥待查:心源性晕厥?脑源性晕厥?高血压病2级极高危、2型糖尿病、急性上呼吸道感染。入院后查血常规+超敏C反应蛋白(2016年9月22日):白细胞:11.16 ×109/L,空腹血糖9.64mmol/L,餐后2 小时血糖12.24mmol/L。肝肾功能、电解质、心肌酶谱、甲状腺功能、凝血功能均正常。胸部CT平扫(2016年9月19 日):①两肺少许陈旧性病灶;②脂肪肝,肝脏低密度影,建议增强扫描。彩超示:双侧肾上腺区未见明确肿块,双侧颈部大血管CDFI 未见明显异常,双下肢动脉及深静脉系统未见明显异常,胆囊附壁小结石轻-中度脂肪肝,前列腺结石。心超示:左室舒张功能减退。住院期间再发黑矇大汗,心电图检查提示窦性停搏伴交界性逸搏心律,停搏最长4秒。经与患者及家属沟通后行冠脉血管造影+心脏起搏器植入术,冠脉造影结果显示左主干正常;左前降支中段40%狭窄,中远段肌桥形成,收缩期狭窄60%,舒张期正常;左回旋支、右冠脉无明显狭窄。药物治疗上予以抗炎,控制血压、血糖,改善心脑供血等治疗出院。
患者于2016年10月1 日再次因“近1 月来短暂意识障碍数次”入院心内科。患者2016 年10 月1 日上午再发黑矇大汗,伴全身乏力,意识一过性丧失,由家人紧急送至我院。入院后心电图检查提示心脏起搏器节律,心电图检查途中患者再次出现黑矇大汗,自诉咽喉部紧缩感明显,随即出现意识丧失,伴有双眼右侧凝视,右侧肢体轻度抽搐,持续约20 秒后患者肢体抽搐、双眼凝视缓解,全身松软,平卧休息后意识逐渐转清,发病过程中无恶心呕吐。遂以“晕厥待查”再次收治心内科。入院头颈CT平扫示:头颅CTA未见明显异常;两侧上颌窦黏膜下囊肿;左侧咽旁间隙异常影伴左侧颈部淋巴结增大,建议MR平扫+增强扫描(见图4);C4 椎体高密度影,注意复查。动态脑电图示:监测中见左额-中央-颞部尖波及尖慢综合波,未见明显节律状发放,同期未见临床发作;为异常脑电图。动态心电图示:基本心律为窦性心律,室上性期前收缩单发5次,室性期前收缩38 次,全程部分导联ST-T未见明显改变。结合患者发作时症状、辅检结果,予请神经内科会诊考虑为自主神经癫痫发作,予德巴金口服治疗。
患者因“发现左颈部肿块2 月”于2017 年6 月5 日在我院查喉镜检查示咽喉炎。因颈部肿块渐增大,于2017 年7 月18日颈部增强CT示:左侧咽旁占位,伴双侧颈部淋巴结增大(见图5)。后至上海市第一人民医院就诊,2017 年8 月4 日PET/CT示:鼻咽部多发软组织增厚区,双颈部多发淋巴结,葡萄糖代谢均增高,结合病史考虑鼻咽癌伴多发淋巴结转移。右侧声带结节伴葡萄糖代谢增高,肿瘤不除外,结合喉镜所见,口顶左后份软组织葡萄糖代谢增高,炎症?双筛窦炎、上颌窦炎。余无异常代谢增高。8 月3 日在局麻下行鼻咽肿物活检术,术后病理示:(左侧鼻咽部)非角化性癌,未分化型。免疫组化:CK(+)、CK5/6(+)、ERCC1(+)、P53(+)。分期:Ⅲ期。
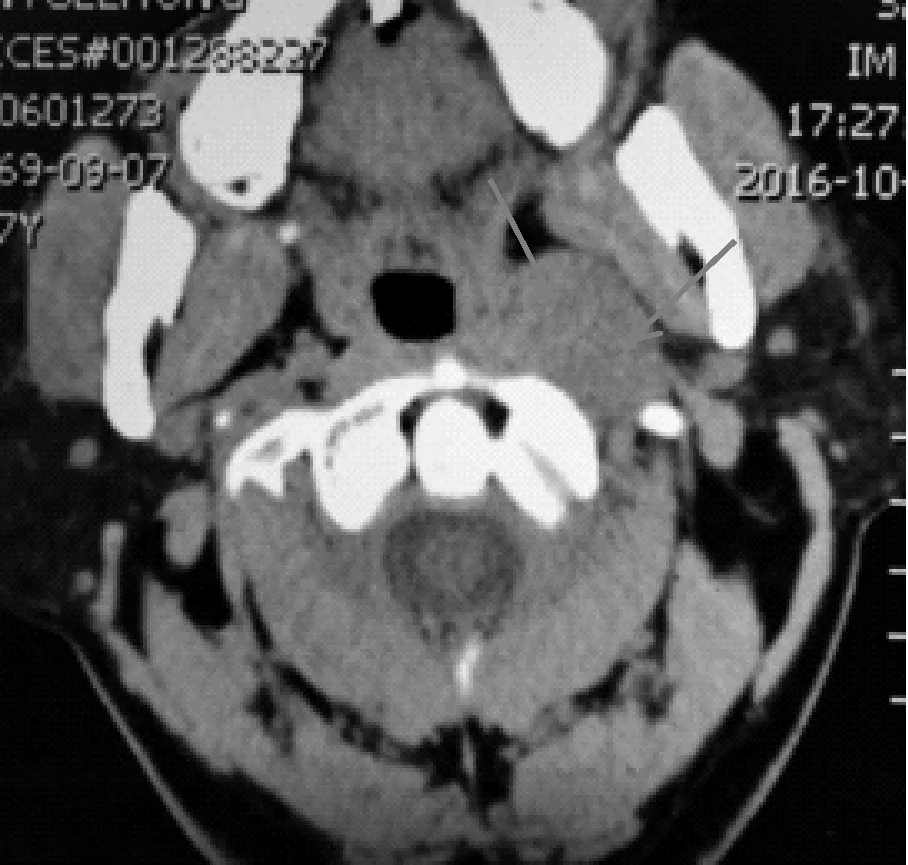
图4 头颅CT平扫:左侧咽旁间隙异常影伴左侧颈部淋巴结增大
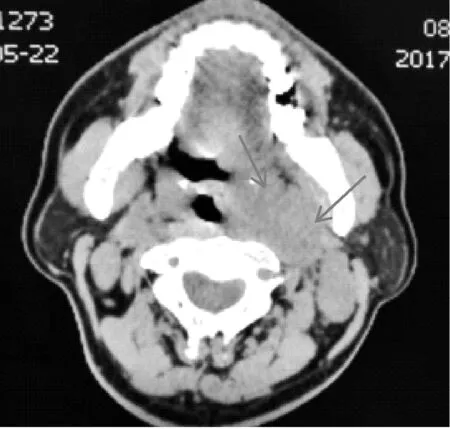
图5 颈部CT增强:左侧咽旁占位,伴双侧颈部淋巴结增大
2.讨论
鼻咽癌转移过程中主要累积的是Ⅱ区、Ⅲ区、Ⅳ区、Ⅴ区的淋巴结,Ⅰ区、Ⅵ区及腮腺的淋巴结转移少见,这与鼻咽部的淋巴引流相关,鼻咽部的淋巴引流丰富,但最终都汇入位于颈总动脉分叉附近的颈内静脉淋巴结上群,其中大部分先经过咽后淋巴结、乳突尖淋巴结、颈内静脉二腹肌淋巴结,然后汇入颈内淋巴结上群,再沿颈内静脉下行。腮腺淋巴结多引流来自头皮、面部、眼等部位,鼻、鼻咽、口腔等头颈部组织器官引流不常见[5]。根据国内外文献,1999 年chong 等报道鼻咽癌腮腺淋巴结转率为1.4%[6],2004 年王孝深等报道为0.9%[3],故而临床鼻咽癌腮腺淋巴结转移罕见。
在有腮腺淋巴结转移的鼻咽癌患者中,多伴有以下特点:①同侧邻近淋巴结转移且伴有包膜外侵;③同侧咽旁间隙广泛侵犯;③同侧淋巴引流区巨大淋巴结;仅存在腮腺孤立性淋巴结转移的病例极少。有研究认为鼻咽癌腮腺转移可能的机制有:①经肿大的咽后淋巴结转移;②腮腺附近淋巴结有包膜外侵直接侵犯腮腺;③颈部淋巴结巨大、数目多导致淋巴逆流或先前的治疗(放疗或手术)破坏了淋巴引流途径[5~7]。本病例患者不但鼻咽原发病灶较小,且同侧无明显其他肿大淋巴结,考虑为腮腺浅叶孤立性淋巴结,根据陈晓琳报道[8]的2005年至2011年福建省肿瘤医院的1616例鼻咽癌患者中腮腺孤立性淋巴结转移病例仅有4例。故而笔者认为除了以上3种转移途径外,还应存在其他的转移方式。但患者行局部淋巴结活检后短期内出现局部肿块迅速增大,则考虑局部残留有肿瘤组织或手术破坏了局部淋巴引流途径,导致腮腺局部肿瘤爆发性生长。
目前对于腮腺淋巴结转移的风险因素仍存在一定争议,陈晓琳等[8]通过倾向得分匹配的研究认为腮腺淋巴结转移与N分期显著相关,与T 分期无关,但卞秀华等[9]研究则认为鼻咽原发病灶沿咽旁间隙直接侵犯至腮腺深叶,才是引起腮腺淋巴结转移的最主要原因。由于研究样本数量均较少,故而对于腮腺淋巴结转移的风险因素仍需进一步扩大样本量搜集。
因为鼻咽癌腮腺转移极少发生,故临床容易出现漏诊、误诊,目前临床的诊断过程中主要依靠MRI 和病理,鼻咽癌腮腺淋巴结转移MRI特点为:稍长T1、稍长T2 的类圆形结节,一般边界清楚,T1 加权项信号较腮腺低,T2 加权项信号较腮腺高,增强后边缘环形强化,边界更清楚,DWI呈与鼻咽及其他转移灶一致的高信号。本例患者MRI表现符合,但因鼻咽原位病灶较小,且初次手术后病理提示低分化腺癌,故而为诊断的过程增加了一些困难,但上海复旦大学附属肿瘤医院进一步的病理会诊并结合鼻咽部活检病理最终明确诊断。在病理诊断的过程中,亦是结合了EBER原位杂交检测结果(肿瘤细胞+,提示有EBV 感染),才倾向为非角化性癌/淋巴上皮癌,重点考虑鼻咽、涎腺、胃肠等来源。EBER 原位杂交检测是用EBER-1探针与EB病毒编码的小mRNA特异性结合的碱基序列,它可探查经甲醛固定,石蜡包埋的鼻咽癌标本,因此,使用EBER-1作探针,能在肿瘤细胞表面检测到EB 病毒的存在,其具有定位准确、特异性高的特点。在鼻咽癌的诊断中具有较高的价值,但是由于EBER-1 探针价格昂贵,临床很难推广。为避免浪费试剂,常选择的鼻咽癌组织较小[10]。此例患者由于诊断困难、原发灶不明,故采用此技术也有助于确定肿瘤来源。
病例1初治时仅腮腺孤立淋巴结,未能第一时间考虑到鼻咽癌转移的可能,且淋巴结活检提示低分化腺癌,首次鼻咽活检未找见恶性肿瘤组织,为患者的诊断过程带来了一定的困难,后患者局部肿块短期内爆发性进展,故而目前几乎所有关于鼻咽癌腮腺淋巴结转移的研究均认为腮腺淋巴结转移是鼻咽癌预后的不良因素,所以在临床实践的过程中要对存在腮腺淋巴结转移的患者提高警惕。但目前腮腺淋巴结的转移不管在AJCC/UICC或中国08 分期中均尚未纳入N 分期中,期待有更多的研究能将其纳入现行的分期系统,并明确归属,以更好地指导临床工作。
晕厥是指各种原因引起的一过性广泛脑灌注不足导致的短暂、突然的意识丧失,继而又完全恢复的一组临床症状和体征。鼻咽癌引起晕厥的病例全世界报道很少,鼻咽癌所致晕厥病因非常复杂,目前尚不清楚具体机制。多数研究认为属于神经介导性晕厥,包括颈动脉窦过敏综合征、舌咽神经受激惹、咽旁间隙、咽后间隙受累所致的晕厥及血管迷走性晕厥[11,12]。
颈动脉窦过敏综合征:鼻咽癌出现颈部淋巴结转移会出现头痛、四肢湿冷、血压下降、心率减慢的表现,甚至会出现晕厥的一组临床症状,称为颈动脉窦性晕厥。研究表明颈部肿瘤淋巴结转移引起窦神经受损,轴突会持续地去极化,从而引起邻近部位未受损轴突的异常兴奋,刺激了延髓中枢血管减压区域,使迷走神经张力增强(致心动过缓)、交感神经张力降低(致血管扩张),从而使静脉回流和心排血量减少,最终引起晕厥。病例2第二次发作住院时即出现病态窦房结综合征,因易出现心跳停搏,故安装了永久性起搏器,从而误认为是心源性晕厥。舌咽神经受激惹:包括舌咽神经(无舌下神经痛)引起反射性症状性及舌咽神经痛引起的晕厥。舌咽神经痛指舌根、扁桃体窝、耳部等部位的刺痛,疼痛定位一般在迷走神经的咽支、耳支及同侧的舌咽神经,常常会因谈话、咳嗽、吞咽等动作所诱发[13]。病例2 在第一次发作时即伴有扁桃体的疼痛不适,考虑为咽旁间隙晕厥综合征,即头颈部肿瘤侵犯咽旁间隙而导致晕厥。从生理解剖的观点来看,咽旁间隙、咽后间隙都与舌咽神经、舌下神经及迷走神经接近,所以肿瘤可能通过激惹舌咽神经导致舌咽神经痛引起晕厥,累及舌咽神经引起反射性症状(无舌下神经痛)的晕厥,或通过单独激惹迷走神经引起颈动脉窦晕厥,或者两者同时存在。
鼻咽癌首先以晕厥为临床表现的非常罕见,其所致的晕厥多属于神经介导性晕厥,包括颈动脉窦综合征、舌咽神经受激惹及咽旁间隙相关性晕厥。此类患者经常会收治在心内科,故心内科医生易疏忽,造成漏诊,故医师在毕业后进行住院医师规范化培训阶段非常有必要在肿瘤科轮转,对于临床工作中的疑难病例要警惕肿瘤的可能,这样才能做到早期就能完善鼻咽镜检查、头颈部的CT及MR检查来寻找病因,尽量避免延误病情。

