肉瘤样肝细胞癌中MET基因扩增与预后的相关性分析
张 欣,周 成,周恺乾,柏乾明,蒋冬先,宿杰阿克苏,侯英勇,王 征,纪 元
1.复旦大学附属中山医院病理科,上海 200032;2.复旦大学附属中山医院肝外科,上海 200032;3.复旦大学附属肿瘤医院病理科,复旦大学上海医学院肿瘤学系,上海 200032
肉瘤样肝细胞癌(sarcomatoid hepatocellular carcinoma,SHC)是一种罕见的、伴有肉瘤样(梭形细胞或巨细胞)分化的肝细胞癌(hepatocellular carcinoma,HCC)[1],常见于化疗后的患者[2]。SHC恶性程度高,预后差,传统外科手术治疗效果不佳[3]。
MET是原癌基因MET编码的蛋白,为肝细胞生长因子(hepatocyte growth factor,HGF)受体,具有酪氨酸激酶活性,在正常细胞和肿瘤细胞中均有表达。MET持续激活是细胞癌变及癌细胞增殖亢进的重要原因。多项研究[4-8]表明,MET蛋白过表达和基因扩增存在于非小细胞肺癌、乳腺癌、胃癌、结直肠癌及HCC等多种肿瘤的发生和转移过程中,并与这些肿瘤的预后密切相关。以MET为靶点的酪氨酸激酶抑制剂已成为晚期肿瘤靶向治疗的重要方向[9-10]。然而,SHC中MET基因扩增状态尚不明确。
本研究回顾性分析SHC患者的临床病理学资料,采用荧光原位杂交(fluorescencein situhybridization,FISH)法检测SHC中MET基因扩增状态,并探讨MET基因扩增与SHC患者临床病理学特征及预后的关系,旨在为判断SHC患者的预后引进新的指标,也为SHC的靶向药物治疗提供新的思路。
1 资料和方法
1.1 临床资料
从2008年1月—2016年12月就诊于复旦大学附属中山医院并行肝癌手术切除的15 000例患者中,筛选出原发性SHC 22例,所有切片均由2名高年资消化病理科医师复核。诊断标准参照2010、2019年修订的世界卫生组织(World Health Organization,WHO)消化系统肿瘤[1,11]分类:SHC是一种伴有明显肉瘤样结构的HCC,多数含有典型的HCC区域,或免疫组织化学染色和临床病史提示为肝细胞来源。收集患者临床信息,包括性别、年龄、既往史等,采用电话随访结合患者来院复查进行病例随访,随访截至2019年4月。
1.2 免疫组织化学检测
所有手术切除标本均经37%的甲醛溶液固定24 h以上,常规脱水,石蜡包埋,4 μm切片,H-E染色及免疫组织化学染色。所用一抗细胞角蛋白(CKpan)、结蛋白(desmin)、精氨酸酶-1(arginase-1,ARG1)均购自丹麦Dako公司。
1.3 FISH检测
应用M E T基因扩增检测试剂盒(探针D7S522,美国Abbott Vysis公司)。具体步骤如下:经常规烤片、脱蜡后,88~92 ℃下应用纯水预处理组织切片30 min,37 ℃下应用胃蛋白酶消化15~20 min,漂洗、固定、脱水。待组织切片自然干燥后,将探针工作液10 μL滴加于组织标本上,用橡胶水泥封边。将组织切片置于杂交仪中,78 ℃变性5 min后,42 ℃杂交12~18 h。经杂交后洗涤、干燥,加入10 μL 4’,6-二脒基-2-苯基吲哚,室温下放置15 min,于荧光显微镜下观察结果,最后将FISH荧光切片放在-20 ℃下避光长期保存。采用FISH法检测MET基因扩增的判读标准参照参考文献[12]。计算至少40个肿瘤细胞,若肿瘤细胞中MET基因平均拷贝数≥5.0个和(或)MET/CEP7比值≥2.0时,诊断为MET基因扩增;否则视为阴性。
1.4 统计学处理
应用SPSS 20.0软件进行数据处理及统计学分析,MET基因扩增与临床病理学因素的相关性采用χ2检验;生存分析采用Kaplan-Meier模型、logrank检验和单因素分析。多因素预后分析采用COX回归模型。P<0.05为差异有统计学意义。
2 结果
2.1 临床资料
22例SHC患者中,男性18例,女性4例。年龄35~75岁,中位年龄57.5岁。自觉右上腹胀痛者9例,以低热为主要症状者1例,症状持续时间2~6周不等,体检发现肝占位而无临床症状者12例。4例非首次就诊患者,其中术前接受过经导管动脉化疗栓塞术3例,射频消融术1例。肿瘤绝大多数位于肝右叶(17例),少部分位于肝左叶(4例)与肝中叶(1例)。22例患者中11例行肿块所在肝叶切除术,另11例行特殊肝段切除术;13例术后辅以放疗和化疗。实验室检查:22例SHC患者中,乙肝病毒表面抗原阳性者16例,血清甲胎蛋白(alpha-fetoprotein,AFP)升高者13例,丙氨酸氨基转移酶、天门冬氨酸氨基转移酶或γ-谷氨酰转移酶等肝功能指标异常者17例。根据巴塞罗那临床肝癌分期(Barcelona Clinic Liver Cancer,BCLC)系统分类:10例患者为A期,7例患者为B期,5例患者为C期。根据2019版中国肝癌分期(China Liver Cancer Staging,CNLC)方案,Ⅰ期患者11例,Ⅱ期5例,Ⅲ期5例,Ⅳ期1例。
2.2 病理学特征
肿块直径为2.2~15.0 cm,平均7.2 cm,其中8例最大径在10.0 cm以上。肿瘤切面灰白灰黄,常伴出血(5例)及坏死(12例)。6例患者存在2个及以上多发病灶。22例SHC均存在恶性梭形细胞成分,其中梭形细胞成分中具有上皮细胞标志物表达者16例,无上皮细胞标志物表达者6例(图1A)。部分梭形细胞显著异型,可见瘤巨细胞,类似多形性未分化肉瘤样形态(图1B);部分梭形细胞较一致,核分裂象易见,类似纤维肉瘤样形态(图1C);部分肉瘤区域内可见成熟骨小梁结构,呈现骨样分化(图1D);部分肉瘤样细胞核略偏位(图1E),免疫组织化学检查示desmin阳性(图1F),提示横纹肌分化。所有病例中具有经典HCC组织学形态者15例(图1G),肿瘤细胞排列呈细梁状、假腺样或粗梁状;呈低分化癌形态者2例(图1H),免疫组织化学检查显示ARG1阳性(图1I),提示肝细胞来源。全部由肉瘤样梭形细胞组成者5例,该5例患者均具有慢性乙型肝炎病史及结节性肝硬化,同时伴有血清AFP升高,其中1例术前接受过射频消融治疗。
2.3 MET基因扩增与临床病理学特征的关系
用FISH法对22例SHC患者标本进行了MET基因扩增检测,5例检测出MET基因扩增,阳性率为22.7%。其中,2例肿瘤细胞内MET基因平均拷贝数≥5.0个,且MET/CEP7比值≥2.0;另外3例肿瘤细胞内MET基因平均拷贝数≥5.0个,而MET/CEP7比值<2.0。4例MET基因扩增信号存在异质性,分化差的肉瘤样区域(图1A)呈MET基因扩增阳性(图2A),而同一病例中经典HCC区域(图1G)呈MET基因扩增阴性(图2B)。MET基因扩增与患者的性别、年龄、肝功能、血清AFP水平、肿块部位、肿瘤大小、肿瘤数目、肿瘤包膜、肝外转移、微脉管癌栓及肿瘤分期(包括BCLC和CNLC)均无相关性(P>0.05,表1)。
2.4 MET基因扩增与预后的关系
对本组所有患者均进行随访,中位随访时间为20.7个月(1.4~55.3个月),中位总生存期(overall survival,OS)和中位无病生存期(disease-free survival,DFS)分别为23.4和7.2个月。15例出现疾病进展,12例死亡。患者OS和DFS与患者性别、年龄、肝功能、血清AFP、肿块部位、肿瘤大小、肝外转移、微脉管癌栓及BCLC等单因素分析无相关性(P>0.05,表2)。经Kaplan-Meier生存分析显示,MET基因扩增阳性的患者中位OS为6.8个月,明显低于MET基因扩增阴性患者的24个月,log-rank时序检验显示差异有统计学意义(P=0.001,图3,表2)。具有完整肿瘤包膜患者的中位OS明显高于包膜不完整患者(41.3个月vs8.5个月,P=0.001,图3,表2)。单灶肿瘤及CNLC Ⅰ期患者的中位DFS较多灶肿瘤及Ⅱ+Ⅲ+Ⅳ期患者明显延长(10.4个月vs3.8个月,12.4个月vs3.8个月,P=0.027和0.017,图3,表2)。COX回归模型多因素分析显示,MET基因扩增是影响生存的独立预后因素,FISH检测MET基因表达结果呈阳性的患者预后差(表3)。

图1 SHC病理学形态Fig.1 Pathological features of SHC

图2 FISH法检测SHC组织中MET基因扩增状态Fig.2 MET gene amplification in SHC tissues detected by FISH

表1 SHC中MET基因扩增与临床病理特征的关系Tab.1 The correlation between clinical parameters and MET gene amplification in the SHC tissues

表2 单因素分析SHC患者OS和DFS相关的危险因素Tab.2 Univariate analysis of OS and DFS in patients with SHC

图3 Kaplan-Meier模型构建生存曲线Fig.3 Kaplan-Meier estimated OS and DFS curves
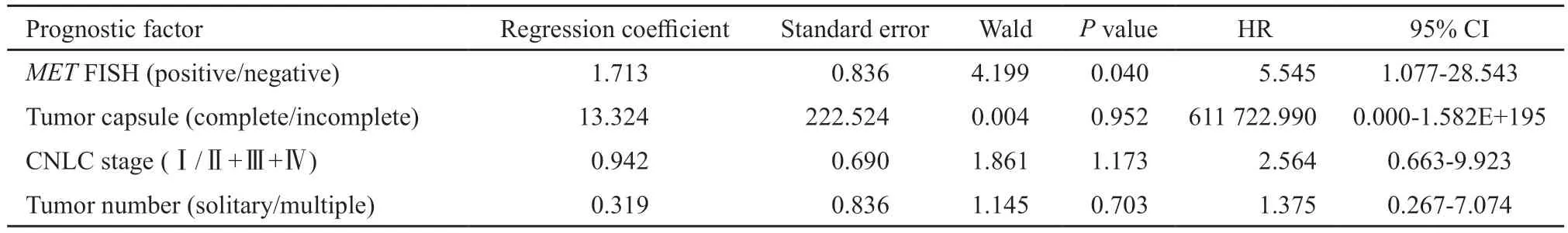
表3 SHC COX回归模型多因素预后分析结果Tab.3 Multivariate COX regression analysis of the prognostic factors for SHC
3 讨 论
SHC是一种罕见的HCC组织学亚型,发病率仅占HCC手术切除病例的1.8%[13]。SHC侵袭性强,预后差,其相关分子病理学研究鲜有报道。本研究回顾性分析了22例SHC患者的临床病理学特征,并对所有患者进行了MET基因扩增FISH检测及预后相关分析,结果显示:①SHC中存在较高比例(22.7%)的MET基因扩增;②MET基因扩增患者的生存期明显低于MET阴性患者(中位OS:6.8个月vs24个月),MET基因扩增是影响SHC预后的独立危险因素;③具有完整的肿瘤包膜、单灶肿瘤及CNLCⅠ期的患者预后较好。本研究为判断SHC患者的预后引进了新的指标,也为SHC的靶向药物治疗提供了新的思路。
MET通路异常在非小细胞肺癌、乳腺癌、结直肠癌、胃癌和HCC等肿瘤中均已被证实是明确的预后标志物[4-8],而且在预测肿瘤靶向治疗反应及肿瘤诊断方面也发挥着越来越重要的作用。通过对MET异常进行检测,能够筛选出可能从靶向治疗中获益的患者。其中,对存在MET异常的乳头状肾癌和非小细胞肺癌患者选用针对HGF/MET的靶向治疗能够获得最为肯定的治疗效果[9-10]。在其他肿瘤中,MET作为预测因子的价值不甚一致,其差异的根源可能在于对肿瘤组织内MET异常的检测方法与诊断标准不同。此外,血浆或血清MET水平升高不仅同样提示肿瘤预后不良,还可作为前列腺癌、黑色素瘤等肿瘤的诊断标志物[4,14-15]。
MET蛋白过表达、MET基因扩增或拷贝数增多以及MET基因突变(主要包括第14外显子跳跃突变)均可导致肿瘤细胞中MET通路异常激活。3种异常改变最常用的检测方法分别是免疫组织化学法、FISH法及基因测序法。有研究[16]显示,虽然MET基因扩增见于MET蛋白阳性者,但MET基因扩增率远低于免疫组织化学法检测到的MET蛋白阳性率。因此,MET的免疫组织化学检测结果不能替代MET基因扩增检查,对于考虑选用肿瘤靶向药物治疗的患者,建议采用FISH法检测MET基因扩增,免疫组织化学法可以作为筛查MET基因扩增患者的补充手段。本研究中5例FISH检测MET基因表达结果呈阳性的患者中,2例肿瘤细胞内MET基因平均拷贝数≥5.0个且MET/CEP7比值≥2.0,另外3例肿瘤细胞内MET基因平均拷贝数≥5.0个而MET/CEP7比值<2.0。由于FISH检测MET基因表达结果呈阳性的病例数较少,因此在本文中将两者一起分析讨论。
SHC是典型的上皮-间质转化性肿瘤。本研究发现MET扩增存在一定异质性,多见于肉瘤样区域。一方面,这可能与肉瘤样区域恶性程度较高有关,并与MET扩增提示预后差的结论相一致。另一方面,根据以往文献报道,MET或许能够通过促进间叶衍生祖细胞的增生,诱导肉瘤形成[17]。因此,MET多见于肉瘤样区域提示其在HCC的肉瘤样转变中可能起到了一定的作用。
肝脏癌肉瘤也是肝脏罕见并且预后差的恶性肿瘤类型,肝脏癌肉瘤与肉瘤样癌的鉴别诊断困难,常常是病理学医师需要面对的难题。根据2000年版WHO消化系统肿瘤组织学分类[18],肝脏癌肉瘤定义为由上皮样成分(既可以是肝细胞源性也可以是胆管细胞源性)和肉瘤样成分紧密混杂在一起的恶性肿瘤,其肿瘤中既有癌成分,又有肉瘤成分。如果构成肉瘤样成分的梭形细胞仍然为上皮源性(表达上皮细胞标志物),则诊断为肉瘤样癌。根据该定义,本研究的22例SHC患者中,6例肉瘤样成分的梭形细胞未检测到上皮细胞标志物表达,因此属于癌肉瘤病例。而2010和2019年修订版WHO消化系统肿瘤组织学分类将肝脏癌肉瘤定义为伴肉瘤样分化的癌,也归类为肉瘤样癌。其中的肉瘤样成分由分化差的HCC或肝内胆管细胞癌(intrahepatic cholangiocarcinoma,ICC)克隆进化而来,分别形成SHC与肉瘤样ICC[1]。修订后的版本在一定程度上提高了临床诊断的一致性。有研究[3]比较了10例肝脏肉瘤样癌及14例癌肉瘤的临床病理学特征,提示肝脏癌肉瘤与肝脏肉瘤样癌在病理学形态上相似,肝脏癌肉瘤的中位OS较肉瘤样癌稍低(4.8个月vs9.6个月),但差异无统计学意义。因此,二者是否存在本质上的差异尚需更多分子病理学研究加以证实。

