临床护理路径在计划性剖宫产产妇护理中的应用
张 银 高艳君 沈 烨
江苏省如皋市第三人民医院妇产科,江苏如皋226531
剖宫产是临床常见的分娩方式,也是解决高危妊娠及异常分娩的有效手段[1]。虽然剖宫产可以获得良好的妊娠结局,但术后并发症的发生风险及花费的医疗费用均明显高于阴道分娩[2-3]。为保障母婴健康,减少产妇家庭经济负担,对剖宫产产妇实施有效的护理干预十分重要。研究发现,实施临床护理路径管理可以规范护理行为,促进护理对象自觉参与护理[4],提高护理质量。此外,也可以缩短住院时间、节省住院费用[5]。为探讨临床护理路径在计划性剖宫产护理中的应用效果,我院妇产科对符合条件的48 例产妇实施临床护理路径管理,现报道如下。
1 资料与方法
1.1 一般资料
将如皋市第三人民医院妇产科在2018 年6 ~12 月收治的计划实施剖宫产手术的96 例初产妇纳入研究。纳入标准:(1)足月、单胎产妇;(2)有胎位异常、骨盆软产道异常、羊水过少或头盆不称等;(3)同意参与临床护理路径管理。排除标准:(1)合并妊娠期高血压、妊娠期糖尿病、胎盘早剥或前置胎盘等[6];(2)伴有严重心脏疾病、高血压、肝或肾功能不全等疾病;(3)有精神障碍,不能有效沟通。按随机数字表法分为对照组和观察组,每组48例。对照组产妇年龄25 ~ 36 岁,平均(29.43±3.16)岁;孕周 37 ~ 42 周,平均(38.92±1.43)周。观察组产妇年龄 27 ~35 岁,平均(30.14±2.83)岁;孕周38 ~41 周,平均(39.18±1.02)周。两组一般资料比较,差异无统计学意义(P >0.05)。
1.2 护理方法
对照组实施常规护理,包括健康宣教、饮食用药指导、术前准备、术后生命体征监护、母婴护理等措施。观察组实施临床护理路径管理。科室成立临床护理路径管理小组,负责计划性剖宫产临床
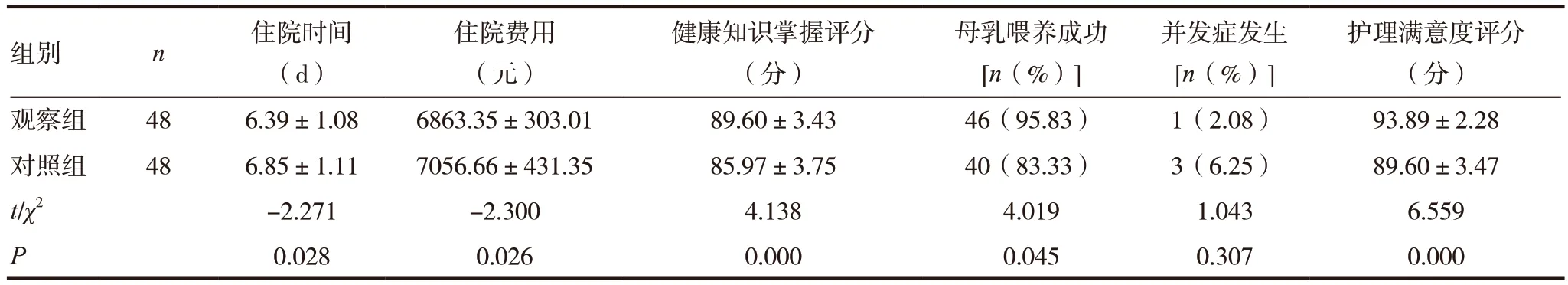
表1 两组产妇围手术期相关指标比较
护理路径方案的制定、培训、实施、指导以及质量控制。指定个案管理员负责临床护理路径资料的收集、整理。实施前,责任护士充分告知临床护理路径的实施步骤及意义,征得产妇同意后开展。同时,做好宣教,让产妇知晓每天的护理项目和配合要点。实施过程中,护理人员按照标准化流程完成治疗及护理操作。管理小组随机检查、评价,促进质量持续改进。具体措施包括如下。入院第1 天:入院后核查产妇身份信息,进行入院宣教(包括住院环境和设施介绍、安全告知等);监测生命体征和胎心,指导术前各项检查和准备工作;进行护理风险评估及健康宣教,必要时给予心理疏导。入院第2 天(手术当天):产妇返回病房,做好交接工作,给予心电监护;观察产妇身体状况,包括意识状态、切口、子宫收缩、宫底高度、阴道流血及尿液等;指导产妇饮食、翻身、母乳喂养及新生儿护理,鼓励早接触、早吮吸、早开奶;做好卫生宣教和必要的术后心理疏导。入院第3 天(术后第1 天):观察产妇切口、子宫收缩及恶露情况;评估喂奶、挤奶、新生儿护理方法的掌握水平,鼓励按需哺乳;动员产妇下床活动,预防跌倒;采取措施缓解宫缩疼痛,对有负性情绪的产妇进行心理辅导。入院第4 天(术后第2 天):观察产妇切口、子宫收缩及恶露情况,做好皮肤、会阴清洁;指导产妇饮食,肛门排气后给予高营养、易消化半流质饮食;评估产妇乳汁分泌量,鼓励按需哺乳;进行新生儿护理(经皮测新生儿黄疸、脐部护理、沐浴等)。入院第5 天(术后第3 天):继续观察切口、子宫收缩及恶露情况,指导产妇下床活动、饮食;做好母婴护理,产后72h 且哺乳6 次以上时取足跟血筛查。入院第6 ~7 天(术后第4 ~5 日):观察产妇情况,评估健康状况;指导产妇乳房保健及新生儿沐浴;做好出院指导,告知预防接种办理方法,安排好复诊时间。
1.3 评价指标
观察两组产妇住院时间、住院费用、健康知识掌握评分、母乳喂养成功率以及并发症发生率,评价护理满意度。健康知识掌握评分采用自制问卷评价,问卷包括剖宫产术后注意事项、产后保健、产褥期卫生、母乳喂养、新生儿护理等10 个方面,共 20 条,每条 5 分。该问卷 Cronbach’sα 系数为 0.891,内容效度为0.832。护理满意度采用自制问卷调查,问卷包括基础护理质量、服务态度、健康教育等5 个方面,共10 条,每条10 分。该问卷 Cronbach’sα 系数为 0.843,内容效度为0.851。
1.4 统计学处理
应用SPSS17.0 软件处理,计量资料采用t 检验,计数资料采用χ2检验,以P <0.05 为差异有统计学意义。
2 结果
观察组产妇住院时间和住院费用均明显优于对照组(P <0.05),健康知识掌握评分及护理满意度评分均显著高于对照组(P <0.01),母乳喂养成功率明显高于对照组(P <0.05)。观察组发生尿潴留1 例,对照组发生尿潴留2 例、切口感染1 例,两组并发症发生率比较差异无统计学意义(P >0.05)。见表1。
3 讨论
随着人们生活水平的提高,更多产妇及家庭倾向于剖宫产分娩。为满足产妇及家属需求,科室在护理部指导下成立了临床护理路径管理小组,并在管理小组指导下对48 例符合条件的产妇实施临床护理路径管理。实施前,责任护士充分告知,尊重产妇的知情同意权。实施过程中,坚持以产妇为中心,按照标准化流程给予针对性护理干预,并动员产妇及家属共同参与。研究结果显示,观察组产妇住院时间和住院费用均明显优于对照组(P <0.05),说明实施计划性剖宫产临床护理路径有利于缩短住院时间,降低住院费用。计划性剖宫产临床护理路径是以循证医学证据为指导[7],针对剖宫产制订的标准化护理流程。在护理过程中,护理人员有明确的护理目标,可以有效避免护理行为的随意性,保障护理工作连续、有序、规范开展,促进护理质量提高[8]。此外,产妇对护理内容、护理目标的了解以及与护理人员相互间的有效协作,使各项护理措施得到有效落实,增强了护理效果,加快了产后恢复速度,缩短了住院时间。临床护理路径是遵循成本-效益规律设计的[9],可以减少不合理的检查、治疗,避免不必要的医疗支出。研究发现,观察组健康知识掌握评分显著高于对照组(P <0.01),母乳喂养成功率明显高于对照组(P <0.05),提示实施计划性剖宫产临床护理路径可以增强产妇对产后保健、母婴保健等知识的掌握程度,提高母乳喂养质量。传统模式下,受护理时间及观念限制,护理人员通常将宣教内容进行一次性大量灌输,产妇在短时间内接受的信息有限,健康教育质量不高。临床护理路径表格式流程规范了健康教育的时间、内容,护理人员可分次、逐步、有重点的进行[10],增强了产妇对哺乳、营养及喂养技巧的掌握,提高了母乳喂养的依从性和喂养质量。护理满意度能反映护理对象对护理服务的主观体验。 从研究结果可以看出,观察组护理满意度评分显著高于对照组(P <0.01),充分表明实施计划性剖宫产临床护理路径能满足不同产妇、家属的需求,给产妇带来舒适的护理体验。临床护理路径是一种优质的护理照顾模式[11-12],护理人员注重与产妇交流,给予温馨照顾,帮助产妇解决心理需求,提升产妇满意度。此外,临床护理路径简化了护理文书书写,把护理人员有限的时间还给产妇,有助于增进友谊[13]。剖宫产术是创伤性手术,存在术后并发症发生风险[14]。有研究报道[15],临床护理路径的实施可以有效减少剖宫产术后并发症发生。本研究发现,观察组并发症发生率与对照组比较差异无统计学意义(P >0.05),可能与病例数量较少有关。
综上所述,实施计划性剖宫产临床护理路径可以优化护理流程,促使各项护理措施得到有效落实,使产妇获得满意的护理服务。临床护理路径的实施还能加速产妇产后康复,缩短住院时间,节省医疗费用,起到合理配置医疗资源的作用。

