高危型HPV感染与宫颈癌前病变、宫颈癌的关系分析
李杏婵 何雅婷 赵 愚
1. 广东省东莞市东南部中心医院妇科,广东东莞 523000;2. 广东省东莞市东南部中心医院产科,广东东莞 523000;3. 广东省东莞市东南部中心医院普外科,广东东莞 523000
宫颈癌是一种恶性肿瘤,在临床妇科中非常常见,在早期阶段,宫颈癌患者多无明显症状体征,随着病情的进一步发展,可出现阴道流血、排液等[1-2]。宫颈癌的发生发展主要经历癌前病变、早期浸润癌与浸润癌3 个阶段,严重危及患者生命健康安全[3]。据相关研究表明[4],高危型HPV 感染与宫颈癌前病变、宫颈癌的发生关系密切,HPV 是一种具备高度宿主特异性嗜上皮细胞的病毒,目前临床研究已发现100 多种HPV 基因型,而侵袭生殖道的HPV 基因型至少有40 种。本研究为了进一步分析高危型HPV 感染与宫颈癌前病变、宫颈癌的关系,对2018年2 月~2020 年1 月在本院进行宫颈癌筛查或宫颈癌前病变的120 例患者的临床资料进行回顾性分析,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析2018 年2 月~2020 年1 月在本院进行宫颈癌筛查或宫颈癌前病变的120 例患者的临床资料,首先予以患者行HPV 与TCT 检查,先筛查异常病变,再转诊阴道镜,并行宫颈活检术,随后根据活检检查结果将患者分为对照组(健康组43例)、观察A 组(宫颈癌前病变患者52 例)与观察B组(宫颈癌患者25 例)。其中对照组年龄25 ~64 岁,平均(45.4±6.2)岁;未婚16 例,已婚27 例。观察A组年龄 26 ~ 65 岁,平均(46.3±6.5)岁;未婚 10 例,已婚42例。观察B组年龄25~65岁,平均(45.8±6.3)岁;未婚5 例,已婚20 例。三组研究患者一般资料比较,差异无统计学意义(P >0.05),具有可比性。纳入标准:(1)研究对象均有性生活史;(2)无子宫切除手术史者。排除标准:(1)处于妊娠期或哺乳期者;(2)合并免疫系统疾病者;(3)检查前72h 内有性生活及阴道用药者;(4)处于月经期者。
1.2 检测方法
首先予以患者行HPV 与TCT 检查,筛查结果提示HPV 为单一高危型HPV 感染,再转诊阴道镜,并行宫颈活检术,具体方法如下。
HPV 检查:受检者在检查前需查阴道分泌物检查正常,术前72h 内禁止阴道用药及性生活,使用HPV 专用取样刷采集检测样本,在受检者的宫颈管内2cm 处旋转6 ~10 圈,获取检测标本后将其置于专用保存液中保存送检,进行HPV-DNA 检测明确感染亚型。
TCT 检查:受检者在检查前需查阴道分泌物检查正常,术前72h 内禁止阴道用药及性生活,使用TCT 专用宫颈刷在宫颈管及宫颈表面同一方向旋转6 ~10 圈,获取标本后置于液基细胞保存液中送检。
阴道镜检查:受检者膀胱截石位,窥阴器充分暴露患者宫颈及阴道,观察宫颈的形态、颜色、有无赘生物等,涂抹5% 醋酸后,观察宫颈转化区类型、醋白反应,有无镶嵌等病变改变,碘试验观察宫颈及阴道着色情况等,并作出阴道镜诊断。
宫颈活检术:在阴道镜指引下,在宫颈转化区内,在可疑部分活检取材,取材后局部压迫止血,并将标本送病理学检查,明确宫颈病变情况。
1.3 观察指标
观察120 例患者的高危型HPV 感染阳性检出情况,并统计高危型HPV 感染阳性的分型。
1.4 统计学方法
本研究收集的所有数据处理均采用SPSS20.0,计数资料以 [n(%)] 表示,采用 χ2检验,P < 0.05为差异有统计学意义。
2 结果
2.1 三组的高危型HPV感染阳性检出率比较
经高危型HPV 感染检测,观察A 组与观察组B 组的阳性检出率明显高于对照组,且观察B 组的阳性检出率也高于观察A 组,差异有统计学意义(P < 0.05)。见表 1。
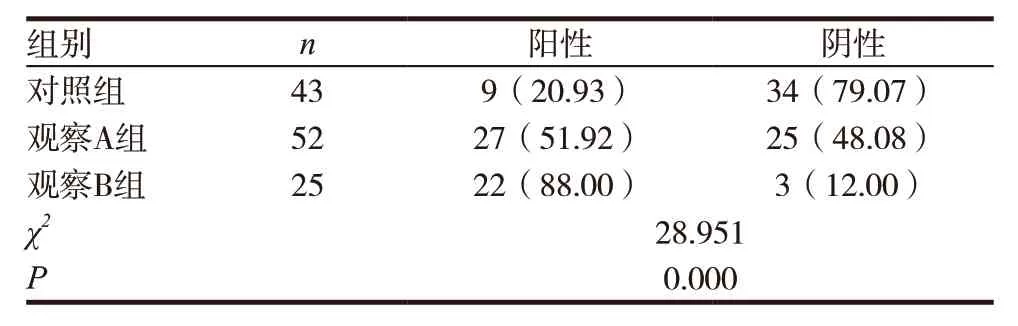
表1 三组的高危型HPV感染阳性检出率比较[n(%)]
2.2 120例受检者的高危型HPV感染阳性亚型情况
120 例受检者共检出58 例高危型HPV 感染阳性,且阳性亚型主要包括HPV16、HPV18、HPV33、HPV52、HPV58,其中HPV16 占比最高。见表2。

表2 120例受检者的高危型HPV感染阳性亚型情况
3 讨论
近年来,宫颈癌的发病逐渐呈年轻化趋势发展,在所有女性恶性肿瘤中,宫颈癌的发病率位居第二,对我国女性的身心健康安全造成加大威胁。目前,医学界认为宫颈癌的发生主要与过早性生活、存在多个性伴侣、多产、早育、长期吸烟及长期服用避孕药等因素有关[5-6]。宫颈癌的发生,会严重影响患者的身心健康,故针对宫颈疾病,临床需做到早预防、早发现、早治疗,以阻断癌前病变发展为宫颈癌的潜在危险。
HPV 是一种嗜上皮病毒,具有种属特异性,人体是该病毒的唯一宿主[7]。当女性出现高危型HPV 感染时,该病毒的E2 基因会整合至宿主的细胞基因组中,而E2 基因会引起E6、E7 的过度表达,这时机体的p53、pRb 基因活性受到抑制,进而影响细胞正常分化,正常细胞也随之出现癌化。同时,HPV 是一种双链闭合环状DNA 病毒,能在宿主体内快速繁殖,若女性受到感染,HPV 可快速侵袭其机体,从而引起细胞癌化,增加宫颈癌前病变与宫颈癌的发生风险[8-10]。故本研究中发现,观察A 组(51.92%)与观察B 组(88.00%)的阳性检出率明显高于对照组(20.93%),且观察B 组的阳性检出率也高于观察A 组,差异有统计学意义(P <0.05)。而这一结果与郭玉等[11]研究结果显示,在其研究中同样是探究高危型HPV 感染与宫颈癌前病变、宫颈癌的关系,结果显示,对照组、癌前病变组及宫颈癌组高危型 HPV 感染阳性率分别为8.18%、54.67%、92.22%,且三组两两比较差异有统计学意义(P <0.05)。宫颈癌前病变或宫颈癌的发生,主要是高危型HPV 持续感染导致,高危型HPV 感染作为宫颈癌前病变或宫颈癌发生的重要因素,其不同阳性分型对导致宫颈病变的概率也不相同。据本研究表明,120 例受检者共检出58 例高危型HPV感染阳性,且阳性亚型主要包括HPV16、HPV18、HPV33、HPV52、HPV58,其中 HPV16 占比最高;该结果提示,HPV16 导致宫颈癌前病变或宫颈癌的概率更高。在HPV 中,其高危型HPV 亚型主要包括13 种,而最为常见的亚型为HPV16、HPV18、HPV33、HPV52、HPV58[12-13]。进行高危型 HPV 感染检测时,应结合患者的感染亚型进行综合筛查,若为HPV16 型,无论宫颈转化区是哪一型别,均建议行宫颈活检术,若为3 型转化区,即还需行宫颈管搔刮术,以进一步明确宫颈病变情况。
此外,宫颈癌威胁着所有女性的生命健康安全,在开展临床筛查过程中,除了临床常用的筛查方法以外,可结合高危型HPV 感染检测,通过了解患者的高危型HPV 感染情况来评估其宫颈癌前病变、宫颈癌的发生风险,针对高风险患者需定期检查,做好随访工作,必要时干预治疗,如宫颈锥切、冷冻等,从而控制病情的进一步发展,确保患者的健康安全。同时,在日常生活中,女性群体要提高宫颈疾病健康知识以及防护意识,养成良好的生活习惯与卫生习惯,提高自身免疫力,定期筛查[14-15]。若经临床筛选确诊为宫颈癌前病变或宫颈癌时,患者要积极治疗,术后遵医嘱按时复查TCT、HPV 及阴道镜,全面掌握疾病的发展控制情况。
综上所述,存在高危型HPV 感染的患者,其宫颈癌前病变与宫颈癌的发生风险高,临床在开展筛查时,应将高危型HPV 感染作为筛查的参考依据,尤其是感染亚型为HPV16 的患者,需对其开展进一步检查,以提高临床筛查准确率,提高宫颈癌前病变的检出率,从而减少宫颈癌发生。

