某院2018 — 2019年临床病原菌分布及耐药性分析
杨建芬
近年来随着抗菌药物的广泛使用,细菌耐药率呈升高趋势[1],合理使用抗菌药物已经引起各级医院、临床药师及临床医师的广泛关注。为了解丽江市人民医院的病原菌分布及细菌耐药情况,为院内感染控制及临床经验用药提供病原学依据,本研究回顾性分析我院2018 — 2019年分离的病原菌分布及耐药率,现报告如下。
1 资料与方法
1.1 菌株来源 选择2018年1月—2019年12月分离自本院门诊及住院患者临床标本的病原菌,剔除同一患者同次住院的重复菌株,取第1 次培养的菌株纳入分析。
1.2 仪器与试剂 VITEK2-compact 全自动细菌鉴定系统以及配套细菌鉴定卡(GN、GP)和药敏卡(GN14、GP67、GP68)均购自法国生物梅里埃公司;血培养平板、中国蓝琼脂平板、麦康凯平板和水解酪蛋白培养基(Mueller-Hinton,M-H 培养基)均由郑州安图生物工程股份有限公司生产;纸片扩散法药敏试验(Kirby-Bauer,K-B 法)药敏纸片由北京天坛生物制品有限公司生产;链球菌药敏试验使用法国梅里埃生物公司生产的链球菌和肺炎链球菌ATB STREP CLSI(12)药敏试剂盒(比浊法)。
1.3 研究方法
1.3.1 菌种鉴定与药敏试验 菌种鉴定采用法国生物梅里埃公司的VITEK2-compact 全自动细菌鉴定系统鉴定到种;药敏试验采用最低抑菌浓度(minimum inhibitory concentration,MIC)法和K-B 法,严格按照《全国临床检验操作规程(第4 版)》[2]和仪器说明书进行操作。
1.3.2 质量控制(质控)菌株 金黄色葡萄球菌ATCC25923、大肠埃希菌ATCC25922、铜绿假单胞菌ATCC27853、粪肠球菌ATCC29212。
1.4 伦理学 本研究符合医学伦理学标准,并经本单位伦理批准(审批号:20200709),对患者的检测均获得过患者或家属的知情同意。
1.5 统计学方法 使用WHONET 5.6 软件对所分离到的病原菌及其药敏试验结果进行统计分析,剔除同一患者检出的重复菌株。药敏试验结果的判定根据美国临床和实验室标准化协会(Clinical and Laboratory Standards Institute,CLSI)制定的最新药敏试验标准[3]。
2 结果
2.1 2018年1月—2019年12月临床分离病原菌的菌种分布 共分离出病原菌2 354 株,其中革兰阳性(G+)菌1 042 株,占44.3%;革兰阴性(G-)菌1 312 株,占55.7%。G+菌中,分离菌株的前5 位是金黄色葡萄球菌、无乳链球菌、表皮葡萄球菌、屎肠球菌和粪肠球菌。G-菌中,分离菌株的前5 位是大肠埃希菌、肺炎克雷伯菌、鲍曼不动杆菌、阴沟肠杆菌和铜绿假单胞菌。见表1。
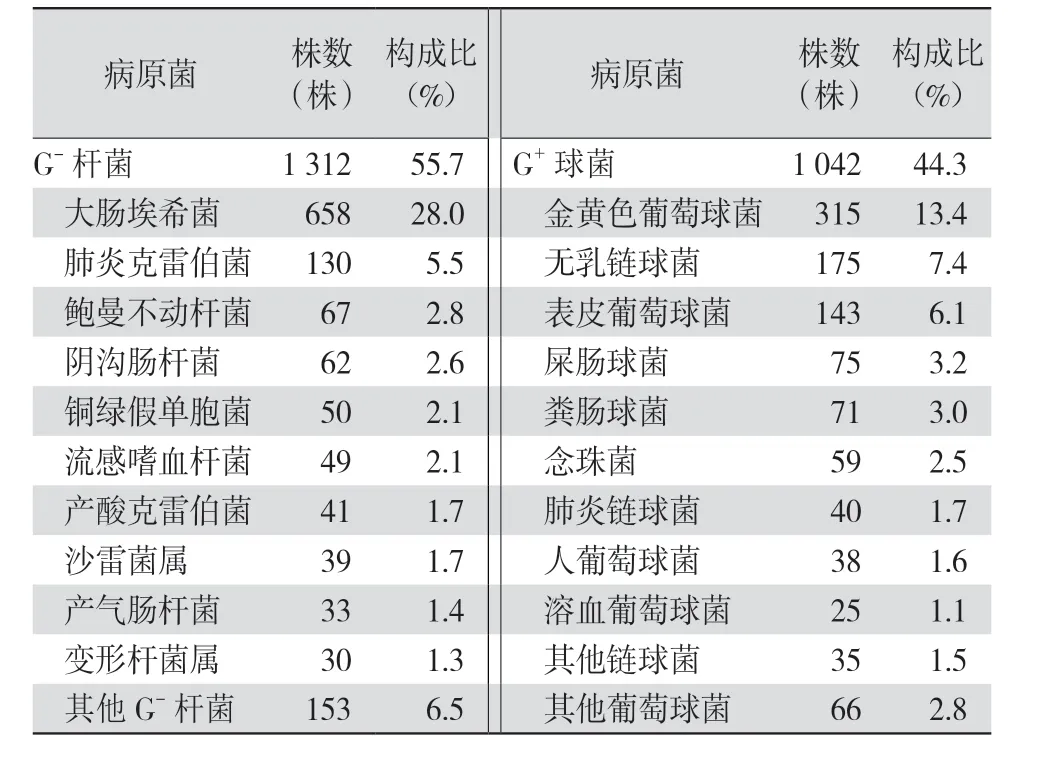
表1 2018年1月—2019年12月本院临床分离2 354 株病原菌的菌种分布
2.2 2018年1月—2019年12月临床分离病原菌的标本来源分布 标本来源前5 位分别为尿液、伤口分泌物、痰液、血液和脓液。血液标本占第4 位(12.15%),与2016年中国细菌耐药监测网(China Antimicrobial Surveillance Network,CHINET)[4]的统计结果(13.3%)基本一致。见表2。

表2 2018年1月—2019年12月本院临床分离2 354 株病原菌的标本来源分布
2.3 2018 — 2019年临床分离病原菌的药物敏感性
2.3.1 G-杆菌 大肠埃希菌的超广谱β-内酰胺酶(extended spectrum β-lactamases,ESBL)检出率为34.19%、肺炎克雷伯菌的ESBL 检出率为21.5%;大肠埃希菌、肺炎克雷伯菌及阴沟肠杆菌对阿米卡星、碳青霉烯类、头孢他啶、头孢吡肟的敏感率均>80%;而由于产生耐碳青霉烯的鲍曼不动杆菌对抗菌药物的耐药率均较高,除庆大霉素(37.31%)、喹诺酮类及复方新诺明外,对其余抗菌药物的耐药率均>50%;本院分离的铜绿假单胞菌对阿米卡星、喹诺酮类、碳青霉烯类、头孢他啶、头孢吡肟及庆大霉素的耐药率均<20%。见表3~4。
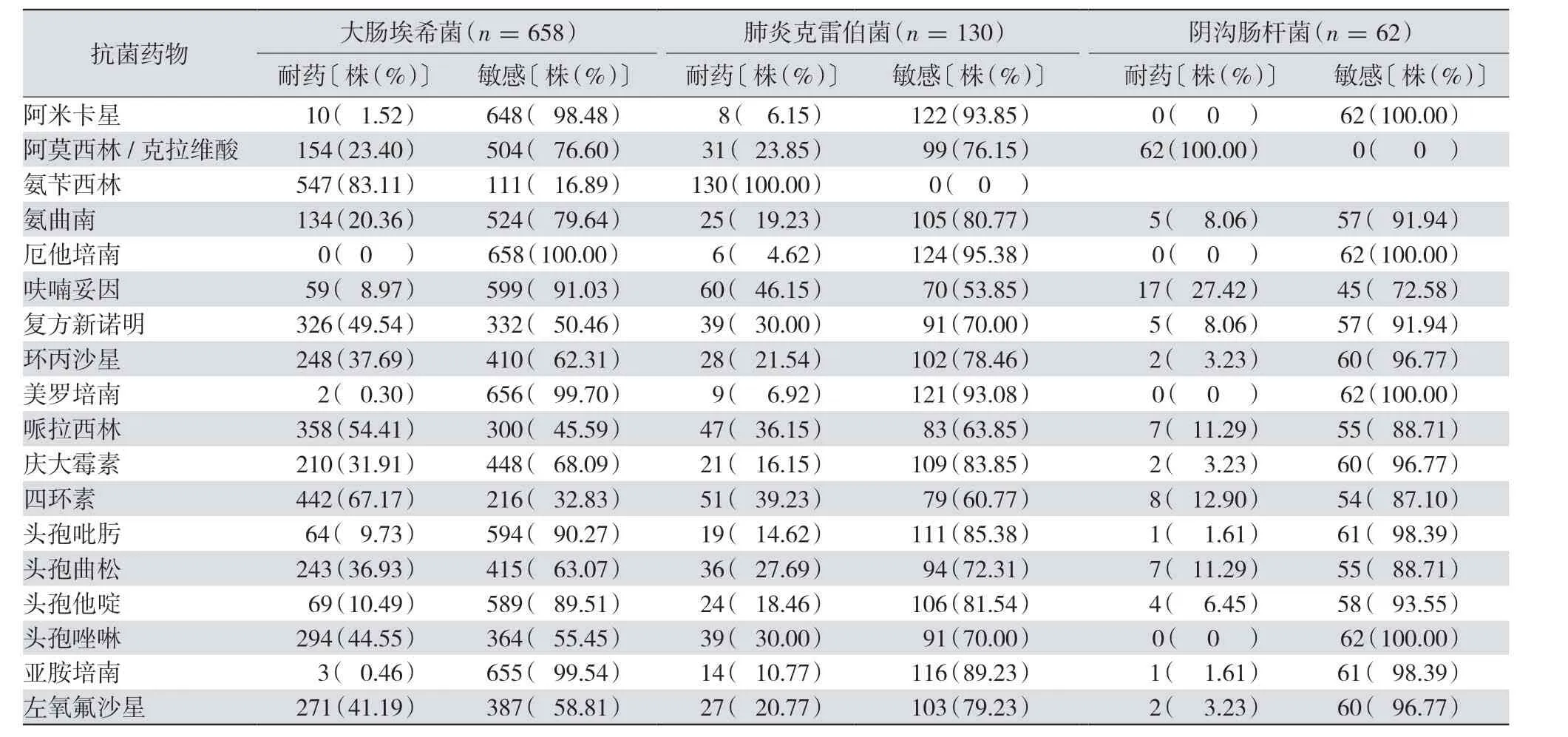
表3 2018年1月—2019年12月本院临床分离的大肠埃希菌、肺炎克雷伯菌、阴沟肠杆菌耐药情况比较
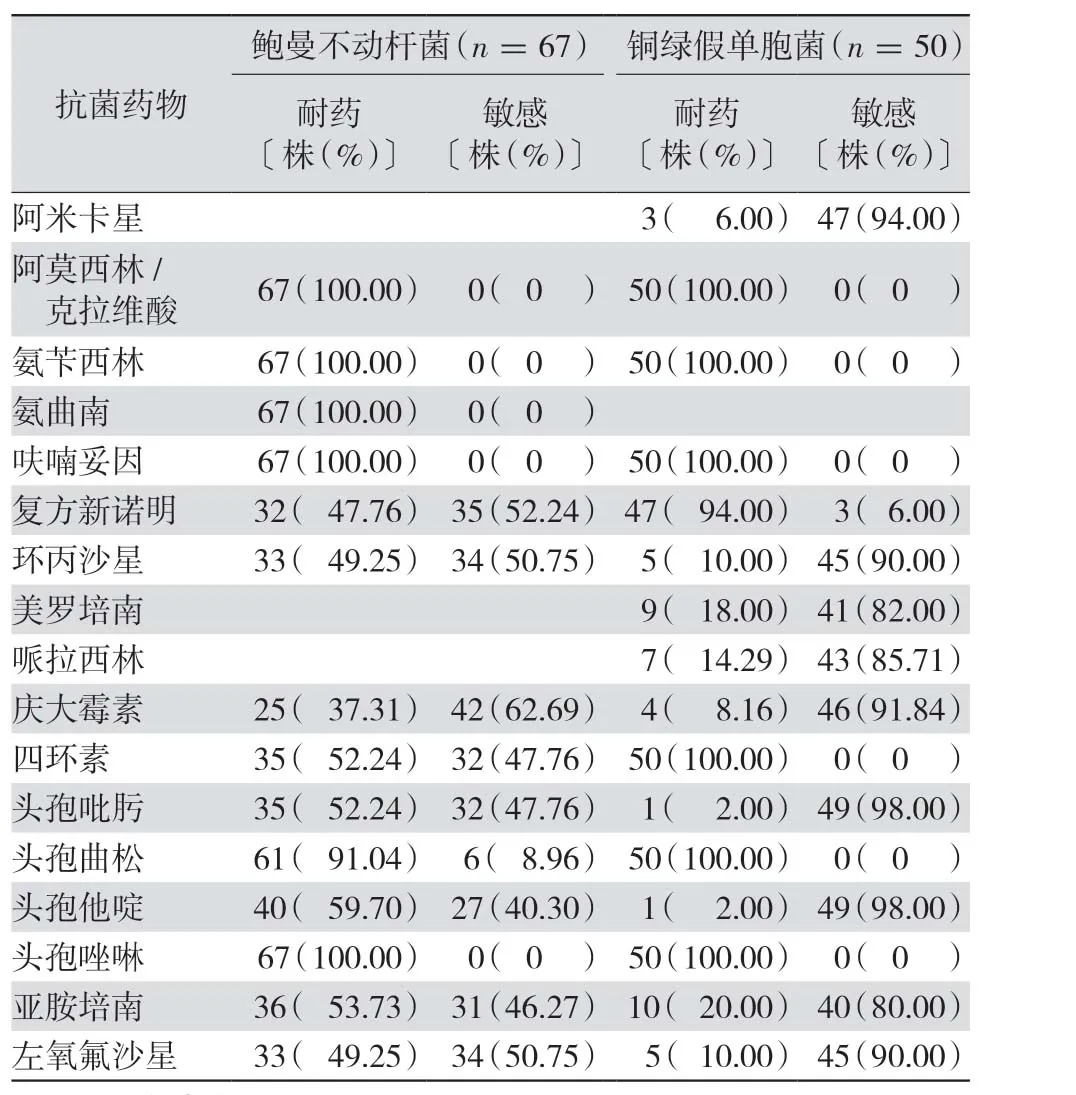
表4 2018年1月—2019年12月本院临床分离的鲍曼不动杆菌和铜绿假单胞菌耐药情况比较
2.3.2 G+球菌 耐甲氧西林金黄色葡萄球菌(meticillin-resistant Staphylococcus aureus,MRSA)的检出率为18.15%,耐甲氧西林表皮葡萄球菌(meticillin-resistant Staphylococcus epidermidis,MRSE)的检出率为66.92%;检出的G+球菌对红霉素和克林霉素耐药率均>60%,无乳链球菌对青霉素和氨苄西林完全敏感,肠球菌中屎肠球菌的耐药率高于粪肠球菌,粪肠球菌对喹奴普汀/达福普汀100%耐药,而其他G+球菌对喹奴普汀/达福普汀的耐药率则较低,所有G+球菌对利奈唑胺、替加环素、万古霉素均100%敏感。见表5~6。

表5 2018年1月—2019年12月本院临床分离的金黄色葡萄球菌、无乳链球菌、表皮葡萄球菌耐药情况比较
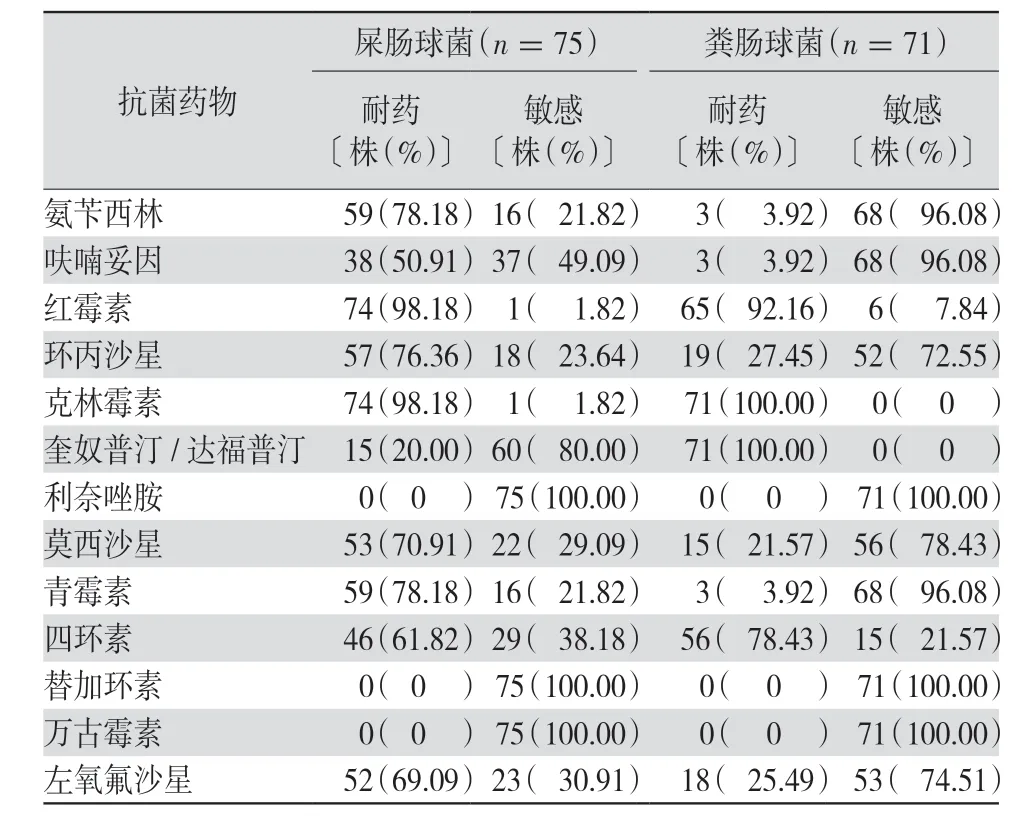
表6 2018年1月—2019年12月本院临床分离的屎肠球菌和粪肠球菌耐药情况比较
3 讨论
2018年1 月—2019年12月本院共分离非重复病原菌2 354 株。其中G+菌1 042 株,占44.3%;G-菌1 312 株,占55.7%。G+菌中,分离菌株前5 位是金黄色葡萄球菌、无乳链球菌、表皮葡萄球菌、屎肠球菌和粪肠球菌。G-菌中,分离菌株前5 位是大肠埃希菌、肺炎克雷伯菌、鲍曼不动杆菌、阴沟肠杆菌、铜绿假单胞菌。
本研究G-杆菌以大肠埃希菌的检出率最高,大肠埃希菌是临床感染中最常见的G-杆菌,可引起人体各部位的感染;其次为肺炎克雷伯菌,肺炎克雷伯菌也是医院感染的条件致病菌之一,引起的感染日益增多,且对临床常见的抗菌药物的耐药率逐渐升高[5]。G+球菌中分离率最高的是金黄色葡萄球菌,金黄色葡萄球菌是临床感染中最常见的G+球菌;其次是无乳链球菌,主要来源于孕产妇产前筛查,可造成孕产妇及新生儿多种不良结局[6];表皮葡萄球菌分离率为6.1%,该菌往往寄生在人体表面,若采样或采血时没有严格遵循无菌操作则很容易出现污染,表皮葡萄球菌很多被认为是污染菌,随着各种广谱抗菌药物的广泛应用,以及各种侵袭性诊疗手段和新型生物材料(如血管内导管、人工瓣膜)的使用,导致表皮葡萄球菌成为一种常见的条件致病菌。对于如何区分病原菌和污染菌的问题,临床医生需结合临床症状综合判断。
本研究分离病原菌的主要标本来源前5 位是尿液、伤口分泌物、痰液、血液和脓液。血液标本占第4 位,与2016年CHINET 的统计结果基本一致。
有研究显示,大肠埃希菌和肺炎克雷伯菌对碳青霉烯类抗菌药物的耐药率有上升趋势[7-8]。本研究G-杆菌中大肠埃希菌ESBL 检出率为34.19%、肺炎克雷伯菌ESBL 检出率为21.5%;大肠埃希菌、肺炎克雷伯菌及阴沟肠杆菌对阿米卡星、碳青霉烯类、头孢他啶、头孢吡肟较敏感,而耐碳青霉烯的鲍曼不动杆菌对抗菌药物的耐药率均较高;喹诺酮类抗菌药物对肺炎克雷伯菌和阴沟肠杆菌的效果优于大肠埃希菌,但是由于其中枢神经系统毒性和对软骨损伤较大,临床要合理选用。近年来耐碳青霉烯类抗菌药物的肠杆菌科细菌尤其是肺炎克雷伯菌也越来越多。2018年CHINET 统计结果显示,肺炎克雷伯菌对碳青霉烯类抗菌药物的耐药性呈上升趋势[9]。但由于碳青霉烯类对内酰胺酶和ESBL 稳定,其抑菌机制为干扰细菌细胞壁的同时高度亲和青霉素结合蛋白,且临床使用率低,主要在常规抗菌药物治疗效果不佳时才予以使用,因此碳青霉烯类抗菌药物仍然是治疗G-肠杆菌的首选药物。
非发酵G-杆菌是指不发酵葡萄糖或仅以氧化形式利用葡萄糖的需氧或兼性厌氧、无芽孢G-杆菌,大多为条件致病菌[7]。近年来非发酵菌的临床分离率和耐药率增加趋势明显,已成为医院感染的重要致病菌[8]。非发酵铜绿假单胞菌和鲍曼不动杆菌常表现为多重耐药,是临床上治疗困难的细菌。本院分离的铜绿假单胞菌对阿米卡星、喹诺酮类、碳青霉烯类、头孢他啶、头孢吡肟及庆大霉素的耐药率较低,均<20%,由此可见,G-杆菌最好选用阿米卡星、碳青霉烯类、头孢他啶及头孢吡肟等药物治疗。
G+球菌中葡萄球菌、肠球菌、链球菌是医院感染的主要病原菌,特别是由于广谱抗菌药物的大量使用,耐药菌株不断出现,在G+球菌的耐药情况中,临床最为关心的是MRSA、耐万古霉素的肠球菌、高耐氨基糖苷类的肠球菌、耐青霉素的肺炎链球菌等,其中MRSA 对几乎所有的β-内酰胺酶均有抗性,可导致皮肤、软组织及全身侵袭性感染等疾病[10],给临床治疗带来巨大的困难和挑战。G+球菌引起的感染在临床细菌感染中占较高的比例。本研究结果显示,葡萄球菌属为引起G+球菌感染的主要菌种,而金黄色葡萄球菌又是葡萄球菌属的主要检出细菌,其次为凝固酶阴性葡萄球菌和肠球菌属。药敏结果显示,金黄色葡萄球菌MRSA 的检出率为18.15%,低于李继红等[11]报道的51.3%,表皮葡萄球菌MRSE的检出率为66.92%,葡萄球菌属对常用抗菌药物有多重耐药性。葡萄球菌对红霉素和克林霉素耐药率均超过60%,对氨基糖苷类和呋喃妥因耐药率较低,普遍低于30%,但是氨基糖苷类抗菌药物有耳毒性、肾毒性,可引起神经肌肉麻痹和过敏现象,呋喃妥因代谢较快、毒性较低,但是主要用于泌尿系感染。无乳链球菌是女性泌尿生殖道常见的条件致病菌[12]。孕妇感染无乳链球菌可造成宫内感染、早产、流产、胎膜早破等妊娠并发症,对新生儿可引起新生儿肺炎、脑膜炎及新生儿败血症等严重不良后果[13]。无乳链球菌对青霉素和氨苄西林完全敏感,肠球菌中屎肠球菌的耐药率高于粪肠球菌,粪肠球菌对喹奴普汀/达福普汀100%耐药,而其他G+球菌对喹奴普汀/达福普汀的耐药率则较低,所有G+球菌对利奈唑胺、替加环素、万古霉素均100%敏感。因此,G+球菌最好选用利奈唑胺、替加环素及万古霉素等药物治疗。但临床仍需谨慎使用抗菌药物,以免抗菌药物滥用后导致细菌耐药情况频现。
综上所述,目前抗菌药物的过度使用导致细菌耐药性越来越高,因此合理使用抗菌药物已经迫在眉睫。实验室细菌耐药性监测可以及时了解细菌分布的动态情况及细菌耐药性的变化。了解、分析病原菌分布情况及其耐药性,有利于控制院内感染,可为临床合理选用抗菌药物提供重要依据,临床医师应根据患者的实际病情,结合药敏检验报告结果选择最佳的抗菌药物[14],以减少耐药菌的产生,降低重症感染的病死率,挽救患者生命。
利益冲突作者声明不存在利益冲突

