主食摄入与全因死亡及心血管疾病发生风险的前瞻性队列研究
夏雪,刘芳超,杨学礼,陈纪春,李建新,曹杰,陈恕凤,李莹,赵连成,鲁向锋,黄建凤,顾东风
全球疾病负担研究显示,2017年归因于膳食危险因素的死亡例数高达1 100万,约占全球总死亡的22%,其中超过90%死于心血管疾病(cardiovascular disease,CVD)[1]。1990~2016年,我国CVD负担绝对值增长了33.7%[2]。保持健康生活方式是CVD防控的关键举措[3]。作为三大宏量营养素之一的碳水化合物,其理想摄入水平近年来备受关注。随机临床试验证实,短期低碳水化合物膳食有助于减轻体重[4-5],改善糖脂代谢[6-7],但其长期效应目前尚无定论。前瞻性城乡流行病学研究(the Prospective Urban Rural Epidemiology,PURE)提示,低碳水化合物供能比可降低全因死亡风险,但对CVD风险无显著影响[8];美国营养与健康调查(the National Health and Nutrition Examination Survey,NHANES)等研究则指出,随碳水化合物摄入量降低,人群全因死亡风险呈增加趋势[9-10]。与此同时,部分研究发现碳水化合物摄入量与全因死亡及CVD风险间无明显关联[11]或呈现U型曲线关系[12-13]。此外,碳水化合物的长期健康效应还可能与人群的膳食模式密切相关[9,14]。
以谷薯类为代表的主食作为我国传统膳食中不可或缺的部分,很大程度上体现了人群碳水化合物的摄入水平[15-16]。2015年“中国居民营养状况变迁的队列研究”结果显示,我国北方地区主食摄入量普遍高于南方。此外,南北方人群在主食种类选择上也存在显著差异。南方地区基本以大米为主,而北方地区主食种类则相对丰富,杂粮摄入量明显高于南方[17-18]。本研究以中国心血管疾病流行病多中心协作研究(China Multi-Center Collaborative Study of Cardiovascular Epidemiology,ChinaMUCA)队列人群为基础,对我国南北方人群主食摄入与全因死亡及CVD发生风险间的关联进行探讨。
1 资料与方法
研究对象:ChinaMUCA研究于1998年秋季开展,采用整群随机抽样设计,在我国不同地区共抽取15个样本人群,范围横跨我国南北方地区,覆盖黑龙江、北京、山西、陕西、江苏、浙江、广西,四川及广东等省级行政区。每个样本人群约1 000例研究对象,年龄35~59岁,男女各半。其中,11个样本11 480例参与了后续随访工作。本研究纳入接受至少一次随访者10 495例,排除主食摄入信息缺失者27例,基线调查时已患有CVD、肿瘤或终末期肾病者63例,血糖测量条件不合格者1 090例后,最终共纳入9 315例研究对象(图1)。研究经中国医学科学院阜外医院伦理委员会审批,所有研究对象均签署知情同意书。

图1 研究对象纳入排除流程图
资料收集:包括问卷调查、体格检查及实验室检查。问卷调查由经过统一培训考核的调查员进行,调查内容包括研究对象的社会人口学特征、生活方式、疾病史、家族史及过去1年中各类食物的食用频率及食用量。身高、体重取2次连续测量均值,并根据体重(kg)/身高(m)2计算体重指数(body mass index,BMI);采用汞柱式血压计测量坐位右臂血压,取3次测量均值。采集12 h空腹静脉血测量血糖指标。
变量定义:(1)吸烟:一生中至少吸过1斤烟叶或20包烟,或每日至少吸1支且连续吸烟至少1年;(2)饮酒:过去1年中,至少每周饮酒1次;(3)体力活动达到推荐水平:每周至少150 min中等强度体力活动,或每周至少75 min高强度体力活动,或相等量的两种强度体力活动的组合[19];(4)高血压:收缩压 ≥140 mmHg(1 mmHg=0.133 kPa)和(或)舒张压 ≥90 mmHg 或近2周服用降压药;(5)糖尿病:空腹血糖≥7.0 mmol/L或近2周服用降糖药或注射胰岛素;(6)基线膳食因素:包括过去1年中蔬菜(是否≥500 g/d)、水果(是否≥1 000 g/周)及红肉(是否≥100 g/d)的摄入情况。
随访结局:在2007~2008年及2012~2015年分别进行两次随访,收集研究对象的发病及死亡信息。研究终点为全因死亡及CVD事件。CVD事件定义为首发的不稳定性心绞痛、急性心肌梗死、脑卒中、心力衰竭及各种CVD导致的死亡(ICD-10:I00-I99)。所有发病及死亡记录均经过中国医学科学院阜外医院终点评价委员会专家审核。
统计学方法:以长江干流为界,定义长江以北为北方地区,以南为南方地区,分别进行分析。根据基线主食摄入情况及《中国居民膳食指南(2016)》谷薯类推荐摄入量[20],将研究对象划分为4组:<250 g/d组,(≥250~<400)g/d组,(≥400~<500)g/d组及≥500 g/d组,并将(≥250~<400)g/d组作为参照。研究对象年龄及BMI均呈偏态分布,以中位数(四分位数间距)表示。分类变量以例(%)表示。采用Kruskal-Wallis秩和检验及χ2检验比较组间差异。采用Cochran-Armitage趋势检验评估不同主食摄入量分组间北方人群占比的变化趋势。采用多因素Cox比例风险模型分析主食摄入量与结局事件间的关系,调整基线协变量后,计算各组结局事件HR及其95%CI:模型1调整性别、年龄;模型2在模型1的基础上调整城乡分布、受教育程度、吸烟、饮酒、高血压及糖尿病病史;模型3 进一步调整体力活动水平、BMI及膳食因素(蔬菜、水果及红肉摄入情况)。仅纳入基线时无糖尿病者或剔除随访3年内发生终点事件者进行敏感度分析。所有统计分析均采用SAS 9.4完成,双侧检验P<0.05为差异有统计学意义。
2 结果
研究对象基线特征(表1):纳入的9 315例研究对象,其中南方地区4 514例,中位年龄46.9岁;北方地区4 801例,中位年龄45.2岁。研究对象主食摄入量主要集中在(≥250~<500)g/d之间,主食摄入量较高组中北方人群占比显著增加(P趋势<0.001)。随主食摄入量增加,南方人群蔬菜及红肉摄入量也相应增加,水果摄入量在各组间差异无统计学意义;北方地区水果及红肉摄入量则明显减少,每日主食摄入<250 g组及≥500 g组蔬菜摄入量相对较高。总体而言,随主食摄入量增加,男性、吸烟及体力活动达到推荐水平者占比均增加,城镇居民及具有高中以上学历者占比减少。
主食摄入量与全因死亡风险(表2、图2):经过127 059人年的随访,南方地区共发生全因死亡394例,死亡率647.02/10万人年,北方地区324例,死亡率489.69/10万人年。全因死亡风险在不同主食摄入量组间的差异未达到统计学意义。在南方地区,主食摄入量与全因死亡风险间呈U型趋势,主食摄入量<250 g/d及≥500 g/d者死亡风险均有所上升。以(≥250~<400)g/d组为参照,多因素调整后,南方地区<250 g/d组、(≥400~<500)g/d组及≥500 g/d组全因死亡HR(95%CI)分别为1.30(0.93~1.82),1.08(0.84~1.38)及1.37(0.89~2.11)。北方地区各组HR(95%CI)分别为0.96(0.38~2.41),1.12(0.81~1.54)及0.95(0.65~1.38)。
主食摄入量与CVD发生风险(表2、图3):随访期间共发生CVD事件564例,其中北方地区发生率(613.62/10万人年)远高于南方(259.46/10万人年)。在南方人群中,主食摄入量与CVD发生风险间同样呈现U型趋势,与摄入量(≥250~<400)g/d组相比,摄入量<250 g/d组及≥500 g/d组CVD风险相对较高,HR(95%CI)分别为1.37(0.85~2.22)及1.35(0.73~2.52)。在北方人群中,以(≥250~<400)g/d组为参照,主食摄入量<250 g/d组CVD风险较高而≥500 g/d组风险较低,各组间差异无统计学意义。
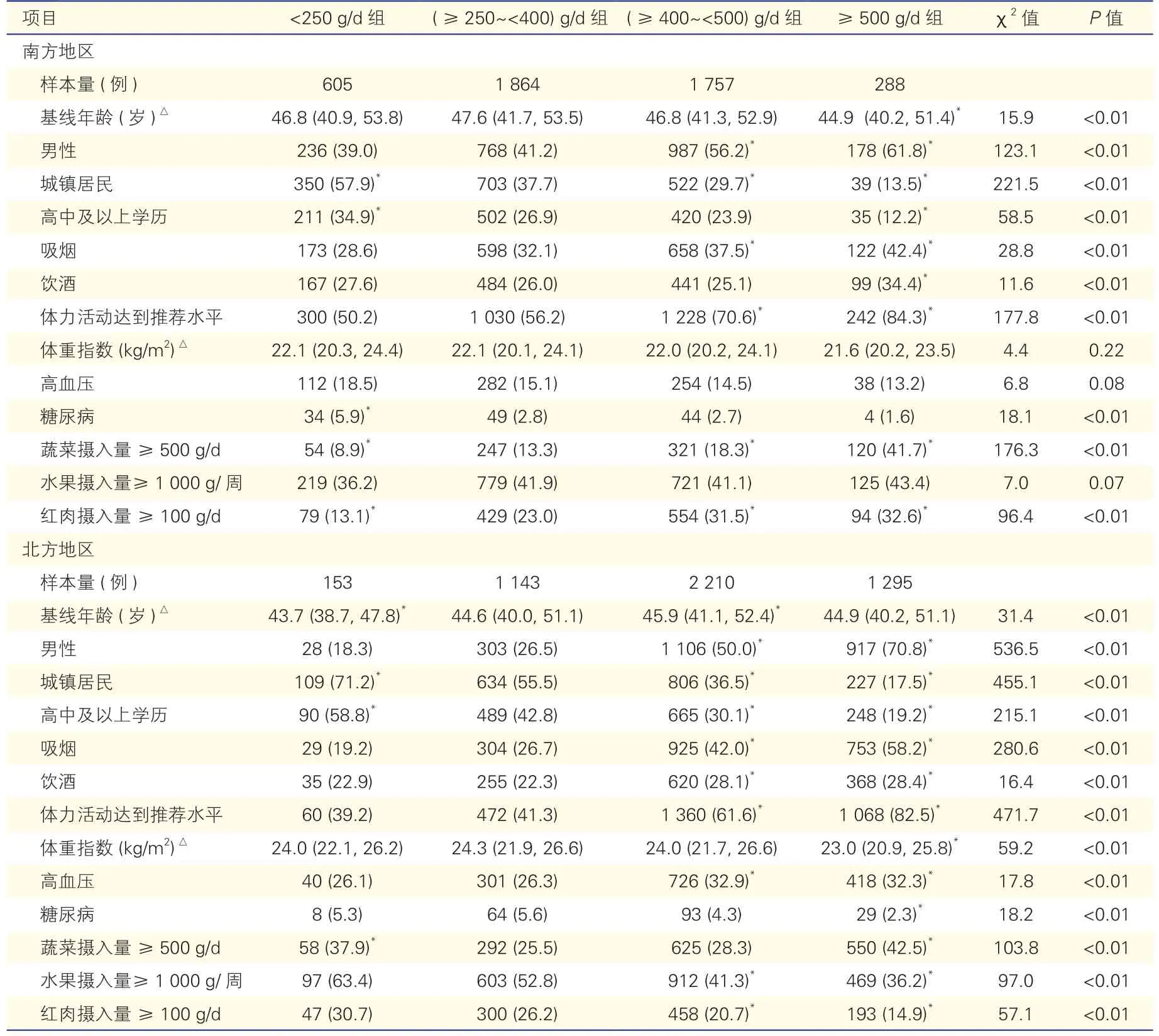
表1 研究对象基线特征[例(%)]

图2 南北方地区人群基线主食摄入量与全因死亡发生风险
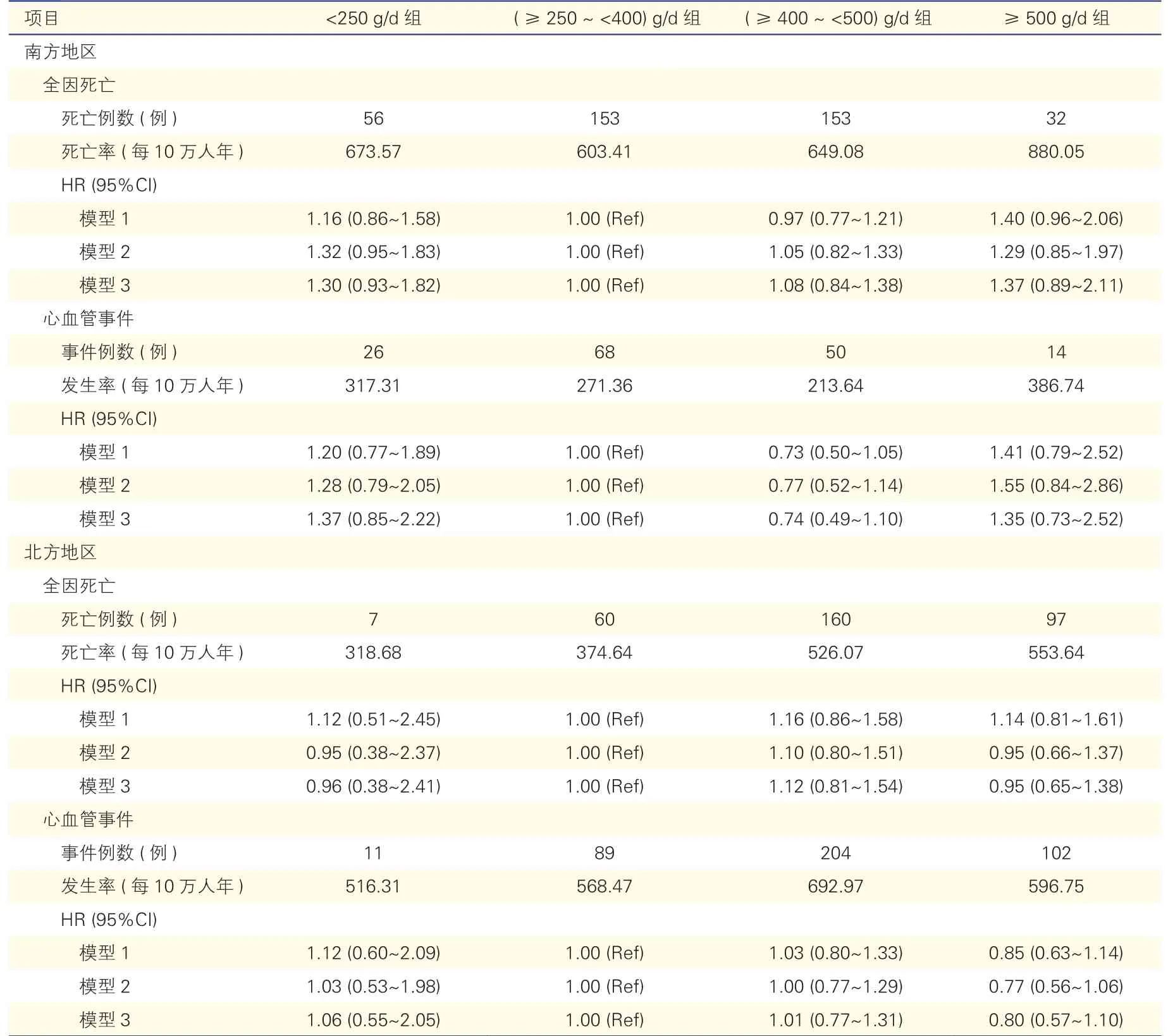
表2 主食摄入量与全因死亡及心血管事件发生风险

图3 南北方地区人群基线主食摄入量与心血管事件发生风险
敏感度分析(表3):仅纳入8 633例基线调查无糖尿病研究对象时,南方地区主食摄入量与全因死亡及CVD风险间的关联未见明显改变,北方地区主食摄入量<250 g/d及≥500 g/d者死亡风险略增加;剔除115例随访3年内死亡或发生CVD事件者后,南北方地区全因死亡及CVD风险均无显著改变。
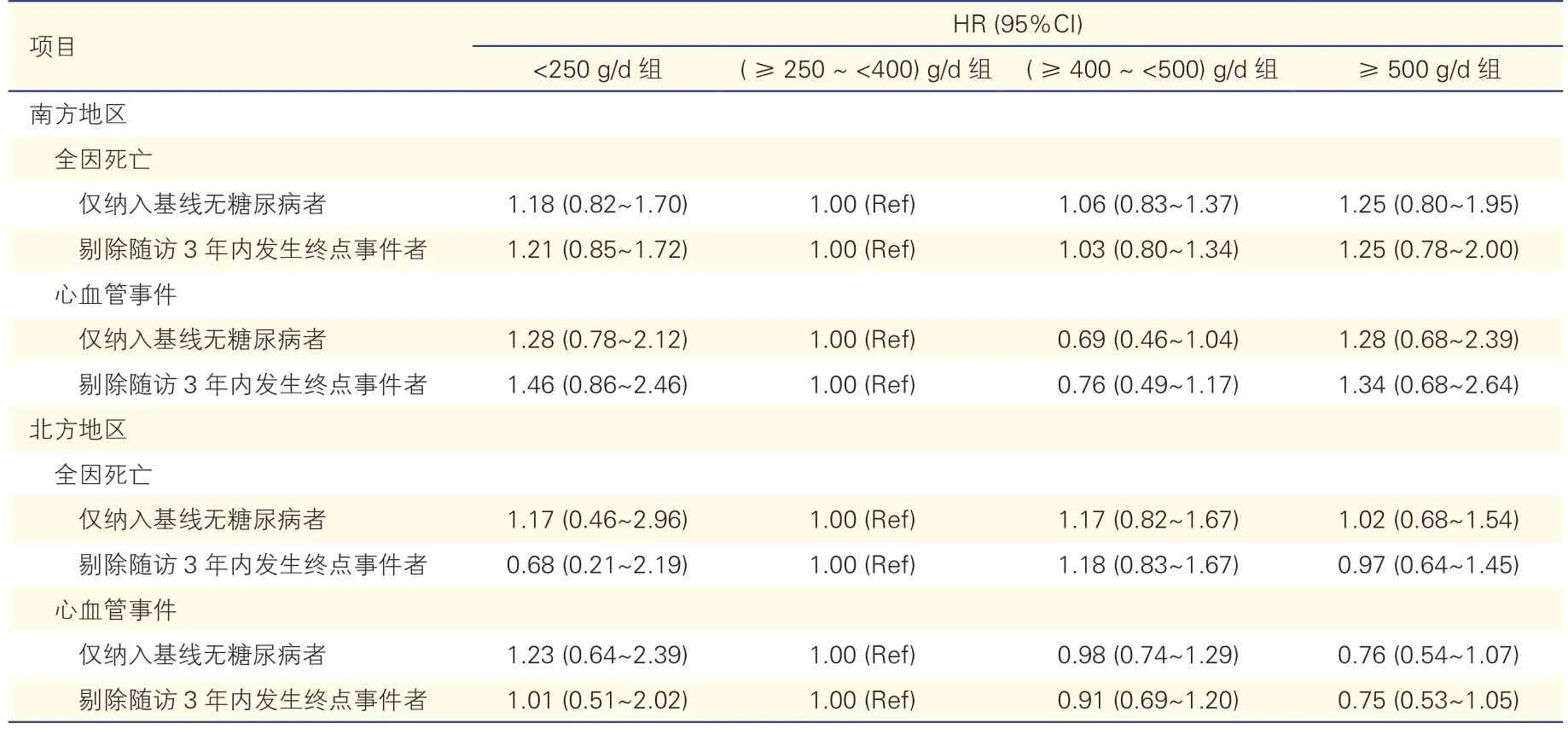
表3 仅纳入8 633例基线无糖尿病者或剔除115例随访3年内发生终点事件者的敏感度分析结果
3 讨论
本研究是我国首个探讨主食摄入与全因死亡及CVD发生风险的全国性队列研究。研究发现南方人群中主食摄入量偏低(<250 g/d)及偏高(≥500 g/d)者全因死亡及CVD风险有所增加但差异均未达到统计学显著水平,北方地区主食摄入量与结局事件发生风险间则未见类似趋势。
碳水化合物摄入量与人群全因死亡风险间的关系目前并无定论。覆盖18个国家13万余例研究对象的PURE研究显示,随膳食碳水化合物供能比增加,人群全因死亡风险相应增加[8],但该研究中高碳水化合物摄入者主要集中在欠发达地区,而低碳水化合物摄入人群大多来自欧美国家,这种地域差异可能导致主食摄入量不足的风险被低估,而主食摄入量增加所带来的危害被高估。主食摄入量对CVD风险的影响同样尚未明确。我国上海人群队列研究纳入近6.5万中年女性及5万余中年男性,结果表明,总碳水化合物摄入过多将显著增加冠心病发病风险[21]。但日本一项覆盖8万余例研究对象的队列研究却显示,米饭摄入量与男性CVD死亡风险间呈现负向关联[22]。这也提示,主食摄入量与结局事件间的关联可能受到地域间膳食模式及主食种类的综合影响。考虑到我国南北方地区经济发展水平及膳食习惯存在着一定差异,本研究采用了分层分析的方法,并对研究对象的受教育程度及城乡分布进行了调整。研究结果显示,主食摄入对于全因死亡及CVD风险的影响在我国南北方地区间存在潜在差异。另一方面,为避免某些重大慢性疾病患者因患病导致主食摄入量偏低而近期死亡风险增高造成的混杂,本研究在基线时对肿瘤及终末期肾病患者进行了排除。同时,在仅纳入基线无糖尿病者及剔除随访前3年内发生结局事件者的敏感度分析中,研究结果均未发生明显改变,提示低主食摄入量与全因死亡及CVD风险间的关联并非基线健康状况所致。
此外,既往研究大多以人群碳水化合物摄入量分位数分组,但不同地区间主食的绝对摄入量存在明显差异,东南亚等地区低摄入组人群的绝对摄入量可能与欧美地区中等甚至较高摄入组相当。美国社区动脉粥样硬化风险研究(the Atherosclerosis Risk in Communities,ARIC)显示,低碳水化合物及高碳水化合物膳食均与全因死亡相关,提示既往基于不同人群得出的正向与反向关联可能均为主食摄入量与全因死亡风险间真实关联的一部分[13]。本研究采用主食摄入量的绝对值进行分组,发现南方地区主食摄入量与全因死亡及CVD风险间存在着近似U型的关系,与ARIC结果一致。
本研究采用前瞻性队列设计,首次在全国范围对主食摄入与全因死亡及CVD发生风险间的关联进行探讨,调查中质控严格,结果具有一定代表性。研究采用分层分析方法,将南北方地区膳食模式及主食种类的差异纳入考虑,所得研究结果更加具有针对性。同时,采用主食的绝对摄入量而非分位数进行分组,避免了不同地区摄入量的绝对差异对分析结果的影响,结论推广性较强。本研究同样存在一定的局限性。受基线膳食调查方法的限制,本研究无法分析不同种类主食对结局的影响,也无法排除总能量摄入对结局的干扰,但通过对不同地域的分层分析及对BMI与体力活动水平的调整,在一定程度上控制了由此带来的潜在混杂。同时,由于失访者在年龄,受教育程度及地域分布等方面与随访者间存在一定差异(结果未在文中展示),潜在的失访偏倚难以避免。另外,由于主食摄入量及相应的社会人口学指标均来自基线调查,本研究并未考虑随访期间人群主食摄入量与其他饮食习惯变化及社会经济发展所带来的影响,今后还需要更多大规模的长期队列随访对这一变化趋势造成的影响进行分析和探讨。
本研究结果提示,主食摄入量与人群总死亡及CVD事件间并无显著关联,但考虑到研究样本量限制,在南方地区观察到的主食摄入量与结局事件间的“U”型趋势及南北方地区的潜在差异仍需大样本队列研究进一步加以验证。
利益冲突:所有作者均声明不存在利益冲突

