危重症专项管理在非小细胞肺癌合并严重肺部感染中的应用价值
周俊贞,刘艳辉,杨丽
平煤神马医疗集团总医院重症医学科,河南 平顶山 467000
非小细胞肺癌(non-small cell lung cancer,NSCLC)是中国呼吸系统常见的恶性肿瘤,以根治术和放化疗为主要治疗方案[1-3]。但治疗过程中患者出现的免疫功能下降,增加了肺部感染的发生风险[4-5]。严重肺部感染是NSCLC患者的常见合并症,也是促进肺癌病情进展、导致临床死亡的主要诱因[6-8]。因此,在肺癌的临床治疗中应积极防治肺部感染,为提高患者生存质量、延缓病情进展、延长生存周期提供必要支持。NSCLC合并肺部感染时患者在对肿瘤的恐惧、合并症的发生、生理不适等因素共同作用下易发生较明显的心理症状。而不良心理症状可对患者的治疗产生不良影响,甚至可能直接导致患者放弃治疗。呼吸系统的科学化专项管理能有效维持NSCLC合并肺部感染患者的通气效率,对改善患者预后具有重要意义。对NSCLC合并严重肺部感染患者给予专项心理管理能够有效改善患者心理症状。本研究总结既往工作经验,探讨危重症专项管理措施对NSCLC合并严重肺部感染的应用效果,现报道如下。
1 资料与方法
1.1 一般资料
选取2018年1月至2020年1月平煤神马医疗集团总医院收治的NSCLC合并严重肺部感染患者。纳入标准:①在本院首诊并在本院接受治疗,经病理学检查确诊为NSCLC;②认知智能水平正常;③可见发热、咳嗽、呼吸困难等症状;④胸部计算机断层扫描(CT)或其他医学影像学检查显示肺部斑状、片状阴影,或有胸腔积液等;⑤白细胞数量异常升高(>10×109/L),C反应蛋白明显升高(>10 mg/L)。排除标准:①合并其他恶性肿瘤;②合并先天性呼吸道、肺部结构异常;③合并结核感染、慢性阻塞性肺疾病等其他肺部疾病;④处于心、脑血管不良事件急性期;⑤处于其他感染性疾病急性期;⑥其他手术、创伤后14天。依据纳入和排除标准,本研究共纳入110例NSCLC合并严重肺部感染的患者,根据干预方式分为常规组与观察组,每组55例,常规组患者接受常规危重症管理,观察组患者接受危重症专项管理。常规组中男34例,女21例;年龄39~75岁,平均(58.65±8.62)岁;治疗方案:单纯根治术17例,化疗13例,放疗12例,根治术联合化疗6例,根治术联合放疗7例。观察组中男32例,女23例;年龄40~76岁,平均(59.01±8.96)岁;治疗方案:单纯根治术16例,化疗15例,放疗11例,根治术联合化疗8例,根治术联合放疗5例。两组患者性别、年龄和治疗方案比较,差异均无统计学意义(P>0.05),具有可比性。
1.2 方法
常规组患者接受常规危重症管理,包括入住重症监护室(intensive care unit,ICU),监测生命体征,吸氧、遵医嘱给予雾化、辅助通气,按医嘱给予解痉、抗炎、护脑、降压、控制血糖、止血、血液动力学监测、电解质平衡、营养支持等对症治疗。遵医嘱给予常规用药、输液等治疗,发现病情进展或并发症征象及时报告主管医师。
观察组患者接受危重症专项管理,治疗方法与常规组治疗方法完全一致,危重症专项管理具体包括以下八项措施措施:①成立专项小组,由肿瘤科主治医师1名、肿瘤科主管护师1名、呼吸内科主管护师1名、责任护师2名、心理医师1名、临终护师1名组成专项小组。由专项小组依据患者的治疗情况、临床分期、患者自身基础条件等情况进行综合评估,据此制订NSCLC合并严重肺部感染患者的管理方案并督促实施,及时评估临床疗效和病情进展,据此调整管理方案并实施。专项小组利用微信等实时信息交互平台建立专项小组工作群,群内及时沟通新发异常情况。②呼吸道管理,对专项小组组织ICU护理人员进行NSCLC合并严重肺部感染相关因素、危险因素、NSCLC合并严重呼吸道感染(后以专项代称)呼吸道管理方案、专项呼吸道管理操作技巧、职业防护等内容的培训与训练。③建立会诊制度,由ICU护理人员给予常规监护,增加病情、临床症状、用药后反应、危重症评估等专项观察,并进行详细记录,发现问题及时向专项小组汇报;专项小组及时对患者的情况做出评估,完善细菌培养、药敏实验、医学影像学等检查,并根据相关检查结果制订应对方案,将具体方案与患者及其家属进行沟通,确认后据此修正原管理方案并实施;针对其中的难点、重点对ICU护理人员进行详细讲解,完善相关记录。④巡查管理,专项小组每日全面巡查、指导临床各项管理操作,实行一级监控;监督ICU护理人员实施二级监控;每季度由专项小组实施三级监控;对于巡查中发现的问题给予持续跟踪管理。⑤呼吸道管理,每日以0.05%氯己定液对患者的口腔冲洗4次;使用保护套固定口腔气管插管;根据患者呼吸困难程度给予吸痰治疗;使用多功能动态空气消毒机消毒病区,每次30分钟;每天通风2次,每次20 min;使用依从性负压吸引瓶与连接管,预防负压瓶与管道浸泡导致的装置污染。⑥个性化管理,了解患者的个性化症状、不良生活习惯、特殊用药及药物不良反应等,据此给予个性化管理。主要包括:术后创口抗感染、化疗后增强免疫、营养支持、睡眠管理等。⑦心理管理,由心理医师评估患者的心理状态,对于存在明显心理问题的患者给予专业心理治疗,通过音乐疗法、阅读疗法、注意力转移、正念认知疗法等缓解患者的心理压力,必要时给予药物治疗以预防自杀等不良事件的发生;对于终末期患者,鼓励患者积极面对疾病,以真实的良好长期生存病例唤醒患者主观能动性,与医护配合、增强自我管理能力与技巧,学习呼吸疗法、八段锦等辅助疗法提高生活质量。⑧临终关怀,由专项小组根据NSCLC患者肺部感染的具体情况与治疗情况评估患者病程,终末期患者由临终护师开展临床关怀,由专项小组中的主治医师根据患者症状应用止痛、止血等药物缓解患者痛苦,使终末期患者有尊严的、开朗、舒适的走完最后的一段人生旅程,尽量使患者不留遗憾,帮助患者与亲朋好友从容道别。
1.3 观察指标与评估标准
管理前指进入ICU当日,管理后指转出ICU当日。①管理后,肺部X线检查结果评估两组患者肺部感染的临床疗效;治愈,肺部感染症状完全消失,肺部X线检查显示肺部感染病灶完全消失;缓解,肺部感染症状有所缓解,肺部X线检查显示肺部感染病灶有所缩小;无效,以未达上述标准或较治疗前加重或临床死亡;总有效率=(治愈+有效)例数/总例数×100%。②管理前后,比较两组患者血气指标,包括动脉血氧分压(partial pressure of oxygen in arterial blood,PaO2)、动脉血氧饱和度(oxygen saturation in arterial blood,SaO2)、动脉血二氧化碳分压(partial pressure of carbon dioxide in arterial blood,PaCO2)水平,SaO2<94%为存在供氧不足、PaO2正常范围为 95~100 mmHg(1 mmHg=0.133 kPa)、PaCO2正常范围为 35~45 mmHg[10]。③管理前后,比较两组患者血清炎性因子水平,包括C反应蛋白(C-reactive protein,CRP)、白细胞介素-1β(interleukin-1β,IL-1β)、白细胞介素-6(interleukin-6,IL-6)、肿瘤坏死因子-α(Tumor necrosis factor-α,TNF-α)。④管理前后,采用焦虑自评量表(self-rating anxiety scale,SAS)、抑郁自评量表(self-rating depression scale,SDS)[9]评估两组患者的心理状态,SAS<50分为无明显焦虑,SDS<53分为无明显抑郁,评分越高表示两组患者焦虑、抑郁越明显。⑤管理前后,比较两组患者一般观察指标,包括气喘消失时间、哮鸣音消失时间、咳嗽消失时间、ICU停留时间、总住院时间。
1.4 统计学方法
采用SPSS 21.0软件对所有数据进行统计分析,计数资料以例数和率(%)表示,组间比较采用χ2检验;等级资料的比较采用秩和检验;计量资料以均数±标准差(±s)表示,组内比较采用配对t检验,组间比较采用两独立样本t检验;以P<0.05为差异有统计学意义。
2 结果
2.1 临床疗效的比较
观察组患者的临床疗效优于常规组患者,差异有统计学意义(Z=3.305,P=0.001);观察组患者的临床总有效率为94.55%(52/55),高于常规组患者的80.00%(44/55),差异有统计学意义(χ2=5.238,P=0.022)。(表1)

表1 两组NSCLC合并肺部感染患者的临床疗效[n(%)]
2.2 血气指标的比较
管理前,两组患者 SaO2、PaO2、PaCO2水平比较,差异均无统计学意义(P>0.05)。管理后,两组患者SaO2、PaO2水平均高于本组管理前,PaCO2水平低于本组管理前,且观察组患者SaO2、PaO2水平均高于常规组患者,PaCO2水平低于常规组患者,差异均有统计学意义(P<0.05)。(表2)
表2 两组患者管理前后血气指标的比较(±s)
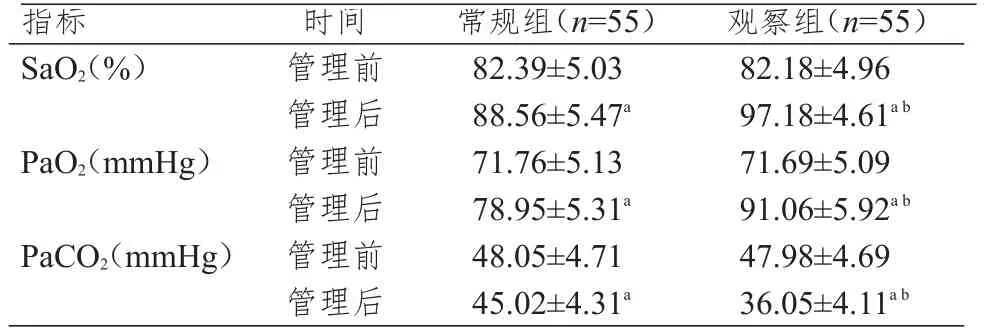
表2 两组患者管理前后血气指标的比较(±s)
注:a与本组管理前比较,P<0.05;b与常规组管理后比较,P<0.05
指标SaO2(%)PaO2(mmHg)PaCO2(mmHg)时间管理前管理后管理前管理后管理前管理后常规组(n=55)82.39±5.03 88.56±5.47a 71.76±5.13 78.95±5.31a 48.05±4.71 45.02±4.31a观察组(n=55)82.18±4.96 97.18±4.61a b 71.69±5.09 91.06±5.92a b 47.98±4.69 36.05±4.11a b
2.3 血清炎性因子水平的比较
管理前,两组患者血清CRP、IL-1β、IL-6、TNF-α水平比较,差异无统计学意义(P>0.05)。管理后,两组患者CRP、IL-1β、IL-6、TNF-α水平均低于本组管理前,且观察组患者CRP、IL-1β、IL-6、TNF-α水平均低于常规组患者,差异均有统计学意义(P<0.05)。(表3)
表3 两组患者管理前后血清炎性因子水平的比较(pg/ml,±s)

表3 两组患者管理前后血清炎性因子水平的比较(pg/ml,±s)
注:a与本组管理前比较,P<0.05;b与常规组管理后比较,P<0.05
指标C R P I L-1 β I L-6 T N F-α管理前管理后管理前管理后管理前管理后管理前管理后5 5.1 9±2.0 8 2 1.2 8±1.8 4 a 8 7.8 2±7.9 1 3 5.9 6±5.1 7 a 8 8.2 5±6.3 1 3 8.6 1±5.1 3 a 1 1 2.8 5±8.3 1 4 2.6 7±5.9 8 a 5 5.3 6±2.1 7 1 0.9 6±1.0 2 a b 8 8.0 3±8.0 2 2 6.3 2±4.8 6 a b 8 8.7 2±6.7 2 2 9.6 5±4.3 7 a b 1 1 3.0 7±8.7 6 3 1.7 8±4.7 4 a b时间常规组(n=5 5)观察组(n=5 5)
2.4 心理状态的比较
管理前,两组患者SAS、SDS评分比较,差异均无统计学意义(P>0.05)。管理后,两组患者SAS、SDS评分均低于本组管理前,且观察组患者SAS、SDS评分均低于常规组患者,差异均有统计学意义(P<0.05)。(表4)
表4 管理前后两组患者SAS、SDS评分的比较(±s)

表4 管理前后两组患者SAS、SDS评分的比较(±s)
注:a与本组管理前比较,P<0.05;b与常规组管理后比较,P<0.05
指标S A S S D S管理前管理后管理前管理后3 2.7 8±2.5 6 2 1.3 7±2.1 8 a 6 1.3 7±4.4 7 5 3.1 5±3.1 7 a 3 3.1 2±2.6 7 1 8.6 2±2.0 1 a b 6 2.0 1±4.2 5 4 2.1 1±2.8 2 a b时间常规组(n=5 5)观察组(n=5 5)
2.5 一般临床指标的比较
观察组患者气喘消失时间、哮鸣音消失时间、咳嗽消失时间、入ICU时间、住院时间均明显短于常规组患者,差异均有统计学意义(t=10.381、8.190、24.143、19.615、12.226,P<0.01)。(表5)
表5 两组患者一般临床指标的比较(d,±s)
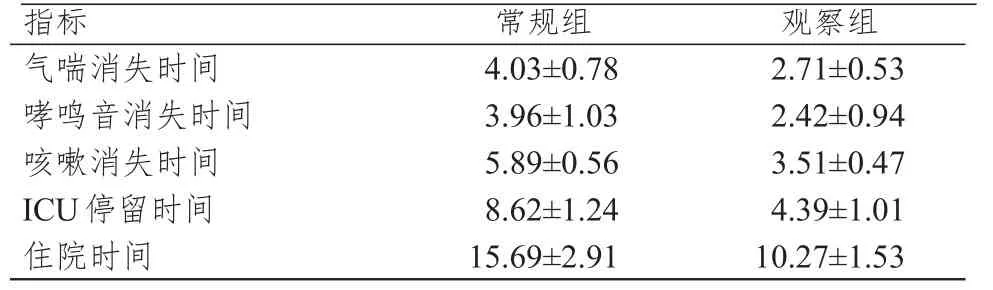
表5 两组患者一般临床指标的比较(d,±s)
指标气喘消失时间哮鸣音消失时间咳嗽消失时间ICU停留时间住院时间常规组4.03±0.78 3.96±1.03 5.89±0.56 8.62±1.24 15.69±2.91观察组2.71±0.53 2.42±0.94 3.51±0.47 4.39±1.01 10.27±1.53
3 讨论
NSCLC是临床常见的恶性肿瘤,病死较高[11-12],其致病机制较为复杂,多认为与患者的免疫功能下降、长期炎性浸润后恶变、遗传及环境等因素相关[13-14]。NSCLC患者导致的免疫功能低下,加之手术治疗、放化疗可进一步影响使患者免疫能力,导致治疗后并发肺部感染[15-16]。并发肺部感染时可导致促进NSCLC的病情进展,甚至诱发呼吸功能衰竭,不仅严重影响患者的预后水平,还极大地增加了临床病死风险[17-18]。因此,对NSCLC合并肺部感染患者给予呼吸道管理能够有效改善患者呼吸功能,对缓解临床症状、提高预后均具有重要的积极作用。本研究总结以往临床工作经验,制订了危重症专项管理方案以全面提高NSCLC合并严重肺部感染患者的临床疗效。
危重症专项管理对改善NSCLC合并严重肺部感染患者具有重要意义。专项小组通过全面培训ICU护理人员的护理技能、认知水平等,提高了护理人员的工作水平,使ICU护理人员对于NSCLC合并肺部感染的发生机制、生理病理特征、机械通气的管理方法、口腔管理方法、吸痰排痰操作技术等均有了更为深刻的认识。加强对患者临床症状、用药反应等的检测可有效提升临床治疗效率,为全面提高临床疗效奠定了重要基础。
NSCLC合并严重肺部感染患者在NSCLC及治疗的作用下,可导致肺功能有一定程度的下降,呼吸功能与咳嗽排痰的能力均有所降低,自主排痰的难度较高,致使痰液滞留于呼吸道内从而诱发窒息,和(或)呼吸道反复炎性浸润。专项小组于常规吸痰操作后加强了对患者提高呼吸功能的宣教,通过呼吸训练等辅助训练与常规治疗协同,可明显改善患者呼吸系统功能,更好的促进患者康复。呼吸道管理有效降低了患者肺部感染发生风险。个性化管理提高了管理的针对性,可有效提高临床管理效率。专业的心理干预能够有效改善患者心理状态,缓解患者的心理压力,促使患者与家属积极配合治疗,并提高治疗依从性。临终关怀能够减轻患者生理与心理上的痛苦,从容走完人生旅程。
本研究结果显示,观察组患者临床疗效优于常规组,提示危重症专项管理能够辅助提高NSCLC合并严重肺部感染患者的临床疗效。观察组患者SaO2、PaO2、PaCO2水平均优于常规组,表明危重症专项管理能够有效改善NSCLC合并严重肺部感染患者的通气水平,这对帮助患者获得理想预后具有重要意义。管理后,两组患者血清IL-1β、IL-6、CRP、TNF-α水平均有所改善,本研究中纳入的患者接受了手术治疗、放化疗等,治疗后患者的血清炎性因子可出现一过性升高,随后会有所下降,但观察组患者的血清炎性因子水平均低于常规组患者,表明危重症专项管理能够进一步降低患者的炎性应激反应,为抑制患者肺炎症发挥改善作用。观察组患者由于接受了专业的心理干预,管理后的心理状态优于常规组患者,且观察组患者的气喘消失时间、哮鸣音消失时间、咳嗽消失时间、ICU停留时间、住院时间均明显短于常规组患者,表明危重症专项管理具有加快NSCLC患者严重肺部感染康复进程的作用。
综上所述,危重症专项管理可明显改善NSCLC合并严重肺部感染患者的生理、心理症状,并可辅助提高肺部感染的临床疗效,促进患者康复。

