瞬感血糖仪与胰岛素泵对新诊断2型糖尿病患者血管功能、胰岛β细胞分泌功能的影响
李会娟,田 田
(昆山市第二人民医院内分泌科,昆山 215300)
2型糖尿病是以高血糖为典型特征的胰岛素分泌紊乱代谢疾病,好发于35~40岁之后,是因暴饮暴食、缺乏锻炼、遗传、炎症或病毒、细菌破坏了胰岛素β细胞等引起[1]。2型糖尿病早期以疲乏倦怠、肥胖多见,长期发展可致心、眼、肝、肾、四肢等各个组织系统发生慢性损害[2]。其中,以本病引起的血管功能障碍最为常见,即心肌梗塞、高血压、冠心病等,虽能通过长期口服降糖类药、合理饮食、注射胰岛素、自我监测血糖等综合方式有效控制,但由于2型糖尿病患者体内胰岛素分泌功能并未完全丧失,有甚者体内胰岛素还可产生过多,因而部分患者的胰岛素治疗效果较差,反而升高了心血管疾病发生风险[3-4]。因此在2型糖尿病管理、临床治疗和出院后长期控糖中,必要的监测、正确运用胰岛素至关重要。鉴于相关文献对胰岛素泵和血糖仪联合控糖均有较高评价,因此,我院选择87例患者进行了相关研究,现将结果陈述如下。
1 资料与方法
1.1 研究对象研究对象均选取于2017年3月~2018年2月本院87例新诊断2型糖尿病患者,44例进行胰岛素皮下注射的设为对照组,43例采取瞬感血糖仪与胰岛素泵联合治疗的设为观察组。观察组男26例,女17例;年龄33~70岁,平均年龄(54.2±9.8)岁;糖尿病程0.5~13年,平均病程(6.2±1.5)年。对照组男28例,女16例;年龄31~68岁,平均年龄(50.9±9.4)岁;糖尿病程0.7~12年,平均病程(5.8±1.3)年。研究对象一般资料无显著差异(P>0.05),可分组对比。(1)纳入标准:(1)入组标准:年龄30~70岁,均自愿签署《知情同意书》;经血糖、血压、肝肾功能、心血管等检查,符合《中国糖尿病防治指南》[5]中2型糖尿病诊断标准;均无意识障碍或精神疾病,可正常交流沟通;轻、中度2型糖尿病经饮食和口服降血糖药治疗无效者;近期未服用影响肾脏功能及尿蛋白的药物。(2)排除标准:存在严重肝肾功能损害、甲状腺髓样癌、充血心力衰竭、高钙血症、氨基酸代谢紊乱等疾病;妊娠期、哺乳期患者;心机缺血期或严重心律失常未纠正;胰岛素过敏者。
1.2 方法所有患者入院后均进行血糖、血压、心电图等相关检查;同时禁忌烟酒,给予低蛋白优质饮食,显著钠盐、糖分摄入,并用蜂胶代替糖,适度运动;遵医嘱对症用药、积极控制原发疾病、监测各项生化指标和生命体征变化、护理及指导注意事项。(1)对照组:餐前15~30min注射皮下注射胰岛素(江苏万邦生化医药股份有限公司,批准文号H32020614,10mL:400单位),一日三次,无急性并发症者每日注射15~20单位,必要时睡前可加注一次小剂量胰岛素;肥胖、严重感染或外伤、肢端肥大症、对胰岛素敏感性较差等患者,可将胰岛素日注射量增加至25单位,并根据病情变化、血糖监测结果进行调整。(2)观察组:控制饮食、常规锻炼、胰岛素等基础治疗2周后,进行胰岛素泵(迈世通精智版)强化治疗,并使用济南泉信医疗器械有限公司生产的瞬感血糖仪监测患者的空腹血糖、餐后1h血糖、餐后2h血糖。
1.3 评价指标(1)生化指标:①血糖控制标准为:空腹血糖≤5.1mmol/L,餐后1h血糖≤10.0mmol/L,餐后2h血糖≤8.5mmo1/L。②甘油三酯(TG):正常水平0.34~1.69mmol/L。TG升高:轻度1.69~2.25mmol/L;重度2.26~5.63mmol/L;极重度≥5.64mmol/L。TG>2.26mmol/L,提示进入心血管事件发生的高危状态。③总胆固醇(TC):正常值为3.5~6.1mmol/L,超过6.1mmol/L时可诱发高胆固醇血症、脑血栓、眼底神经病变等。(2)血管内皮功能:①心电图运动试验(electrocardiogram exercise test,EET):阳性 :运动中或运动后QRS波群之后至少出现60~80ms ST段水平或下斜压低≥0.1mV;运动中出现典型心绞痛;运动中或运动后,ST段弓背向上 抬高≥0.1mV;运动中血压下降≥10mmHg或伴休克等全身反应。②血管内皮舒张功能(flow-mediated dilation,FMD):使用UNEX 内皮功能专业检测装置,对血管进行准确测量,用 H 型传感器探头锁定血管运动轨迹,配合心电传感器采集数据,实时记录每一心动周期的血管内径变化,扩张率越大,血管越富有弹性,血管越健康。(3)胰岛β细胞分泌功能:治疗前后均进行OGTT试验,并在OGTT试验的0、30min,使用C肽释放试验检测C肽水平,检测前停止治疗12h。计算:OGTT试验后30min胰岛素分泌增加量与血糖增量比值,即ΔC30ΔG30=(G30-C0)/(G30-G0);β细胞功能Homa-β=(20×空腹C肽)/(FPG-3.5);胰岛素抵抗指数Homa-IR=(FPG×空腹C肽)/22.5。
1.4 统计学处理统计学方法用EpiData3.1软件校正所有数据,采用SPSS 20.0统计学软件处理;“n(%)”形式录入计数资料,以χ2检验,等级资料用秩和检验;“mean±SD”形式录入符合正态分布的计量资料,结果用t检验;检验水准:P<0.05或P<0.01示数据比较结果差异有统计学意义。
2 结果
2.1 生化指标对照组空腹血糖、餐后1h血糖、餐后2h血糖显著高于观察组,差异均有统计学意义(P<0.01);两组TG、TC比较,差异无统计学意义(P>0.05),见表1。
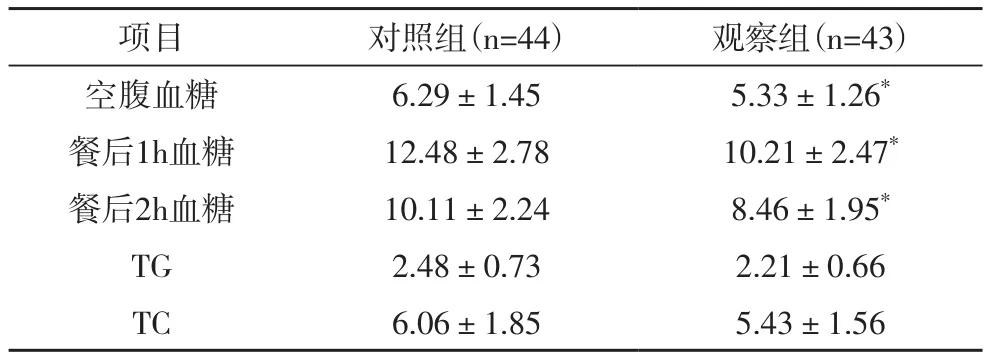
表1 两组生化指标对比(mmol/L)
2.2 血管内皮功能对照组EET阳性率显著高于观察组,FMD显著低于观察组,差异均统计学意义(P<0.05),见表2。
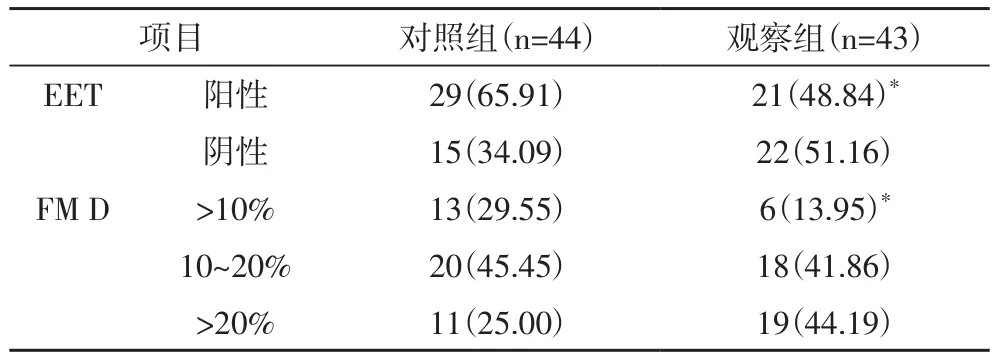
表2 两组血管内皮功能比较[例(n%)]
2.3 胰岛β细胞分泌功能观察组ΔC30ΔG30、Homa-β显著高于对照组,对照组Homa-IR显著高于观察组,差异均统计学意义(P<0.05),见表3。

表3 两组胰岛β细胞分泌功能比较
3 讨论
胰岛β细胞功能缺陷是2型糖尿病发生的主要因素,在本病早期以β细胞功能改变为主的分泌不足时,肝糖输出量会随之增加,使脂肪分解作用增强,致血糖和血浆游离脂肪酸水平升高,进一步损害胰岛素β细胞功能,最终引起肥胖、心血管并发症等[6-7]。糖尿病作为血管病变的危险因素之一,可通过促进脂质的不断沉积,引起原本光滑的动脉内膜上形成斑块[8]。随着时间的推移,动脉壁上的斑块逐渐使得动脉管腔变窄,使血流受阻、血管发生脆性改变,当斑块脱落,就会形成血栓,进而影响整个血液循环,诱发心肌梗死、心绞痛、微血管破裂等,甚至猝死[9]。因此,及早发现血管功能性病变,尤其是严密监测糖尿病患者血管内皮功能变化和胰岛β细胞分泌功能,对控制血糖、预防心血管事件至关重要。新诊断2型糖尿病的降糖治疗可直接影响血管内皮功能,口服降糖药疗效不佳时,医师一般会采取人胰岛素体外注射,以全面控制血糖及相关代谢成分的沉积[10]。但这种治疗方式常会受到患者体内胰岛素或外用胰岛素使用剂量的影响而出现低血糖、头痛、心跳加速、焦虑、震颤、运动障碍等;同时,对于需要长期依靠胰岛素控制血糖的患者而言,其血液中抗胰岛素物质会不断随着胰岛素用量的增加而增加,从而促使机体产生耐受性,特别是合并感染、创伤、情绪激动时,还可出现急性耐受,引发严重并发症[11-12]。
本研究结果显示,观察组空腹血糖、餐后1h血糖、餐后2h血糖均显著低于对照组,由此可见使用瞬感血糖仪与胰岛素泵联合治疗,能够显著控制血糖升高,从而预防和减少心脑血管疾病的发生。但两组TG、TC比较并无明显差异,这分析与血管病变的检测手段有关,除了血液生化检查,临床还需综合超声成像、CT等多种系统评估,以明确糖尿病患者血管病变的的程度、位置、类型,方便及时干预。血管内皮功能是临床评价心血管事件的重要指标,但传统的检测方式操作复杂、受人为因素影响大且检查时间长,在一定程度限制了患者血管功能评估的准确性[13]。因此,在新诊断2型糖尿病及其并发症的临床诊断中,还需进一步提高血管内皮功能检查的精准度,并结合血糖监测结果进行规范治疗。对照组EET阳性率显著高于观察组,这说明瞬感血糖仪与胰岛素泵能够显著改善患者的冠状动脉血流情况,减轻心脏负荷,从而降低心肌缺血的发生几率[14]。血管内径扩张率反映了受检血管的弹性,当血管内皮功能低下时,扩张功能随之变差,可预警心血管疾病的潜在风险,从而为2型糖尿病的临床疗效提供重要依据[15]。观察组血管内径扩张率显著高于对照组,可见胰岛素泵能使给入的胰岛素更加符合机体的生理状态,使血糖控制更加稳定、科学。此外,胰岛素泵夜晚仅输出微量胰岛素,成功避免了中效或长效胰岛素的长期、大量使用[16]。这就减少了夜间低血糖的发生率,并且能够使空腹血糖和餐后血糖愈发趋于正常化,从根本上减少了胰岛素在体内的重叠作用,延缓了多种并发症的发生进展,为提高患者的信心、减少其经济负担提供了重要保障。

