三种PPI对心脑血管疾病服用阿司匹林患者的疗效观察
刘春仙 李旭星
随着我国人口老龄化趋势日益加剧、饮食结构改变、缺乏锻炼的生活方式,我国心脑血管疾病率逐年攀升,常发生于中老年人群,具有发病率高、病程长、预后差、致残率高的特点,严重威胁中老年人群的健康[1,2]。阿司匹林是防治心脑血管疾病的一线用药,可抑制血小板的释放反应,具有显著的抗血栓形成的作用[3]。但由于阿司匹林属于非甾体类抗炎药物(nonsteroidal antiinflammatory drugs,NSAIDs),抑制消化道黏膜上前列腺素的合成从而造成黏膜损伤,长期服用增加上消化道出血的风险[4,5]。有文献表明联合使用质子泵抑制剂 (proton pump inhibitor,PPI)可以有效减轻NSAIDs所致的消化道损伤[6]。本研究对比雷贝拉唑、艾普拉唑、泮托拉唑三种PPI类药物对慢性心脑血管疾病需长期服用阿司匹林的患者的影响,以期寻求该类患者最优的PPI类药物治疗方案。
1 资料与方法
1.1 一般资料 选取2018年1月~2020年1月江门市江海区人民医院收治的90例因慢性心脑血管疾病需长期服用阿司匹林的患者,随机分为A组、B组、C组,各 30例。A 组男 16例,女 14例 ;年龄 50~72岁,平均年龄 (50.3±12.4)岁。B组男17例,女13例;年龄 51~75岁,平均年龄 (51.3±13.2)岁。C 组男 15例,女 15例 ;年龄 49~75岁,平均年龄 (50.7±12.1)。三组患者性别、年龄等一般资料比较差异无统计学意义(P>0.05),具有可比性。本研究经医院伦理委员会评审通过,患者签署知情同意书。纳入标准:①诊断为慢性心脑血管疾病的患者,包括但不限于以下几种疾病:心脏瓣膜替换术后(术后抗凝治疗)、慢性心力衰竭(心功能>Ⅲ级)、心肌梗死、心绞痛、高血压、动脉粥样硬化症、冠心病、帕金森病、脑梗死、癫痫、脑溢血等;②因慢性心脑血管疾病服用阿司匹林>6个月者;③镜下存在胃出血情况。排除标准:①慢性疾病急性发作期;②合并严重肝肾功能不全或处于严重的心脑血管疾病阶段;③合并食道胃底静脉曲张破裂、胃癌、急性胃黏膜损伤出血等可能引起胃出血的疾病或既往消化道溃疡病史者;④近6个月服用激素或免疫抑制剂者,对本研究所涉及药物过敏者或禁忌者;⑤无法或不愿意配合本研究者。
1.2 方法 根据病情需要调整服用相应的药物,并进行常规的慢性心脑血管疾病的健康宣教,科学指导饮食、生活习惯、锻炼方式等。三组患者均予口服阿司匹林 100 mg/次,q.d.。A 组予口服雷贝拉唑钠肠溶胶囊(珠海润都制药股份有限公司,国药准字H20110076,规格 :20 mg/粒 )10 mg/次,q.d.。B 组予口服艾普拉唑肠溶片(丽珠集团丽珠制药厂,国药准字H20070256,规格 :5 mg/粒 )5 mg/次,q.d.。C 组予口服泮托拉唑钠肠溶胶囊[华润双鹤药业股份有限公司,国药准字 H20093368,规格 :40 mg/粒 (按 C16H15F2N3O4S 计 )]40 mg/次,q.d.。所有患者均治疗 8 周。
1.3 观察指标及判定标准 ①对比三组治疗前后胃功能指标(PGⅠ、PGⅡ、PGR、G-17);②对比三组胃出血疗效。比较三组治疗前后胃镜下胃出血情况,疗效判定标准:无效:胃部溃疡面积缩小部分<40%,胃黏膜存在活动性出血点及炎症,临床症状无明显改善;有效:40%≤胃部溃疡面积缩小部分<80%,临床症状有所减轻;显效:胃部溃疡面积缩小部分≥80%,胃黏膜未见明显出血点、无炎症,临床症状明显改善;治愈:胃部溃疡完全消失,无出血点,黏膜无炎症。总有效率=显效率+治愈率。
1.4 统计学方法 采用SPSS22.0统计学软件处理数据。计量资料以均数±标准差(±s)表示,采用t检验;计数资料以率(%)表示,采用χ2检验。P<0.05表示差异有统计学意义。
2 结果
2.1 三组治疗前后胃功能指标对比 治疗前,三组PGⅠ、PGⅡ、PGR、G-17指标对比差异无统计学意义(P>0.05);治疗后,三组PGⅠ、PGⅡ、PGR均低于治疗前,且A组低于B组及C组,B组低于C组,差异有统计学意义(P<0.05)。治疗后,A组、B组、C组G-17分别为 (7.98±1.39)、(8.04±1.32)、(8.06±1.38)pmol/L,均高于治疗前的(1.70±2.11)、(2.02±1.97)、(2.17±1.56)pmol/L,差异有统计学意义 (P<0.05)。见表 1。
2.2 三组胃出血疗效对比 A组无效1例,有效9例,显效11例,治愈9例;B组无效2例,有效11例,显效 10例,治愈 7例 ;C 组无效 1例,有效 2例,显效13例,治愈14例。C组胃出血治疗总有效率90.00%高于A组和B组的66.67%、56.67%,差异有统计学意
义 (P<0.05)。见表 2。
表1 三组治疗前后胃功能指标对比(±s)
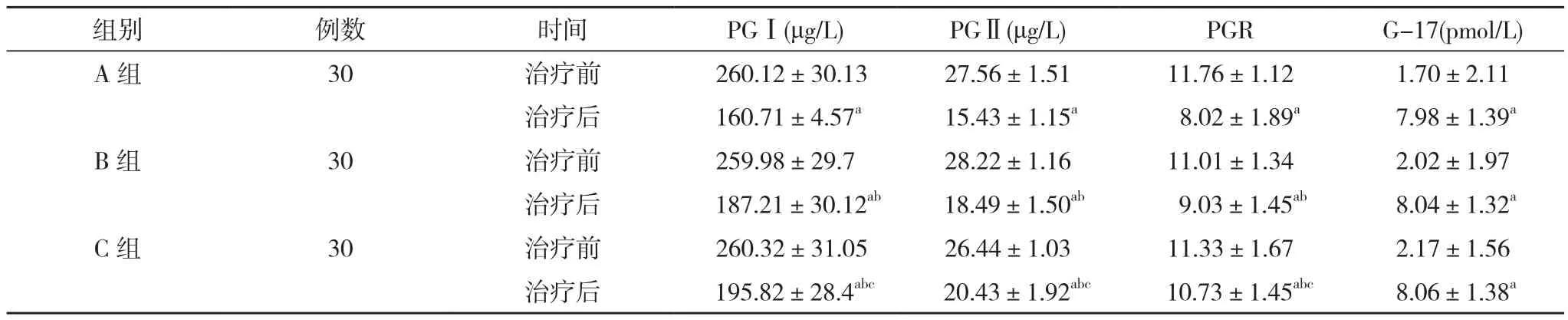
表1 三组治疗前后胃功能指标对比(±s)
注:与本组治疗前对比,aP<0.05;与A组同期对比,bP<0.05;与B组同期对比,cP<0.05
组别 例数 时间 PGⅠ(μg/L) PGⅡ(μg/L) PGR G-17(pmol/L)A组 30 治疗前 260.12±30.13 27.56±1.51 11.76±1.12 1.70±2.11治疗后 160.71±4.57a 15.43±1.15a 8.02±1.89a 7.98±1.39a B组 30 治疗前 259.98±29.7 28.22±1.16 11.01±1.34 2.02±1.97治疗后 187.21±30.12ab 18.49±1.50ab 9.03±1.45ab 8.04±1.32a C组 30 治疗前 260.32±31.05 26.44±1.03 11.33±1.67 2.17±1.56治疗后 195.82±28.4abc 20.43±1.92abc 10.73±1.45abc 8.06±1.38a
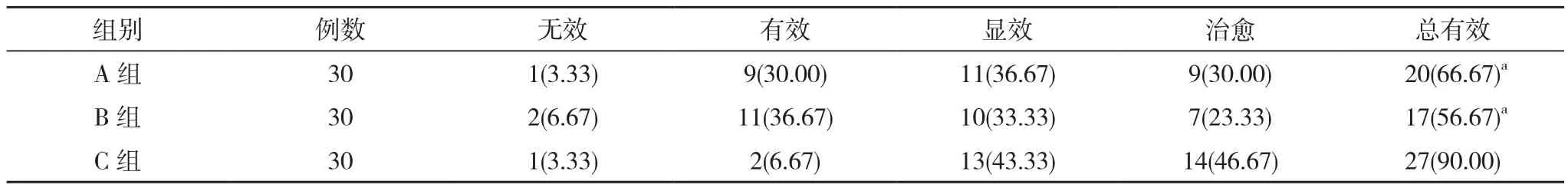
表2 三组胃出血疗效对比[n(%)]
3 讨论
阿司匹林抗血栓形成的作用显著,其作为心脑血管疾病二级预防的一线用药应用非常广泛[7]。尽管有循证医学证明其可有效降低心脑血管不良事件的发生率,然而其引起的消化道出血事件亦不容忽视。慢性心脑血管疾病的患者需长期使用阿司匹林,而长期服用非甾体类抗炎药物易损伤胃黏膜,诱发消化性溃疡,严重者可引起上消化道出血的临床急症[8]。PPI类药物可抑制胃酸分泌,改善胃肠环境[9]。近年来有循证医学表明阿司匹林联合PPI可有效降低药物所致的消化道损伤,显著提高药物使用安全性[10]。
本研究对比雷贝拉唑、泮托拉唑、艾普拉唑三类药物对于慢性心脑血管疾病需长期服用阿司匹林的胃功能指标的影响,并在胃镜下观察三类药物对胃出血的疗效,以探索此类患者的最佳PPI使用方案。结果发现,治疗后,三组PGⅠ、PGⅡ、PGR均低于治疗前,且A组低于B组及C组,B组低于C组,差异有统计学意义(P<0.05)。阿司匹林分别联合雷贝拉唑、艾普拉唑、泮托拉唑这三种PPI类药物均可有效降低血清中胃蛋白酶原(PG)的浓度,其中雷贝拉唑作用最为显著,艾普拉唑次之,泮托拉唑稍差。PG无活性,分泌进入胃腔后在强酸环境下被激活成可分解力极强的胃蛋白酶,由于免疫原性与生化性质有差异,分为PGⅠ与PGⅡ两类亚群,前者主要由胃底腺的主细胞和黏液颈细胞分泌,后者由胃底腺的主细胞和黏液颈细胞、幽门腺和贲门腺的黏液颈细胞、十二指肠Brunne腺分泌。由于二者是由胃体分泌的特异性生物学物质,临床上常用于评估不同部位胃黏膜的形态与功能。
胃黏膜的两道屏障对维持胃正常功能至关重要,胃黏膜屏障可防止胃腔内的氢离子(H+)向黏膜上皮内扩散损伤胃黏膜组织,而胃黏液碳酸氢根离子(HCO3-)屏障则是覆盖在胃黏膜表面的保护层,可有效防止粗糙食物对胃黏膜的物理损伤,并使得胃黏膜免受胃腔内盐酸的侵袭与胃蛋白酶的分解。而长期服用呈弱酸性的非甾体类抗炎药——阿司匹林时,此类患者胃腔内pH值低于正常范围,HCO3-胃黏膜的生理屏障功能被削弱,胃腔内盐酸侵袭胃黏膜,同时PG在强酸环境下迅速活化为胃蛋白酶,负反馈作用使得PG升高,胃蛋白酶分解活动亢进,攻击自身消化道黏膜,继发消化道溃疡、胃黏膜糜烂,又因为阿司匹林对血小板聚集的抑制作用可造成胃黏膜出血倾向,严重者可导致上消化道出血。本研究所纳入的患者均长期服用阿司匹林,PG水平均异常升高,证实了上述观点。PPI类药物制酸作用强,能有力地抑制胃酸分泌,使此类患者胃腔内异常偏低的pH值升高,抑制PG,有效调节胃蛋白酶水平,恢复胃黏膜防御屏障,防止溃疡进展。本研究中所选用的雷贝拉唑、艾普拉唑、泮托拉唑均属于PPI类药物,可附着于胃壁细胞,阻止H+由细胞内向细胞外转运,调节胃腔内pH值,促进胃黏膜防御功能的恢复,因此本研究所有患者经过8周联合服用PPI类药物后检测体内的PG水平较前均有所下降,其中服用雷贝拉唑患者的PG水平下降最显著,可能与其生物利用度高,制酸作用最强相关。G-17由十二指肠G细胞、胃窦分泌而成,可促进胃黏膜上皮细胞增殖、分化,使胃黏膜得以修复。PPI抑制胃酸分泌,负反馈作用使胃窦分泌大量的胃泌素,使胃黏膜的血流量随之升高,更有利于消化道溃疡面的愈合。本研究中三组患者G-17水平经PPI类药物治疗后均有所升高,提示PPI可加速消化道溃疡创面的修复[11]。本研究在胃镜下观察三组患者治疗前后胃出血情况,根据结果发现,联合泮托拉唑可显著改善胃出血情况,雷贝拉唑次之,艾普拉唑稍差。
综上所述,因慢性心脑血管疾病长期服用阿司匹林的患者联合使用PPI类药物可有效预防胃黏膜损伤,促进消化道溃疡修复,并显著改善胃出血的预后,其中雷贝拉唑更能防止消化道溃疡进展,泮托拉唑治疗胃出血疗效最为显著,临床上应根据患者实际病情个性化地选择PPI类药物。

