腹腔镜与开腹手术治疗直肠癌的临床效果对比
石一峰 邱俊然 范飞捷 黄守科 万德炎
直肠癌属于临床常见的一种消化道系统肿瘤,发病率逐年增长,临床以肛门坠胀、便血、里急后重等为主要表现,若不及时治疗,会出现癌细胞远处转移,诱发多器官功能紊乱、衰竭,严重威胁患者的生命安全[1]。外科手术是目前临床治疗直肠癌的首选方式,传统开腹手术创伤大,患者术后恢复慢,并发症风险高,并不利于预后[2]。随着微创手术的不断发展和腹腔镜技术的进步,腹腔镜手术逐渐在直肠癌治疗中广泛应用,且大量研究显示该手术有较好疗效,可改善患者预后[3]。本文研究直肠癌患者应用腹腔镜和开腹手术比较两种手术的疗效。具体报告如下。
1 资料与方法
1.1 一般资料 选取2016年1月~2019年12月本院收治的62例直肠癌患者,按手术方式的不同分为常规组和研究组,每组31例。常规组男15例,女16例;年龄 31~78 岁,平均年龄 (48.74±11.04)岁 ;其中,Ⅱ期有13例,Ⅲ期有18例。研究组男16例,女15例;年龄 30~78 岁,平均年龄 (48.14±11.12)岁 ;其中,Ⅱ期有14例,Ⅲ期有17例。两组一般资料比较,差异均无统计学意义(P>0.05),具有可比性。纳入标准:①经直肠指检、直肠镜检等确诊为直肠癌者;②了解本次研究,已签署知情同意书者;③已接受规范化疗者;④病理分期为Ⅱ、Ⅲ期者。排除标准:①癌细胞已向远处转移者;②有复发史者;③心、肺功能严重不全者。
1.2 方法 常规组患者予以开腹手术治疗。患者保持仰卧位,行全身麻醉(全麻),在其腹部的正中间行切口,逐渐切开进腹,分离乙状结肠系膜,解剖离断肠系膜下血管,清扫淋巴结,游离降结肠,必要时游离结肠脾曲,向下分离直肠后、前间隙及直肠侧韧带,分离至肿瘤远侧5 cm,或者行直肠全系膜切除(中低位直肠癌),肿瘤近侧10 cm离断肠管,行结肠直肠吻合;当肿瘤距肛缘<5 cm时行经腹会阴直肠癌根治术(Miles),盆腔放置引流管引流,缝合伤口即可。
研究组患者予以腹腔镜手术治疗。患者保持头低脚高的膀胱截石位,行全麻,在其脐环上缘行切口置入 10 mm 戳卡,建立二氧化碳气腹,气腹压为 12~15 mm Hg(1 mm Hg=0.133 kPa),再置入腹腔镜,分别于双侧腹直肌外侧缘脐水平、左侧髂前上棘水平切开置入5 mm戳卡,右侧髂前上棘腹直肌外侧缘切开置入12 mm戳卡。在腹腔镜的观察下分离乙状结肠系膜,解剖离断肠系膜下血管,清扫淋巴结,游离降结肠,必要时游离结肠脾曲,向下分离直肠后、前间隙及直肠侧韧带,分离至肿瘤远侧5 cm,或者行直肠全系膜切除(中低位直肠癌时),于左下腹反麦氏切口切开5 cm,拉出肿瘤肠段,肿瘤近侧 10 cm 离断肠管,置入底钉座,逐层缝合关闭切口,腹腔镜下行结肠直肠吻合;当肿瘤距肛缘<5 cm,腹腔镜分离至肛提肌平面时,于肿瘤近侧10 cm处离断肠管,从会阴部切开肛门周围,向上分离至切开肛提肌,拉出直肠及肿瘤,缝合关闭会阴切口。冲洗腹腔,待无血液渗出便放入引流管,缝合伤口即可。
1.3 观察指标 比较两组患者手术和恢复情况、远处转移率以及并发症(肠梗阻、肺部感染、切口感染、吻合口瘘)发生率。远处转移是指术后3个月内患者出现肿瘤局部复发或远处转移的征象。
1.4 统计学方法 采用SPSS20.0统计学软件处理数据。计量资料以均数±标准差(±s)表示,采用t检验;计数资料以率(%)表示,采用χ2检验。P<0.05表示差异有统计学意义。
2 结果
2.1 两组手术和恢复情况比较 研究组的手术时间、首次排气时间、住院时间均短于常规组,术中出血量少于常规组,差异具有统计学意义(P<0.05)。见表1。
2.2 两组远处转移率、并发症发生率比较 研究组远处转移率、并发症发生率均低于常规组,差异具有统计学意义(P<0.05)。见表2。
表1 两组手术和恢复情况比较(±s)

表1 两组手术和恢复情况比较(±s)
注:与常规组比较,aP<0.05
组别 例数 手术时间(min) 术中出血量(ml) 首次排气时间(d) 住院时间(d)常规组 31 140.54±12.69 124.87±10.89 2.54±0.63 12.87±2.41研究组 31 116.87±10.54a 91.29±10.17a 1.25±0.38a 9.14±1.85a t 7.989 12.548 9.695 6.836 P 0.000 0.000 0.000 0.000
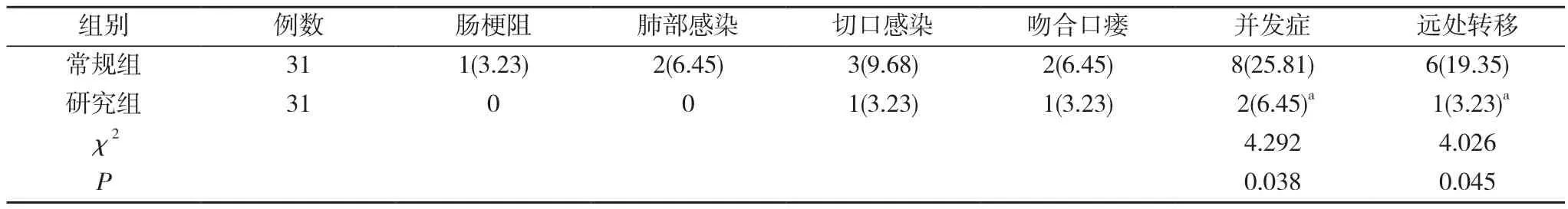
表2 两组远处转移率、并发症发生率比较 [n(%)]
3 讨论
直肠癌是肿瘤科常见的一种恶性肿瘤,发生于齿状线至直肠乙状结肠的交界处之间[4]。外科手术是治疗直肠癌的主要方式之一,但因为肿瘤病灶位置低,生理解剖结构复杂,所以该手术的难度比较大,容易引发各类并发症、脏腑功能紊乱等,影响预后[5]。因此,找寻更为合适的手术方法对患者的治疗、预后有积极意义。随着医疗科技的不断进步,吻合器、超声刀、腹腔镜等逐渐被临床广泛应用,腹腔镜手术越来越受到医者、直肠癌患者的青睐[6]。
本结果显示,研究组的手术时间、首次排气时间、住院时间均短于常规组,术中出血量少于常规组,差异具有统计学意义(P<0.05)。表明腹腔镜手术的手术时间短,术中出血量少,对直肠癌患者的胃肠道损伤较少,有利于缩短其治疗周期。开腹手术本身创口大,术中输血量无法控制,且对胃肠道、肛门等伤害严重,进而减弱肠道功能,导致中性粒细胞和巨噬细胞被大量激活,炎性物质异常释放,进一步加重胃肠道炎性反应,延长患者排气、进食、住院的时间。腹腔镜手术不需要牵拉腹腔,而且在超声刀等工具的辅助下能快速清除淋巴和止血,缩短手术时间,减少术中出血量,进而减短患者胃肠道恢复时间和治疗周期,减轻术后各类应激反应,帮助患者快速恢复。本结果还显示,研究组远处转移率、并发症发生率均低于常规组,差异具有统计学意义(P<0.05)。表明腹腔镜手术清除淋巴效果理想,术后癌细胞转移现象较少,且术后并发症风险更低。与盛志军[7]研究结果一致。以往临床认为,直肠并无系膜,只有乙状结肠和小肠存在系膜,但随着临床研究的不断进步,大量研究结果发现,直肠系膜便是直肠中的筒状结构,而直肠系膜存在病灶残留则是导致患者术后复发、转移的关键因素[8]。通常直肠癌的扩散是不会超出直肠和系膜的构成,若能直接切除存在肿瘤的直肠系膜和脏层筋膜,便可以减少术后癌细胞远处转移的风险。开腹手术只能在直视下进行手术,但由于直肠结构较为复杂,在清除淋巴结时容易遗漏隐藏较深部位的淋巴结,存在残留现象;加上开腹手术的伤口大,会损伤皮肤、血管、神经等,术后脏腑、软组织在空气中暴露时间过长,对患者的胃肠道、免疫系统伤害更大,患者术后出现肠梗阻、切口感染、肺部感染、吻合口瘘等并发症风险极大,预后较差[9]。腹腔镜手术能通过腹腔镜获得良好的手术视野,非常有利于医生的操作、观察,即使是较为隐匿的部位也可以探查到,淋巴清除效果彻底,从而减少转移风险。加上该手术的切口小,能减轻对血管、神经的伤害,保护患者的胃肠道、肛门功能,患者术后恢复较好。同时,在腹腔镜的直视下不需要牵拉患者的重要器官以及软组织,能精准找到血管枝干,做好止血工作,完成吻合,缩短其他组织在空气中暴露时间,对患者的机体免疫系统伤害较轻,减少术后出现吻合口瘘、感染等并发症,有助于患者身体康复,提升治疗效果。
综上所述,应用腹腔镜手术治疗直肠癌,手术时间短、术中出血少,恢复快,减少并发症的发生,降低肿瘤局部复发及远处转移的征象的发生率,安全可靠,值得临床推广应用。

