维迪欧视频喉镜和GlideScope视频喉镜在双腔支气管插管中的应用比较
Naveen Kumar Yadav, 刘美云, 周焕平, 冯 迪, 魏 娟, 宋 炯, 吕 欣, 顾 洋
(同济大学附属上海市肺科医院麻醉科,上海 200433)
随着高分辨薄层CT体检的普及,在常规的体检中发现越来越多的肺部磨玻璃结节(ground-glass opacities, GGOs)[1],致使肺部手术量的激增。肺部手术常规需要单肺通气及肺隔离技术的保障,双腔支气管导管(double-lumen endobronchial tube, DLT)插管是最常用、最有效的手段[2],然而DLT的管径较长、管体较粗,插管及定位的难度远高于单腔气管导管,常用的Macintosh喉镜辅助下的DLT插管往往难以迅速准确的完成。现在常采用GlideScope视频喉镜辅助下行DLT插管,GlideScope喉镜是基于西方人的体型设计,在临床上已有广泛的应用,而维迪欧视频喉镜是新型的基于亚洲人的体型设计,其临床应用价值值得探索。本研究旨在探讨维迪欧视频喉镜在DLT插管中的实用性和安全性。
1 资料与方法
1.1 一般资料
本研究经同济大学附属上海市肺科医院伦理委员会批准,为前瞻性随机对照试验,纳入2018年4月—2019年3月在同济大学附属上海市肺科医院行肺叶切除术需行左侧双腔支气管插管的患者400例。根据随机数表,将患者随机纳入A组: GlideScope视频喉镜(美国Verathon公司)插管组;B组: 维迪欧视频喉镜(上海景仁医疗科技有限公司)插管组。
1.2 麻醉诱导
患者入室后,监测无创血压,心电图,指脉搏氧饱和度,行外周静脉及颈内静脉置管,适度镇静后行桡动脉置管测压。麻醉诱导给药: 咪达唑仑0.03~0.08mg/kg,丙泊酚1~2mg/kg,舒芬太尼0.2~0.4μg/kg,顺式阿曲库铵0.15mg/kg。
1.3 左双腔支气管插管及麻醉维持
患者依据所纳入组别,选择相应喉镜经口插管,由同一名麻醉医师实施插管及定位。连续插管次数3次或以上,或一次插管时间超过90s定义为插管失败。机械通气参数的调节基于肺保护肺通气策略[3],潮气量=标准体重×(6~8)mL/kg,呼吸频率 14~16次/min,呼气末正压为3~8cm H2O(1cm H2O=0.098kPa)。麻醉维持采用瑞芬太尼靶控输注,维持血浆浓度0~4ng/mL,丙泊酚靶控输注,维持血浆浓度 2~4μg/mL,按需追加顺式阿曲库铵、舒芬太尼。
1.4 观察指标
记录全身麻醉诱导前(T0)、插管后1min(T1)的收缩压、舒张压、平均动脉压和心率;插管时间(DLT置入口腔至DLT通过声门),插管成功率,插管并发症(术后咽喉疼痛,声音嘶哑,口腔黏膜、牙齿损伤等)。
1.5 统计学处理
2 结 果
2.1 一般资料比较
共纳入400例需行左侧双腔支气管插管的受试者。两组患者基础资料比较见表1。
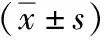
表1 两组患者基础资料比较
2.2 两组插管情况比较
两组插管时间、插管成功率方面差异均无统计学意义(P≥0.05)。
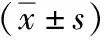
表2 两组插管时间及成功率比较
2.3 血流动力学波动比较
两组患者T0时间点平均动脉压以及心率之间相比差异无统计学意义(P≥0.05)。应用GlideScope视频喉镜和维迪欧视频喉镜插管后1min(T1)心率及平均动脉压的变化见表3。

表3 两组患者插管前后血流动力学波动比较
2.4 两组插管相关并发症比较
对分组设盲的麻醉医生评估拔管后1h和术后第2天患者的声嘶情况和咽喉疼痛情况。声嘶的评估由轻到重分为无声音嘶哑、主诉有声音嘶哑、麻醉医生观察到有声嘶以及失声;该麻醉医生同时负责应用视觉模拟评分法评估拔管后1h和术后第2天患者的咽喉疼痛情况,按照由轻到重的情况分为无咽喉疼痛(0分),轻度咽喉疼痛(1、2、3),中度咽喉疼痛(4、5、6),重度咽喉疼痛(7、8、9、10),结果见表4。可见维迪欧视频喉镜组术后1d的轻度咽喉疼痛发生率显著低于GlideScope组(P=0.04),其他各项比较差异均无统计学意义(P>0.05)。

表4 两组患者术后声嘶及咽喉疼痛的比较
声嘶的比较从左向右依次为无声音嘶哑、主诉有声音嘶哑、麻醉医师观察到有声嘶及失声;咽喉疼痛评分分级从左向右依次为无、轻度、中度、重度咽喉疼痛。组间率的比较采用χ2检验;与维迪欧视频喉镜组相比,*P<0.05
3 讨 论
本研究比较了两种视频喉镜(GlideScope和维迪欧视频喉镜)在DLT插管中的实用性和安全性。可视喉镜本身可以用于非困难气道(如Mallampati气道分级Ⅰ、Ⅱ级患者),也可以用于可能困难气道(如Mallampati气道分级Ⅳ级),因此本研究没有重点考量困难气道问题,然而这两种可视喉镜对困难气道的处理,尤其是应用于最常用于单肺通气肺隔离的DLT[4]是否有差异还值得进一步研究。
在纳入的400例受试者中,应用这两种视频喉镜辅助DLT插管在插管时间和插管成功率上的差异无统计学意义(P≥0.05)。维迪欧视频喉镜是基于亚洲人的体型而设计,理论上镜片更容易置入口腔,能够给DLT分配更大置入空间,插管更迅速,成功率更高,然而本研究表明,这对于成熟的麻醉医生并不重要。不仅如此,即使是可视光棒与可视喉镜应用于DLT插管的研究也表明DLT的置管空间并非插管难易的决定因素[5],同样在口腔容积因口腔肿物而更狭小的儿童中应用C-mac视频喉镜也是较好的选择[6]。本研究还发现在插管成功率方面,两种视频喉镜差异也无统计学意义,尤其是总插管成功率,两组均达到100%,这主要是因为视频喉镜除了具备实时图象显示功能,是困难气道处理的重要备选之一,可能在这400例的研究样本中已经有了困难气道,所以很难探究出差别。对于DLT插管经验不足的初学者,这两种插管手段在插管时间或成功率上是否会有差异还有待进一步研究。
DLT插管因需要提动舌根,挑起会厌,暴露声门,经过气管隆突等一系列操作,刺激强烈,需要在麻醉诱导完成之后操作[7]。本研究结果表明,在相似的麻醉深度的前提下,应用这两种视频喉镜行DLT插管,其心率血压的波动差异无统计学意义。很多研究认为插管工具的选择是造成刺激大小的重要因素[8-9],在插管工具相似(皆为视频喉镜)的情况下,其构造本身及插管操作就成为关键因素,GlideScope视频喉镜的显示屏和操作手柄是分离的,通过光缆将咽喉部结构传递并放大至显示屏,这需要操作者同时注意2个部位,而维迪欧视频喉镜的操作手柄和显示屏是一体的,操作者只需要关注1个部位,是否存在因操作者的注意力的分散而导致声门暴露、导管置入不流畅,进而刺激插管路径相关结构而引起血流动力学的波动,尽管本研究没发现这一差异,但是对于初学者,这还是值得引起重视。GlideScope视频喉镜的镜体较大,声门暴露的刺激也更大,引起血流动力学的波动也可能更剧烈,但是本研究并未发现这样的结果。在本研究中,操作者对插管设备无法设盲,且操作者对这两种插管设备都能熟练运用,能够合理的避免反复试插,避免反复进出口腔调整,这些可能是血流动力学波动差异无统计学意义的原因。
如果说血流动力学的波动是插管操作的短期影响,那么术后咽喉疼痛及声嘶应该是插管操作的较长期影响,本研究表明,应用这两种插管手段,在拔管后1h以及拔管后1d两组患者的咽喉疼痛及声嘶的差异均无统计学意义,但是拔管后1h普遍存在不同程度的咽喉疼痛及声嘶,这说明DLT置管本身对于呼吸道的损伤是确实存在的,但是其损伤容易恢复,术后第2天严重的咽喉疼痛及声嘶症状基本消失。本研究患者随访时间最长为术后第2天,一是因为因插管导致的术后咽喉疼痛、声嘶随着时间的推移只会越来越轻,二是为了减少脱落病例,术后第3天部分患者就会出院,因此本研究无脱落病例。尽管DLT插管应用GlideScope喉镜比普通的Macintosh喉镜对气道的损伤小,但是相比于KVL或Airtraq视频喉镜,并无气道损伤程度降低的优势[10-11]。实际上,本研究发现拔管1d后轻度咽喉疼痛的发病率GlideScope组明显高于维迪欧视频喉镜组(14%vs7.5%,P=0.04)。或许插管技术的成熟能够弥补设备使用不便所导致的插管时间延长,但其相应的代价可能是术后咽喉疼痛的恢复程度。术后咽喉疼痛及声嘶一直以来都受到重视,诸如通过导管润滑、激素干预、镁剂干预、局麻药干预、导管选择、套囊压力的控制以及插管设备的选择等手段,以期降低术后咽喉疼痛及声嘶并发症[12-15],当国内的医疗观念渐渐的以患者为中心,也许术后咽喉疼痛及声嘶不再会被认为不可避免,而是可预防的;而加速康复外科观念的普及,患者希望尽早完全恢复如健,也促使麻醉医生能够加入患者早期康复的预防治疗[16-17]。

