基于奥马哈系统的预见性护理干预在重型颅脑损伤鼻饲患者中的应用
郑纯翠,马国祥,陈银娟
深圳市宝安区福永人民医院重症医学科1、护理部2,广东 深圳 518103
重型颅脑损伤(severe head injury,SHI)发病率近年来在我国有逐年增高的趋势,研究指出其死亡率为30%~50%[1]。临床上常常通过鼻饲、肠内营养补给方法对SHI患者进行营养支持[2],但在鼻饲过程中也容易引起较多的并发症,如呕吐、腹泻、非计划拔管等,严重时甚至引起吸入性肺炎[3],对患者的预后产生不利影响。奥马哈系统在我国属于一种新型的护理语言和护理分类系统,由3个子系统所构成,即问题分类、处理干预以及结局评价等[4],基于该系统的预见性护理模式在SHI鼻饲患者中的研究尚不多见。因此,本研究以SHI鼻饲患者为研究对象,探讨了基于奥马哈系统的预见性护理干预的应用效果,以期为临床护理方案的制定提供一定的依据。
1 资料与方法
1.1 一般资料 选择深圳市宝安区福永人民医院重症医学科(ICU)于2017年1月至2020年2月期间收治的118例SHI患者,根据随机数表法将患者分为观察组和对照组,每组59例。观察组中男性36例,女性23例;年龄31~65岁,平均(41.68±5.12)岁;格拉斯哥昏迷评分(GCS)评分6~8分,平均(6.82±1.43)分;其中采用开颅血肿清除+去骨瓣减压术治疗者28例,保守治疗31例。对照组中男性34例,女性25例;年龄28~61岁,平均(40.14±5.47)岁;GCS评分6~8分,平均(6.57±1.22)分;开颅血肿清除+去骨瓣减压术治疗者25例,保守治疗者34例。两组患者的基线资料比较差异均无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会批准,患者均家属知情并签署同意书。
1.2 病例选择
1.2.1 纳入标准 ①年龄≥18岁;②符合重型颅脑损伤(闭合性)诊断标准[5]且经过颅脑影像学检查确认;③入院时GCS在6~8分之间;④患者胃肠道功能耐受良好,胃潴留量<200 mL。
1.2.2 排除标准 ①年龄<18岁;②合并严重多发伤及脑血管畸形、脑肿瘤的患者;③合并严重免疫缺陷、肺部感染、消化系统严重疾病及恶性肿瘤的患者;④住院期使用白蛋白治疗者。
1.3 护理方法 两组患者均置入鼻肠管行肠内营养支持治疗,其中摄入热量为30 kcal/(kg·d)。对照组患者在临床上予常规护理,内容包括观察生命体征,遵医嘱给予肠内营养,鼻饲过程中使患者保持30°~45°仰卧体位,头前倾位。观察组患者在常规护理基础上给予基于奥马哈系统的预见性护理干预。具体措施:①首先成立干预小组,成员包括主治医生、责任护士及营养师等,首先对脑外伤鼻饲患者的病情以及营养状况予以评估,并依据奥马哈系统的四个领域(生理、环境、社会心理、健康相关行为)的常见问题作为纵轴、时间为横轴进行综合分析,针对相关问题制定相关的预见性干预措施,且保证措施的实施。②干预方案的实施:a,体位护理和饮食护理。患者鼻饲时应保持头前倾位、30°~45°仰卧的体位,鼻饲结束后应继续将上述体位予以保持,时间应该在30 min以上,且避免有影响的护理操作如拍背、翻身等,且避免吸痰操作;将导管采用3M胶带妥善固定于鼻翼,不随意翻动患者,以降低误吸、导管脱出、扭曲等并发症的发生率;鼻饲饮食应保持适宜的温度(40℃左右),每次的量大概为200~300 mL,同时遵循量由小到大、浓度由低到高、速度由慢到快的原则。监测胃潴留量,如超过150 mL则暂停输注;输注前也应该先予以抽吸,将残留量减少,必要时延长鼻饲时间或者采用负压引流;鼻饲结束后,常规冲洗导管以防堵塞;对于呕吐频繁者应该保持患者的头部偏向一侧,将呕吐物吸出。b,吞咽功能康复训练。对于意识清醒的患者应该进行康复训练,即加强吞咽功能的训练,以促进患者吞咽功能的恢复。③护理效果评价:由干预小组定期评价患者存在的问题和干预效果,及时根据现有问题及不同干预效果进行整改,调整干预方案。
1.4 观察指标
1.4.1 营养指标 两组患者均于干预前及干预后第14天抽取空腹静脉血,采用全自动生化分析仪检测血浆白蛋白;同时采用微型营养评定量表(mini nutritional assessment,MNA)[6]对患者营养情况进行综合评价,该量表包括4个部分的内容,分别为人体测量项目、整体评定、膳食评估、主观评定等,其中营养状态良好指MNA≥24分,分数越高则说明营养状态越好。
1.4.2 鼻饲相关并发症 记录患者鼻饲相关并发症发生情况,包括呕吐、腹泻、便秘、吸入性肺炎、堵管、意外拔管、胃潴留等。
1.5 统计学方法 应用SPSS19.0统计软件进行数据分析,计量资料以均数±标准差(±s)表示,组间均数比较采用t检验,计数资料比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者干预前后的营养指标比较 干预前,两组患者的血浆白蛋白及MNA评分比较差异均无统计学意义(P>0.05);干预后,两组患者血浆白蛋白均出现明显下降,观察组MNA评分明显上升,差异均有统计学意义(P<0.05);观察组患者的血浆白蛋白及MNA评分明显高于对照组,差异均有统计学意义(P<0.05),见表1。
表1 两组患者干预前后的营养指标比较(±s)
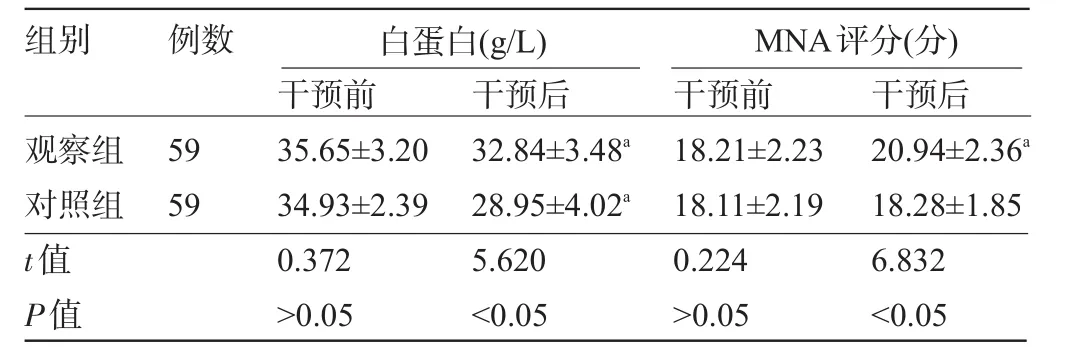
表1 两组患者干预前后的营养指标比较(±s)
注:与本组干预前比较,aP<0.05。
?
2.2 两组患者鼻饲期间的相关并发症比较 观察组患者的呕吐、腹泻、吸入性肺炎、堵管和胃潴留发生率明显低于对照组,差异均有统计学意义(P<0.05),但便秘、意外拔管发生率两组比较差异均无统计学意义(P>0.05),见表2。
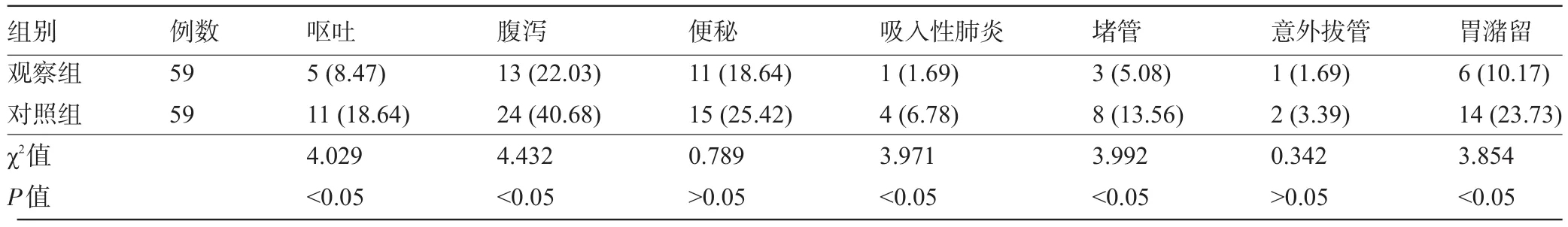
表2 两组患者鼻饲期间的相关并发症比较[例(%)]
3 讨论
重型颅脑损伤患者由于创伤及手术等应激反应的影响,机体消耗能量明显增加,蛋白质的分解速度也大大加快,机体往往处于高代谢、高分解状态,患者非常容易出现低蛋白血症及营养不良,进而使病残率和病死率增高[7]。对于绝大部分重型颅脑损伤患者而言,往往伴有意识障碍以及吞咽和进食困难,更容易使营养不良情况加重,进一步降低了患者的免疫功能;此外,应激反应还可损伤患者的胃肠功能及肠黏膜的屏障功能,造成肠源性感染,病情严重时可继发多器官功能障碍而危及患者的生命[8]。因此在早期给予鼻饲进行肠内营养支持可以有效满足患者对日常营养及能量需要,改善患者的营养状态及预后。但是临床上发现,鼻饲也可以导致一系列的并发症发生,如呕吐、腹泻、便秘、吸入性肺炎、堵管、意外拔管和胃潴留等,影响了营养支持的效果,延长了住院日并危及患者的预后[9-10]。因此,如何对这部分患者进行科学、合理的护理,减少鼻饲相关并发症具有重要的临床意义。
传统护理模式专注于患者的药物治疗及康复效果,对环境、社会以及健康促进、患者心理方面存在的问题缺乏评估及有效的提前干预。预见性护理模式目前在临床护理中已经得到了广泛应用,指的是护士在护理前对所护理的疾病有可能会存在的护理问题提前进行预测,对护理关键点提前关注并确定,从而制定相应的护理措施并进行防范,有效提高护理效果并改善患者的预后[11-12]。奥马哈系统(Omaha System)是20世纪70年代诞生于美国的一种基于社区护理体系的标准化系统,分为3个子系统组成即问题分类、处置干预和结局评价[13-14]。本研究实施的预见性护理建立在奥马哈系统基础上,根据患者存在的症状和体征等个体化情况而提出护理问题、制定干预措施,并针对结局情况进行评价,从而针对性的进行预见性护理[15]。本研究探讨了基于奥马哈系统的预见性护理的干预效果,首先观察了营养指标的变化,白蛋白是传统的应用标志物,而MNA在人体营养状况评定方面具有简易且可靠的特点。研究结果表明,干预前,两组患者血浆白蛋白及MNA评分比较差异无统计学意义(P>0.05);干预后,观察组患者血浆白蛋白及MNA评分均明显高于对照组,差异有统计学意义(P<0.05)。其次,本研究对并发症发生情况进行了比较,结果表明观察组患者呕吐、腹泻、吸入性肺炎、堵管和胃潴留发生率明显低于对照组,差异均有统计学意义(P<0.05)。说明了基于奥马哈系统的预见性护理的应用可以减少鼻饲相关并发症的发生,从而提高营养支持的效果。
综上所述,对于重型颅脑损伤鼻饲患者应用基于奥马哈系统的预见性护理干预,可以有效减少鼻饲相关并发症的发生风险,改善患者的营养状态。因此,该护理模式是一种以患者为中心、以解决实际问题为框架的综合护理干预系统,具有较好的临床应用价值。

