ADC值在子宫内膜癌病理组织分级评估中的应用
乐山市妇幼保健院妇科(四川 乐山 614000)
吴 海 王畿林 熊乐俊
子宫内膜癌是女性生殖系统常见恶性肿瘤之一,在我国发病率仅次于宫颈癌,近年流行病学研究发现,子宫内膜癌发病年龄趋于年轻化,发病率呈不断上升趋势[1]。目前临床上多采用以手术为主的综合治疗,但具体治疗方案仍需根据患者综合评估进行拟定,但大多数早期患者临床症状不明显,术前多使用影像学辅助诊断,主要包括:超声、CT、MRI等。蒋丽娜等[2]研究发现,阴道超声受操作者主观影响较严重,且无法鉴别子宫内膜良恶性病变;CT对软组织分辨率较低,对子宫内膜癌诊断存在一定局限性。近年大量研究发现,MRI检查中弥散加权成像(Diffusion weighted imaging,DWI)可通过表观弥散系数(Apparen diffusion coefficient,ADC)值对水分子扩散情况进行量化,对肿瘤良、恶性辨别优势明显[3]。基于此,本文对子宫内膜癌患者ADC值进行对比分析,并探讨其在子宫内膜癌病理组织分级评估中的应用,现将研究结果报道如下。
1 资料与方法
1.1 一般资料 病例组:选择我院2015年5月至2018年5月经手术病理学组织确诊为子宫内膜癌患者48例,年龄29~80岁,平均(54.82±10.87)岁,根据FIGO分级方法[4]依次分为:高分化(G1)12例、中分化(G2)18例、低分化(G3)9例和非子宫内膜样癌9例,其中低级别组(G1)12例,高级别组(G2+G3)27例。对照组1:选择同期、同年龄经活检病理证实为子宫内膜良性病变患者48例,年龄25~82岁,平均(55.97±11.04)岁,其中内膜息肉29例,内膜增生10例,黏膜下肌瘤9例;对照组2:选择同期、同年龄术后经病理学证实为子宫内膜正常的宫颈癌患者24例,年龄28~80岁,平均(50.36±13.55)岁。各组患者年龄差异无统计学意义(P>0.05)。
纳入标准:①所有患者均于术前1~2周内实施MRI检查,且无MRI检查禁忌症;②子宫内膜癌、宫颈癌患者,MRI检查前、术前均未接受放化疗等相关抗肿瘤治疗;③病例资料完整,可正常获得研究所需资料;④患者及家属均知情,并自愿参与本项研究;⑤经我院医学伦理协会批准该项研究。
排除标准:①病灶太小,MRI图像因运动伪影等导致模糊,无法准确测量ADC值;②术前诊断子宫内膜癌属于中界分化程度,即:中-低分化、中-高分化等;③有精神病史,有幽闭恐惧症等影响检查心理疾病;④合并有其他恶性肿瘤;⑤伴有急性感染等。
1.2 方法 所有患者均使用西门子公司生产的MAGNETOM Trio Tim 3.0T超导型MRI扫描仪实施盆腔扫描,扫描中心为耻骨联合上缘。扫描前4~6h禁食,可适当饮水,保持扫描者膀胱处于充盈状态,于扫描前除去患者身上磁性、金属及电子器件,并叮嘱患者扫描过程中保持平稳呼吸。
①常规平扫:轴位T1WI参数设定TE=11ms,TR=800ms,层厚3.0mm,层间距1.0mm,视野20×20,激励次数4;轴位T2WI参数设定TE=86ms,TR=4000ms,层厚3.0mm,层间距1.0mm,视野20×20,激励次数2;矢状位T2WI参数设定TE=86ms,TR=4330ms,层厚5.0mm,层间距1.0mm,视野24×24,激励次数2;斜冠状位T2WI参数设定TE=100ms,TR=4340ms,层厚3.0mm,层间距1.0mm,视野20×20,激励次数2。
表1 不同子宫内膜组织中ADC值
注:t1、P1为病例组与对照组1组间比较值;t2、P2为病例组与对照组2组间比较值
数 mADC(×10-3mm2/s) rADC minADC(×10-3mm2/s组别 例)病例组 48 1.04±0.13 0.65±0.14 0.78±0.16对照组1 48 1.45±0.26 0.92±0.16 1.20±0.23对照组2 24 1.62±0.45 1.01±0.19 1.35±0.27 F 45.656 53.885 73.279 P 0.000 0.000 0.000 t1 9.772 8.799 10.386 P1 0.000 0.000 0.000 t2 6.186 9.103 9.539 P2 0.000 0.000 0.000
表2 病例组不同组织学分级中ADC值
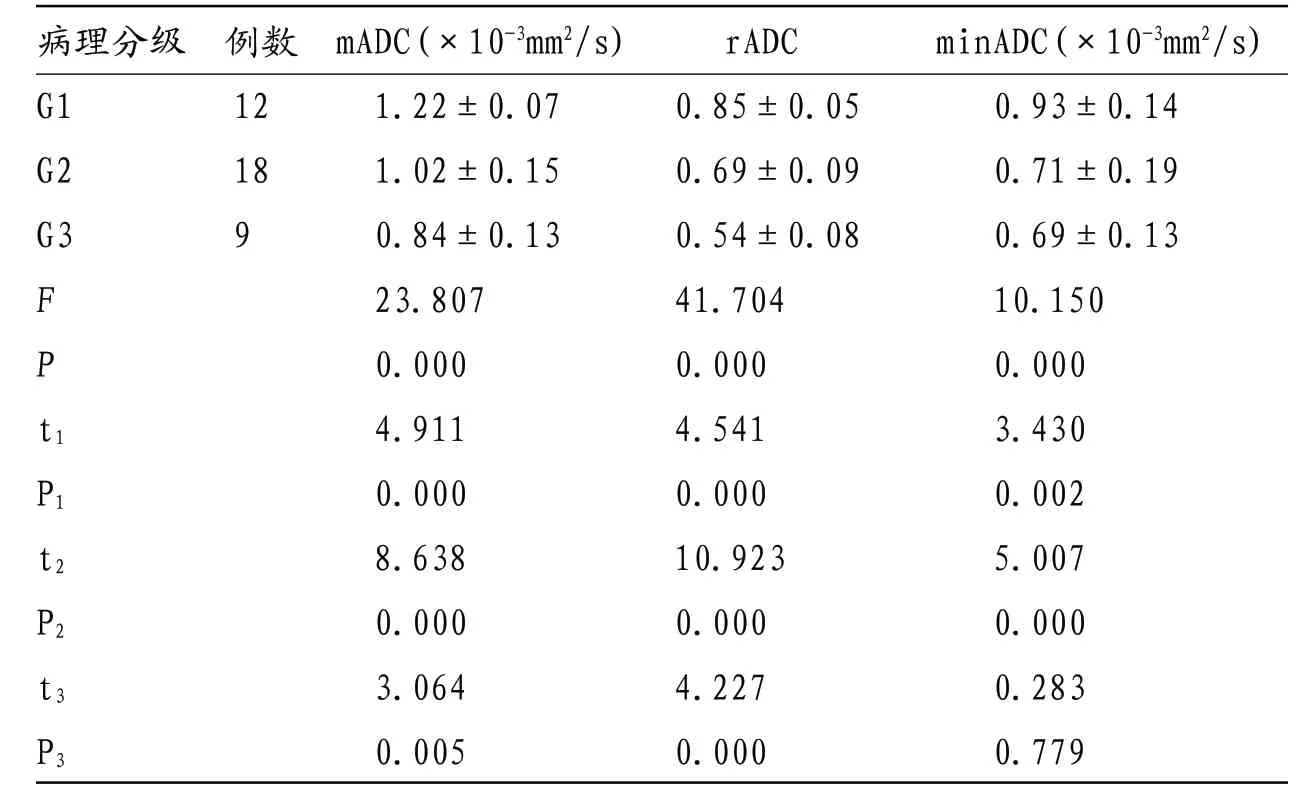
表2 病例组不同组织学分级中ADC值
注:t1、P1为G1与G2组间比较值;t2、P2为G1与G3组间比较值;t3、P3为G2与G3组间比较值
病理分级 例数 mADC(×10-3mm2/s) rADC minADC(×10-3mm2/s)G1 12 1.22±0.07 0.85±0.05 0.93±0.14 G2 18 1.02±0.15 0.69±0.09 0.71±0.19 G3 9 0.84±0.13 0.54±0.08 0.69±0.13 F 23.807 41.704 10.150 P 0.000 0.000 0.000 t1 4.911 4.541 3.430 P1 0.000 0.000 0.002 t2 8.638 10.923 5.007 P2 0.000 0.000 0.000 t3 3.064 4.227 0.283 P3 0.005 0.000 0.779
表3 病例组高、低级别组子宫内膜癌ADC值
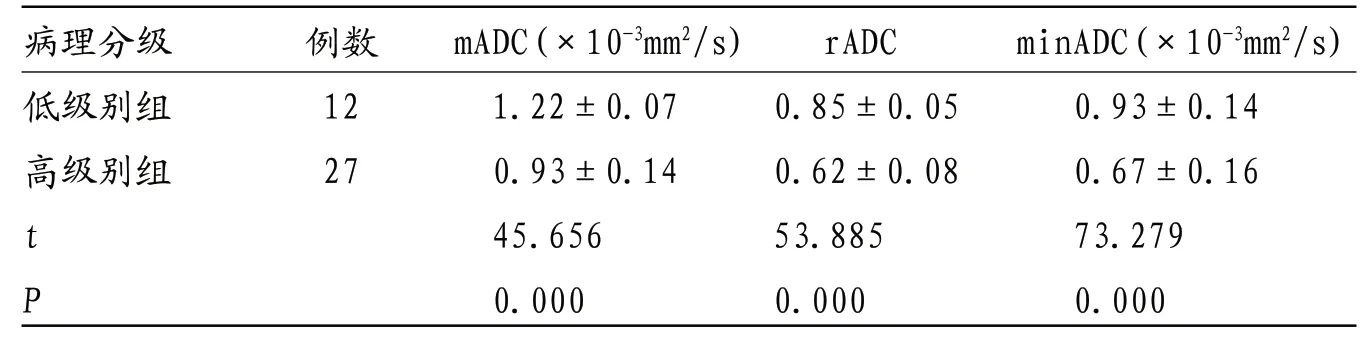
表3 病例组高、低级别组子宫内膜癌ADC值
病理分级 例数 mADC(×10-3mm2/s) rADC minADC(×10-3mm2/s)低级别组 12 1.22±0.07 0.85±0.05 0.93±0.14高级别组 27 0.93±0.14 0.62±0.08 0.67±0.16 t 45.656 53.885 73.279 P 0.000 0.000 0.000

表4 各项ADC值鉴别高低级别子宫内膜癌ROC曲线结果
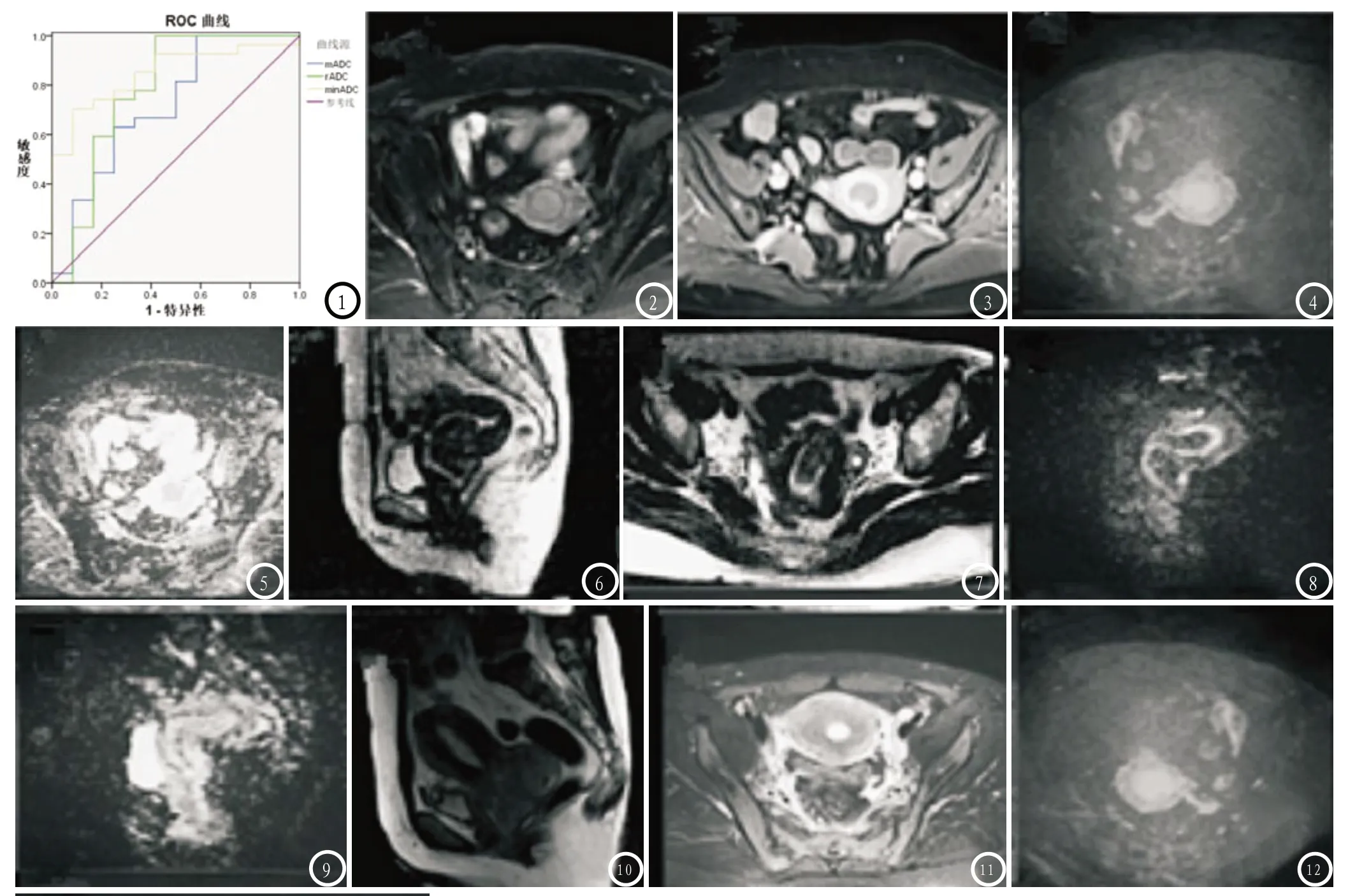
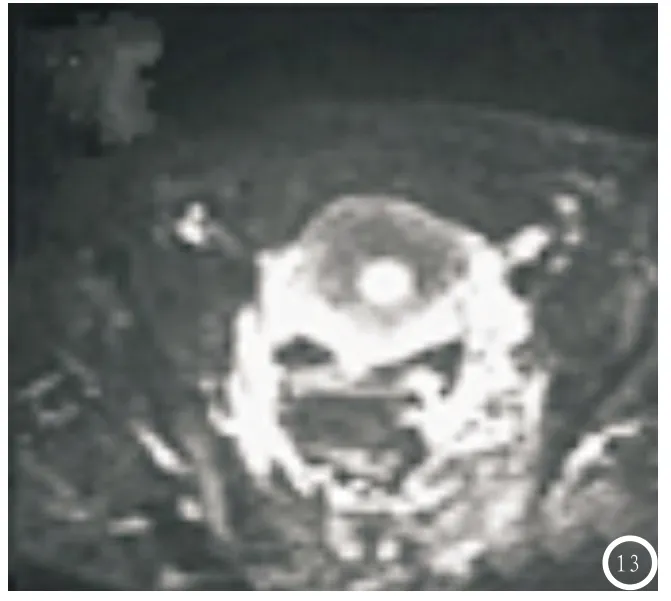
图1 各项ADC值鉴别高低级别子宫内膜癌ROC曲线;图2-13 为各组人群影像学表现。A为子宫内膜癌,B为子宫内膜良性病变,C为宫颈。图2-5 子宫内膜样腺癌(低分化),依次为:轴位T2WI、普通增强T1WI、DWI、ADC图。病变在T2WI扫描时呈稍高信号,增强扫描时呈低强化,DWI扫描时呈明显高信号,ADC图呈低信号;mADC=0.79×10-3mm2/s、rADC=0.53、minADC=0.61×10-3mm2/s。图6-9 子宫黏膜下肌瘤,依次为:轴位及矢状位T2WI、DWI、ADC图。T2WI扫描显示膜内腔扩大,于高信号区存在低信号,高信号中内膜线出现位移,并将肿块包围且完整而连续,故诊断为子宫黏膜肌瘤;DWI扫描时呈低信号,ADC图呈稍高信号;mADC=1.42×10-3mm2/s、rADC=0.93、minADC=1.21×10-3mm2/s。图10-13 宫颈癌Ⅱ期,依次为:轴位及矢状位T2WI、DWI、ADC图;矢状位T2WI显示宫颈肿瘤向上未累及子宫体部,T2WI呈均匀高信号,DWI呈高信号,ADC图呈稍高信号;mADC=1.63×10-3mm2/s、rADC=1.01、minADC=1.36×10-3mm2/s。
②增强扫描:经肘静脉使用高压注射器注入钆喷酸葡胺(北京北陆药业股份有限公司,国药准字H20013088,12ml:4.45g),速率为2.0mL/s,剂量为0.1mmol/kg,注射后120s,轴位T1WI扫描参数同常规平扫。
③轴位DWI扫描时,b值设定为50、800s/mm2,参数设定TE=85ms,TR=3000ms,层厚3.0mm,层间距1.0mm,视野25×25,激励次数4。
采集图像后将数据依次传送至对应处理器进行图像处理,图像资料均由2名以上影像科高年资主治采用盲法分析,并对有异议图像进行协商,待结论一致后予以采纳。ADC值测量:参考轴位T2WI图像选取病灶中层面,将实质性较多的成分选为感兴趣区(ROI),并尽可能避开出血、坏死及液化区域,ROI值≥5个像素单位,记录三次测量后ADC均值。
1.3 观察指标 观察不同子宫内膜组织中ADC值、病例组不同组织学分级中ADC值,并使用ROC曲线对病例组高低级别患者子宫内膜癌ADC值诊断效能分析,其中ADC值依次为:平均表观扩散系数(mADC)、相对表观扩散系数(rADC)和最小表观扩散系数(minADC)。
1.4 统计学方法 将本文所有数据经双人不交流录入EXCEl表格,并使用SPSS17.0统计学软件进行处理,计量资料以表示,符合正态分布且方差齐时,各组间采取单因素方差分析,两组间比较采取t检验;计数资料采取例数(%)表示,无序分类资料采用χ2检验;等级资料采用非参数Mann-Whitney U检验;ADC值在子宫内膜癌病理组织分级诊断效能使用ROC曲线评估;以P<0.05为差异有统计学意义,且均为双侧检验。
2 结 果
2.1 不同子宫内膜组织中ADC值 病例组、对照组1、对照组2三组间mADC、rADC、minADC值比较,差异有统计学意义(P<0.05);病例组分别与对照组1、对照组2比较,mADC、rADC、minADC值均较低,差异有统计学意义(P<0.05),见表1。
2.2 病例组不同组织学分级中ADC值 病例组不同组织学分级中mADC、rADC、minADC值,差异有统计学意义(P<0.05);mADC、rADC值G1、G2、G3两两比较,差异有统计学意义(P<0.05);minADC值G1与G2、G1与G3两两比较,差异有统计学意义(P<0.05),见表2。
2.3 ADC值对子宫内膜癌病理组织分级诊断效能分析 低级别组子宫内膜癌ADC值mADC、rADC、minADC值均高于高级别组,差异有统计学意义(P<0.05),见表3。ROC曲线分析:mADC、rADC、minADC曲线下面积依次为:0.716、0.778、0.849;诊断临界值依次为:1.05×10-3mm2/s、0.74、0.82×10-3mm2/s,见表4、图1。
2.4 影像学表现 见图2-13各组人群MRI影像学表现。
3 讨 论
子宫内膜癌是位于子宫的上皮恶性肿瘤,高发于50岁左右女性,发病原因尚不明确,手术切除仍为临床上最有效的治疗方案,但仅使用于癌症早期患者,故精准的术前评估对患者治疗方案选择、预后尤为重要[5]。MRI是子宫内膜癌术前最有价值的影像学诊断方式之一,其有着高分辨率、多平面、多序列及无辐射等优点,可清晰显示病变部位、肿瘤累及范围等[6]。常规MRI在子宫内膜癌诊断中存在一定局限性,其中T1WI用于解剖结构显示,T2WI用于病变评估,而增强扫描则提供肿瘤供血信息,但无法对肿瘤进行定性评估,故近年对弥散加权成像(DWI)等功能的应用越来越广泛[7]。
DWI检查禁忌症相对较少,扫描速度快,操作更为便捷,且受运动伪影感染较小,故临床诊断优势明显。DWI是一项无创反映体内水分子弥散运动的技术,通过水分子在不同组织中弥散运动受限情况进行成像,间接显示机体组织微观结构变化情况,并得到表观弥散系数(ADC),进而对肿瘤进行定量分析[8-9]。ADC值是对真是弥散情况的量化,可在一定程度上反映组织及细胞的病理状态,其中mADC值反映ROI区域内水分子扩散时平均受限情况,rADC值是病灶处ADC值与参比部位ADC值之比,minADC水分子扩散最受限的区域[10]。
恶性肿瘤细胞繁殖较旺盛,导致细胞内外含水量明显上升,但细胞密度也随之增加,且组织结构处于紊乱状态,细胞外间隙相对较小,进而减少水分子运动。本文研究结果显示,子宫内膜癌患者各ADC值均低于良性病变及子宫内膜正常人群,且与各组间比较均有统计学差异(P<0.05),这与陈苑等[11]研究结果一致,说明病灶区域水分子扩散受限。
FIGO分期是子宫内膜癌患者常用分期方式之一,其体内细胞分化程度越高,则子宫内膜癌恶性程度越低[12]。本文对子宫内膜患者组织病理分级后各ADC值进行比较,发现由高到低依次为G1、G2、G3(P<0.05),但各组间比较仅mADC、rADC间存在差异(P<0.05),minADC在G1与其他两组见存在差异(P<0.05),这与刘海东等[13]研究结果相似。这可能是因minADC值反映的是细胞增殖的旺盛程度,但在实施划分过程中无法完全涵盖全部病灶,可能出现将细胞密度最大区域遗漏等现象[14]。本文还将ADC值对子宫内膜癌病理组织分级诊断效能分析,发现mADC、rADC、minADC值ROC曲线下面积均在0.7以上,说明其用于子宫内膜病理分级诊断效能较高,这与毕秋等[15]研究结果一致。
综上所述,ADC值可对子宫内膜癌患者病变情况进行定量分析,且对其病理组织分级有一定参考价值,可为临床诊断提供更全面的诊断信息。

