肝胆结核继发梗阻性黄疸一例
牛浪,李丹,高峰
(1.延安市中医医院 外科,陕西 延安 716000;延安大学附属医院,陕西 延安 716000,2.消化内科,3.肝胆外科)
肝胆结核(hepatobiliary tuberculosis,HBTB)在临床极为罕见,因肝胆与外界并无直接的通道,所以HBTB大多继发于呼吸道或消化道结核。结核杆菌通常经淋巴途径侵入肝十二指肠韧带淋巴结,引起淋巴管或淋巴结周围炎,胆管壁受累后增生变厚,造成管腔不规则狭窄,使胆汁排出受阻,导致梗阻性黄疸。且HBTB所致的梗阻性黄疸的影像学特征极易与恶性病变混淆,从而导致误诊和不必要的外科手术。现将延安大学附属医院收治的一例HBTB继发梗阻性黄疸临床资料进行总结回顾,并复习相关文献,报道如下。
病例
患者女性,81岁,因“间断上腹部胀痛不适6个月伴皮肤巩膜黄染1个多月”入院,于2017年8月11日入住肝胆外科。2018年2月无明显诱因出现间断性上腹部疼痛不适,性质为钝痛,未予重视,约1个月前出现全身皮肤黏膜黄染,症状逐渐加重,间断性低热,无咳嗽、腹泻,自从发病以来纳食差,二便正常,体重减轻约6 kg。既往体健,否认肝炎、结核等传染病病史。入院后体温37.6 ℃,脉搏82次/min,呼吸22次/min,血压130/78 mmHg。专科检查:皮肤巩膜轻度黄染,腹软,右上腹及剑突下深压痛阳性,无反跳痛及肌紧张,未触及包块;肝脾肋下未触及,Murphy征阴性。入院后血常规:WBC 12.6×109/L,N 73%;生化检查:ALB 31.0 g/L,GGT 597.7 U/L,ALT 74.0 U/L,AST 68.0 U/L,TBIL 144.3 μmol/L,DBIL 108.2 μmol/L,IBIL 36.1 μmol/L,ALP 209 U/L;尿、粪常规及肿瘤标志物检查未见异常。肝病自身抗体各项检测均在正常范围之内。X线胸片未见明显异常。行上腹部增强CT检查(图1和图2)示:(1)胆系扩张,考虑胆总管中下段占位(胆总管下段癌?),胆囊大;(2)肝S6段囊肿。在完善检查等待手术过程的中,给予护肝治疗(还原型谷胱甘肽),利胆(熊去氧胆酸)、抗酸(泮托拉唑)、营养支持,抗炎及补液支持等治疗。入院3 d后复查肝功能:ALB 32.7 g/L,GGT 401.3 U/L,ALT 63.0 U/L,AST 50.9 U/L,TBIL 87.4 μmol/L,DBIL 52.5 μmol/L,IBIL 34.9 μmol/L,ALP 168 U/L;与入院时相比较肝功能各项明显下降,经本科室讨论认为该病例生化检查不符合胆管癌所致黄疸变化的趋势。鉴于此,建议患者行胆管穿刺,等待结果回报,再行下一步诊疗计划。家属拒绝胆管穿刺。追问病史该患者父母有结核病史,虽经抗酸杆菌(AFB)培养和C反应蛋白(CRP)检查均未见异常,但考虑该患者症状、体征及父母结核病史仍然怀疑有肝胆系统结核的可能,于是在原来用药基础上及时抗结核治疗(2HRZE/4HR)。在患者抗结核治疗2个月黄疸逐渐消退,肝功能逐步恢复正常后出院(住院期间肝功能变化见表1),出院严格服用抗结核药物4个月并定期复查,电话随访1年,未见复发。
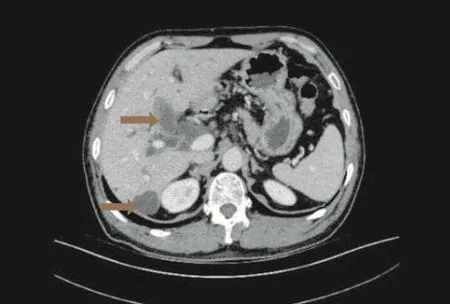
图1 肝囊肿(箭头分别表示胆囊与S6段肝囊肿)

图2 胆系结核(箭头表示结核累及胆道的部位)
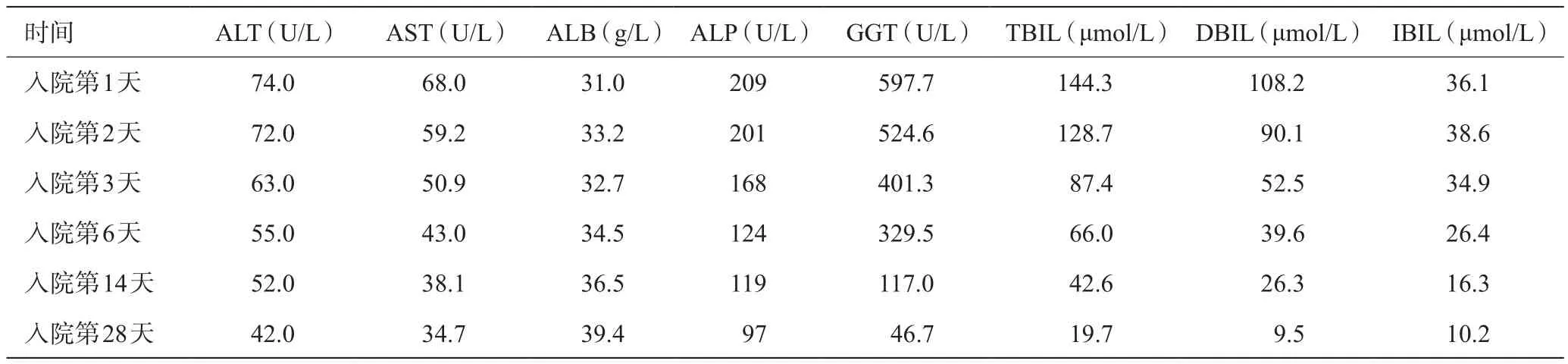
表1 住院期间生化检查
讨论
国内外对肝胆结核(HBTB)的报道非常少见,由于肝脏内组织氧分压较低,结核分枝杆菌实际并不适合在肝脏生存,而HBTB引起的梗阻性黄疸更是极为罕见。HBTB的临床表现基于本身的分类,现在已经确定的三种HBTB类型分别为粟粒性、肉芽肿性(结核性肝炎)和局部HBTB[1]。最常见的是粟粒性,与肝脏相关的临床特征无特殊关联;其次是肉芽肿性(结核性肝炎),通常表现为发热、轻度黄疸,伴或不伴有肝肿大;最不常见的是局部HBTB,主要涉及肝实质、胆道,或两者兼有,即使在结核流行地区也很少见[2]。广义上来说,HBTB一般分为扩散型和局部型两种形式。如果细菌先通过肺动脉再通过肝动脉就会到达肺实质或在胃肠道受累的情况下通过门静脉到达肝实质,从而发生弥散形式。所以,该例患者可能是由于细菌以局部形式通过淋巴管或门静脉上的结核性淋巴结破裂到达肝脏,最终累及肝内胆道[3],肝脏排泄出带有结核杆菌的胆汁,侵及肝外胆管产生炎症性狭窄或因肝外胆道受累后产生结节性肉芽肿,引起压迫,导致梗阻性黄疸[2]。
HBTB在影像学表现上极易与恶性肿瘤混淆,国外学者对HBTB进行不同的影像学进行诊断对比,发现HBTB的影像学表现在不同的患者之间差异很大,诊断需要靠病理检查[4]。而HBTB最常见的影像学表现是胆管壁增厚和扩张[5],MRCP表现为受累胆管部位交替出现扩张和狭窄区域,这与原发性硬化性胆管炎及硬化性胆管癌极难分辨,因这三者均可出现多灶性胆管狭窄的症状。因此,穿刺活检出干酪性肉芽肿仍是诊断HBTB的金标准[6],必要时需要进行腹腔镜检查或其他手术技术手段来弥补经皮活检失败的诊断。此外既往呼吸道、消化道结核病史及家族结核病史也至关重要,本例患者经一再追问疾病史及家族病史,对诊断有重要突破意义。因此有低热,影像学表现占位及近期体重降低的梗阻性黄疸患者不能主观地诊断为恶性肿瘤,应想到本病的可能。Al Umairi R等[7]最近的个案报告中就对1例梗阻性黄疸的患者进行了误诊。国内胡斌等[8]认为误诊原因除患者自身原因外主要是临床医师对HBTB的认识不足有关,术中冰冻活检是确诊HBTB并避免过度治疗的最后一道防线,在确诊环节必不可少。
在HBTB的治疗中,Jain A等[9]认为若梗阻情况允许可先行PTC引流同时给予抗结核药物治疗;若胆道受累明显,保守治疗不能改善可行手术治疗。但外科手术可能需要严格的切除术、成形术和搭桥术,术后较复杂;继发于局灶性或弥漫性狭窄的胆道梗阻可能还需要胆道重建,手术难度更会增大,术后推荐抗结核药物治疗。在大多数报道的病例中,胆道狭窄一般不能仅通过药物治疗而得到解决,还需要内镜干预。也有像本例患者仅通过四联疗法抗结核治疗2个月后患者肝功能基本正常且无症状就完全解决结核性胆管狭窄,而无需进行手术或胆道引流。对HBTB外科治疗适应证[10]有:(1)对抗结核药物治疗效果不佳的孤立性大结核;(2)怀疑有恶变者;(3)胆道出血或急腹症患者;(4)累及胆道引起阻塞性黄疸者。总之,尽管因胆管狭窄引起梗阻性黄疸最常见的原因是恶性肿瘤,但是在我国现有医疗条件下,在评估此类患者时,不论是否在结核病流行的地区,都应将HBTB区别对待。
本病例无胃肠道或肺部的结核感染,属于局部HBTB,是典型的孤立性HBTB。在此病例资料中,我们推断可能是结核杆菌累及胆总管致胆管增厚管腔变窄最终演变成梗阻性黄疸,而在胆系结核引起的梗阻性黄疸中影像学所表现出来的胆道增厚很有可能就被误诊断为恶性肿瘤。本例患者AFB和CRP均未见异常,这可能与组织中仅有少量分枝杆菌的局灶性肉芽肿有关。Kok等[11]曾经进行了为期10年的结核研究,仅描述了4例结核引起的胆道狭窄,这足以见证本病的罕见性。
对于可疑HBTB为防止误诊误治,笔者认为有如下措施:(1)对低热、盗汗等典型结核中毒症状缺乏的患者,有必要追问既往病史,尤其是结核病流行地区;(2)对此类患者常规行胸腹部CT检查,避免漏诊,排除其他原因引起梗阻性黄疸合并HBTB;(3)怀疑此病症时,及时行PPD试验、胆汁生化检查、血培养、内镜等检查;(4)术中冰冻病理检查不仅能决定手术方式而且对于后续的及时治疗也至关重要。
总之,结核杆菌累及肝胆系统是一种极为罕见的疾病,并非所有临床医师都会意识到这种情况。HBTB面临主要的问题是误诊误治或诊治延迟,从而影响患者的预后。故笔者通过对该例HBTB的报道及文献的回顾学习,希望对HBTB的认识及诊疗提供借鉴。