不同类型肩峰下骨赘对肩袖肌腱病关节镜治疗的影响
汤毅勇 侯景义 黎清悦 于萌蕾 李方奇 张琮达 杨睿
肩关节痛是极常见的临床症状,每年大概有1% ~ 2%的患者因肩关节疼痛而就诊,并且症状通常持续多年[1-2],而肩袖肌腱病是肩关节疼痛最常见的原因[1,3-4]。肩袖肌腱病又名肩袖肌腱变性、肩袖肌腱炎、肩峰下撞击综合征、肩峰下滑囊炎等[5],这些不同的诊断名称反映了目前肩袖肌腱病的发病原因未明。肩袖肌腱病是一个由多因素引起的疾病,其发病机制可以分为外源性、内源性或二者的结合[6]。外源性因素是指导致肩峰下间隙减小、对滑囊侧肩袖产生压迫的因素,包括:肩峰下撞击、肩峰下骨赘、肩胛骨及肱骨动力学改变、肩胛肌功能异常等;内源性因素是指起源于肌腱、导致肩袖退行性变的因素,包括:肌腱血管病变、肌腱生理学改变、遗传易感性等。
肩峰下骨赘是引起肩袖肌腱病的重要外因[6]。Tucker 等[7]提出一种特殊类型的肩峰下骨赘——Keeled Acromion,该种肩峰下骨赘具有位于肩峰下缘中央、纵向、向下倾斜的特点,他们认为该种骨赘是滑囊侧部分肩袖损伤及肩袖全层损伤的重要危险因素 。Oh 等[8]将肩峰下骨赘分为鞋跟型、外侧牵引型、前方牵引型、外侧鸟嘴型、前方鸟嘴型、内侧型。其中鞋跟型骨赘最常见(56%),作者推测其可能是肩袖肌腱病的危险因素。然而,不同类型肩峰骨赘对肩袖肌腱病患者的症状,以及其关节镜治疗效果的影响尚未见报道。
由于既往研究对肩峰骨赘的分型较为复杂且部分类型的骨赘较为少见,不利于临床应用,考虑到肩峰外延会影响三角肌中束肌力矢量的方向(肩峰外延越靠外,三角肌向上的分力越大,越容易发生肩峰下撞击及冈上肌腱的退行性变)[9],因此外侧肩峰骨赘可能通过影响肩峰外延从而促进肩袖肌腱病的产生。本研究基于Oh 等[8]分型,将肩峰骨赘分为外侧型肩峰下骨赘(鞋跟型、外侧牵引型、外侧鸟嘴型)和前侧型肩峰下骨赘(前方牵引型、前方鸟嘴型),并在这一简单骨赘分型的基础上探索外侧型及前侧型肩峰下骨赘对肩袖肌腱病患者临床症状及关节镜下肩峰成形术的临床疗效的影响。
对象与方法
一、研究对象
对2016 年1 月至2016 年12 月在中山大学孙逸仙纪念医院行肩峰成形术的68 例肩袖肌腱病患者进行回顾性研究。其中男35 例、女33 例,平均年龄(51.44±9.50)岁。将肩峰下骨赘分为前侧型和外侧型(图 1),其中前侧型组42 例,外侧型组26 例。
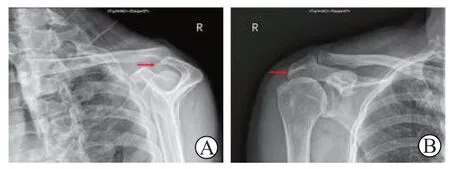
图1 前侧型肩峰骨赘(图A)和外侧型肩峰骨赘(图B)
前侧组肩肱间距(acromiohumeral distance,AHD,) 为(48.38±2.33)mm, 外侧型组为(50.42±2.33)mm,两组差异无统计学意义(P >0.05,表1)。术前外侧组视觉模拟评分法(visual analogue scale/score,VAS)、Constant 肩关节评分、12 条生存质量量表(12-items the short form health survey questionnaire,SF-12)评分均较前侧型组差,其差异有统计学意义(P <0.05,表1)。
二、纳入及排除标准
1.纳入标准:(1)肩痛症状持续3 个月以上,保守治疗无效(包括肩关节注射激素以及康复训练);(2)体查:NEER(+),肩袖肌力正常;(3)肩关节正侧位X 线片发现骨赘;(4)MR 发现肩袖肌腱病病灶。
2.排除标准:(1)有肩关节手术史;(2)有肩关节创伤、骨折史;(3)急性病程(<30 d);(4)MRI 发现肩袖部分或全层撕裂。
三、操作步骤
1.工具:刨削动力系统、关节镜、射频消融系统。
2.体位与麻醉:侧卧位,患肢外展30° ~ 40°。均采用臂丛阻滞麻醉。
3.标记体表:用记号笔标出肩峰、锁骨、喙突等解剖结构,标记3 个入路点,并用碘酊固定标记。
4.入路的建立:于肩峰的后外侧角向下向内约2 cm 处建立后侧入路,置入关节镜于肱盂关节,探查肱二头肌腱、肩胛下肌腱、盂肱上中下韧带、肩胛盂唇、肩胛盂和肱骨头软骨等情况;在后侧入路观察下采用腰穿针穿刺定位,建立前侧入路,通过前侧入路清理退变组织。自后入路退关节镜于三角肌深面,进入肩峰下间隙,进而通过前方肩峰下滑囊自前入路穿出,8 cm 的操作套管沿关节镜置入肩峰下,再退镜至肩峰下滑囊内,通过前方套管置入刨刀初步清理肩峰下滑囊。这种建立肩峰下入路的方法较为准确,可操作性强。通过腰穿针自肩峰前外3 ~ 4 cm 平行于肩峰下表面穿刺,建立外侧入路。
5. 镜下处理:以后方入路为观察入路,外侧入路为操作入路,在喙肩韧带于肩峰止点处解离喙肩韧带,注意避免损伤三角肌在肩峰的止点,充分显露肩峰的前外缘。观察肩峰骨赘后用橄榄型磨头磨除骨赘。将关节镜置入外侧入路观察,磨头自后入路置入肩峰下,采用Cutting-block 技术进一步打磨肩峰的前外,完成肩峰成形。
三、康复计划
自术后第1 天开始进行上肢肩周肌力训练,包括:主动握拳伸指、屈伸腕肘以及耸肩、扩胸和含胸等。自术后第4 周开始逐步恢复主、被动活动度训练。
四、术后评估
术前及术后3 个月采用VAS、Constant 及SF-12 评分来评估临床疗效。通过比较术后3 个月与术前VAS、Constant、SF-12 评分的差值来评价前侧型与外侧型肩峰骨赘患者关节镜治疗肩袖肌腱病的疗效。所有病例至少随访3 个月。
五、统计学分析
所有数据均采用SPSS 20.0 统计软件进行分析。 数值型变量采用均值±标准差(±s)的形式表示,分类变量采用频数(%)表示。术前前侧型组与外侧型组VAS、Constant、SF-12 评分、年龄、AHD 等连续型变量采用独立t检验,两组性别比较采用x2检验。前侧型组和外侧型组手术前后VAS、Constant、SF-12 评分比较采用配对t检验。前侧型组与外侧型组手术前后VAS、Constant、SF-12 评分差值采用独立t检验。以P<0.05 为差异具有统计学意义。
结 果
一、前侧型组术前与术后3 个月临床疗效比较
42 例前侧型肩峰下骨赘患者术前VAS、Constant、SF-12 评分与术后3 个月相比,差异有统计学意义(P<0.05,表2)。

表1 两组患者一般临床资料
表2 前侧型组术前与术后3 个月临床疗效比较(分,±s)
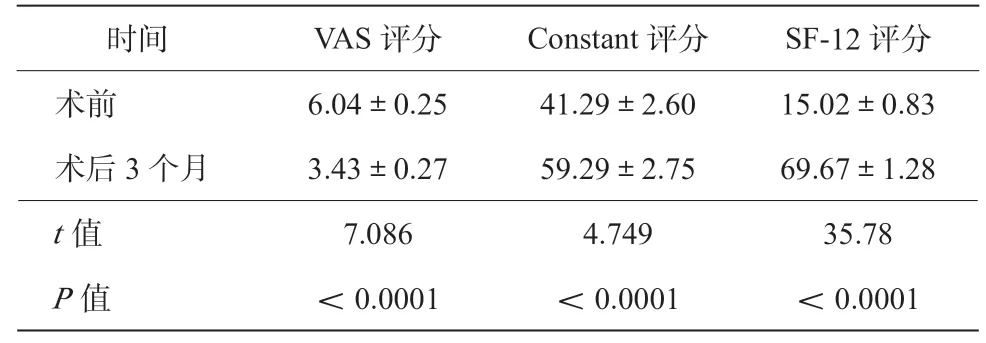
表2 前侧型组术前与术后3 个月临床疗效比较(分,±s)
注:VAS 为视觉模拟评分法;SF-12 为12 条生存质量量表
时间VAS 评分Constant 评分SF-12 评分 术前6.04±0.2541.29±2.6015.02±0.83 术后3 个月3.43±0.2759.29±2.7569.67±1.28 t 值7.0864.74935.78 P 值<0.0001<0.0001<0.0001?
二、外侧型组术前与术后3 个月临床疗效比较
26 例外侧型肩峰下骨赘患者术前VAS、Constant、SF-12 评分与术后3 个月相比,差异有统计学意义(P<0.05,表3)。
表3 外侧型组术前与术后3 个月临床疗效比较(分,±s)

表3 外侧型组术前与术后3 个月临床疗效比较(分,±s)
注:VAS 为视觉模拟评分法;SF-12 为12 条生存质量量表
?时间VAS 评分Constant 评分SF-12 评分 术前7.09±0.2931.85±2.2911.15±1.09 术后3 个月3.44±0.3654.15±2.3370.73±1.16 t 值7.9796.83837.48 P 值<0.0001<0.0001<0.0001
三、前侧型组与外侧型组术后3 个月与术前临床疗效差值比较
前侧型组与外侧型组术前VAS、Constant、SF-12 评分与术后3 个月差值相比,差异有统计学意义(P<0.05,表4),且外侧型组较前侧型组改善更加明显。
表4 前侧型组与外侧型组术后3 个月与术前临床疗效 差值比较(分,±s)

表4 前侧型组与外侧型组术后3 个月与术前临床疗效 差值比较(分,±s)
注:VAS 为视觉模拟评分法;SF-12 为12 条生存质量量表
组别VAS 评分Constant 评分SF-12 评分前侧型组-2.61±0.0918.00±0.6254.64±0.84外侧型组-3.64±0.5422.31±0.7459.58±1.06 t 值2.3514.4143.641 P 值0.02<0.01<0.01
讨 论
肩峰下骨赘与肩袖肌腱病的关系存在争议。有研究认为肩峰肌腱病是导致肩峰下骨赘的原因[10],更多的研究认为肩峰下骨赘是肩峰肌腱病的产生原因[11-13]。Oh 等[8]发现在102 例正常对照组中有59 例非肩袖肌腱病的患者存在肩峰下骨赘,这意味着肩峰下骨赘并不一定是肩袖肌腱病产生的。然而尚未有直接证据表明肩峰下骨赘是导致肩袖肌腱病的原因。Fujisawa 等[11]研究表明肩峰前侧与外侧骨赘与肩袖全层撕裂相关。Pandey 等[12]也证实了肩峰骨赘与肩袖全层损伤高度相关。Neer 与其他团队研究认为增生的肩峰骨赘减少了肩峰下间隙从而增加了肩袖肌腱病的发生风险[14-18]。为此许多学者从肩峰骨赘入手进一步探索其与肩袖肌腱病的关系。Jim 等[19]研究表明肩峰骨赘的大小与肩袖损伤高度相关。Ogawa等[20]认为只有中、大型的肩峰骨赘(≥5 mm)才具有诊断肩袖肌腱病的价值。Oh 等[8]根据肩峰骨赘的形状将其分为6 型,即:鞋跟型、外侧牵引型、前方牵引型、外侧鸟嘴型、前方鸟嘴型、内侧型。其中外侧牵引型肩峰骨赘下缘与肩峰下缘处于同一水平;外侧鸟嘴型肩峰骨赘下缘与肩峰下缘不在同一水平,其在外侧端存在一个锐角。前方牵引型与前方鸟嘴型骨赘从矢状位片可以观察到,其分别与外侧牵引型与外侧鸟嘴型存在相似的特点。他们认为“heel 型”肩峰骨赘是肩峰肌腱病的危险因素[8]。Kongmalai 等[21]则将肩峰骨赘分为5 型,并认为“heel 型”、“keel 型”及“irregular 型”是肩峰肌腱病发生的危险因素。
然而目前尚未有不同类型的肩峰骨赘对肩袖肌腱病症状及关节镜治疗效果影响的报道,本研究将肩峰骨赘分为前侧型和外侧型,并探索两种类型肩峰骨赘对肩袖肌腱病症状及对关节镜下肩峰成形术治疗肩袖肌腱病的临床疗效的影响。通过比较术前VAS、Constant、SF-12 评分,发现伴有外侧型骨赘的肩袖肌腱病的患者其临床症状较前侧型差。通过比较术前与术后3 个月VAS、Constant、SF-12 评分,发现关节镜肩峰成形术能有效改善伴有外侧型或前侧型肩峰骨赘的肩袖肌腱病患者的功能。并且伴有外侧型肩峰骨赘的患者其手术改善的效果较前侧型更明显。这可能是由于肩峰成形术通过去除外侧型肩峰骨赘减少了肩峰外延的距离从而减少了三角肌向上的分力,因此可以有效地改善肩袖肌腱病患者的肩关节功能。
本次研究存在一定的局限性。首先,随访时间为3 个月,这只能反映短期内前侧型与外侧型肩峰骨赘对关节镜下肩峰成形术的肩袖患者的临床疗效的影响。未来应该增加对术后1 年、2 年甚至更长时间的随访,以探索对临床疗效的长期影响。其次,本研究病例数相对较少,可能存在偏倚,应适当增加病例数以提高试验结论的可靠性。
肩峰下骨赘的形态短期内会影响肩袖肌腱病的临床效果。外侧型骨赘的患者临床症状较前侧型骨赘的患者更严重,但手术效果改善也更为明显,这提示有外侧肩峰骨赘的肩袖肌腱病的患者术中采用关节镜肩峰成形术更有利于改善患者的功能,这对于肩袖肌腱病的患者是否需要手术具有一定的预测价值。

