试点城市带量采购政策对某三级综合医院门诊心血管类原研药和仿制药利用状况的影响
王 辉,李 歆,陈 敬 (1. 南京医科大学药学院,南京 211166;2. 复旦大学附属华山医院药剂科,上海 20000;3. 南京医科大学全球健康中心,南京 211166;. 北京大学药学院,北京 100191)
人口老龄化、慢性病发病率增加、高价新药持续推出等因素使得全球医疗卫生支出迅速增长。为了控制药品费用,降低医疗费用开支,各国政府纷纷出台鼓励仿制药品研发和使用的政策[1]。研究显示,2003 年—2012 年,仿制药的替代为美国节省了超过1.5 万亿美元的费用[2]。2018 年,我国三级医院的患者门诊年人均费用为322.1 元,其中药品费用占42.2%[3],通常发达国家药品费用占20%[4]。而我国,广大公众的医疗消费水平还不高,质优价廉的仿制药仍是满足我国公众基本用药的重要来源和手段。近年来,国务院从国家战略层面提出开展仿制药质量一致性评价,以提高仿制药质量和用药可及性。尤其是在2018 年11 月,为了降低医疗开支,控制药品费用,国家组织了在北京、天津、上海、重庆4 个直辖市和沈阳、大连、厦门、广州、深圳、成都、西安7 个城市(简称“4+7”城市)试点药品集中带量采购。各试点城市委派代表组成联合采购办公室,代表公立医疗机构实施集中采购,兼顾药品采购数量和中标价格,通过以“量”换“价”的方式,促进仿制药替代原研药使用,达到合理降低药品费用的目的[5]。2019 年2 月29 日,上海市发布了《关于本市执行“4+7”城市药品集中采购中选结果的通知》,正式公布了“4+7”中选品种及执行时间,要求上海市所有医保定点医疗机构于3 月20 日正式统一执行。
本研究通过评估该政策实施对上海市某公立三级综合医院门诊治疗心血管疾病的仿制药与原研药的利用情况的影响,分析仿制药替代策略带来的经济效益,为完善相关药物政策提供实证依据。
1 资料与方法
1.1 目标疾病与目标药物
本研究根据《中国高血压防治指南2018 年修订版》[6]中常用降压药及《冠心病合理用药指南第2 版》[7]中常用治疗冠心病药对照该院药品使用目录,选择使用比例高,既有仿制药又有对应原研药的口服固体制剂品种。由于缓、控释剂型与普通制剂成本不同,所以本研究均选取相同剂型药物。另外,为了进行对比,单独选取了中选带量采购品种的原研药福辛普利作为对照(该药品没有对应仿制药品种),分析其在带量采购政策实施前后的药物利用状况的变化,并与其他仿制药进行比较。
共选取高血压和冠心病的目标药物11 种,分别是治疗高血压的降压药物:硝苯地平、氨氯地平、缬沙坦、厄贝沙坦氢氯噻嗪、坎地沙坦、替米沙坦、替米沙坦氢氯噻嗪、奥美沙坦;治疗冠心病的药物:氯吡格雷、阿托伐他汀、瑞舒伐他汀。其中氨氯地平、厄贝沙坦氢氯噻嗪、氯吡格雷、阿托伐他汀、瑞舒伐他汀5 个仿制药品种为带量采购目录品种(其对应原研药未中选带量采购),即中选品种,其余6 个仿制药及其对应的原研药品种均为非带量采购目录品种,即未中选品种。
1.2 数据来源
数据来源于上海市某三级医院的药品信息管理系统,分别抽取2018 年4 月1 日至9 月30 日及2019 年4 月1 日至9 月30 日该院用药数据,包括药品使用量、销售金额等。本研究采用世界卫生组织(WHO)官方网站提供的药物限定日剂量(defined daily dose, DDD)确定各药物的DDD 值。因为高血压的复方制剂厄贝沙坦氢氯噻嗪和替米沙坦氢氯噻嗪无法在WHO 网站直接查询到DDD 值,所以根据WHO 发布的《ATC 分类和DDD 分配指南(2020)》[8]分配原则,可以采用日维持剂量,且DDD 值为每日给药的片数。
1.3 方法
1.3.1 使用数量和使用金额占比
医院药品零加成后,医院销售价等于采购价,统一采用药品采购价作为研究对象。研究时间分两组:政策实施前(2018 年4 月至9 月)和政策实施后(2019 年4 月至9 月)。研究中某一种药物的使用数量可以标化为该药品的用量(DDDs),DDDs =某药品的消耗总剂量(mg)/该药DDD 值(mg),DDDs 反映了某药物的使用人数和人均使用频率,该值越大,表明使用人数越多或人均使用率越高[9];用一个DDD 的购买费用作为该药物的日费用,以此反映该药物的可负担性。日费用(DDDc)=[某药品采购价/该药每盒的剂量(mg)]×该药DDD 值(mg)。
中选和未中选原研药或者仿制药的使用数量和金额占比为该组内对应类型原研药或仿制药的DDDs 和使用金额,分别除以原研药和仿制药的使用数量总DDDs 和使用总金额。原研药或者仿制药的使用数量和金额占比为两种类型的原研或仿制药使用数量和金额占比的总和。
1.3.2 日费用及使用数量
以每组中选和未中选原研药或仿制药DDDc的加权平均费用作为研究对象,观察政策实施前后两种类型原研药及仿制药的日费用和使用数量的变化情况。原研药和仿制药DDDc 是所有原研或仿制药DDDc 的加权平均价格。
1.3.3 潜在费用节省率
因为药品的品种一直处于动态变化之中,而且每年的就诊人数在不断增长,本研究分别将政策实施前后的仿制药及原研药的数据进行分析,得到每个目标药品的日费用比及潜在费用节省情况。
仿制药与原研药的日费用比=仿制药DDDc/原研药DDDc×100%。
潜在节省的药品费用是指如果药物使用量不变,以仿制药替代原研药可以节省的费用。潜在费用节省率是指某药品节省的费用除以该原研药在4 月至9 月的使用金额。
节省费用(P)=Σ(原研药DDDc-仿制药DDDc)×原研药DDDs
潜在费用节省率=(P/原研药4 月至9 月使用金额)×100%
2 结果
2.1 使用数量和使用金额占比
政策实施前后原研药和仿制药使用数量及使用金额占比见表1。
由表1 可知,政策实施后,未中选和中选的原研药使用数量占比都呈现下降趋势,分别下降了12.52%和46.86%。未中选原研药使用金额占比呈现上升趋势,上升了47.24% ,而中选原研药使用金额占比下降了34.17%。未中选和中选的仿制药使用数量占比和金额占比都呈上升趋势,使用数量占比分别上升了30.76%、253.54%,使用金额占比分别上升了99.16%、47.28%。所有目标药物原研药使用数量和使用金额占比呈现下降趋势,使用数量占比下降更快。使用数量占比由84.32%下降至58.12%,降幅为31.07%;使用金额占比由86.02%下降至78.16%,降幅为9.14%。仿制药的使用数量和使用金额占比都呈现上升趋势,其中使用数量占比上升更快,上升了167.09%,使用金额占比上升了56.22%。
2.2 日费用及使用数量
带量采购政策实施前后目标药品原研药和仿制药DDDc、DDDs 及使用总金额见表2 和表3。
由表2 和表3 可知,政策实施后,总的药品使用数量增加了10.44%,使用总金额却下降了36.55%。11 种目标药物原研和仿制品种的DDDc 均呈下降趋势,但是仿制药下降幅度更大,降幅达到66.45%,而原研药价格降幅为24.24%;仿制药与原研药在两组中加权平均日费用的比值从0.87 下降到0.39,费用差距明显变大。未中选的原研药DDDc 下降了3.25%,中选的下降28.77%;而仿制药则分别下降了12.08%、76.10%。相比于政策实施前,原研药使用量呈现下降趋势,下降了23.88%;而仿制药使用量呈现上升趋势,上升了194.98%,仿制药使用率明显提高。其中未中选和中选的原研药使用数量分别下降3.38%、41.31%;仿制药分别增加44.27%、290.54%。对照药品中选原研品种福辛普利的DDDs 由3099 增加到5451,增加了75.90%,DDDc 由4.20 元下降至1.26 元,下降了70.00%。福辛普利日费用下降幅度与中选仿制药品种相似,且远高于未中选原研药的下降幅度,但其使用量的增加幅度不如中选仿制药品种,可能与该药本身临床应用较少有关。
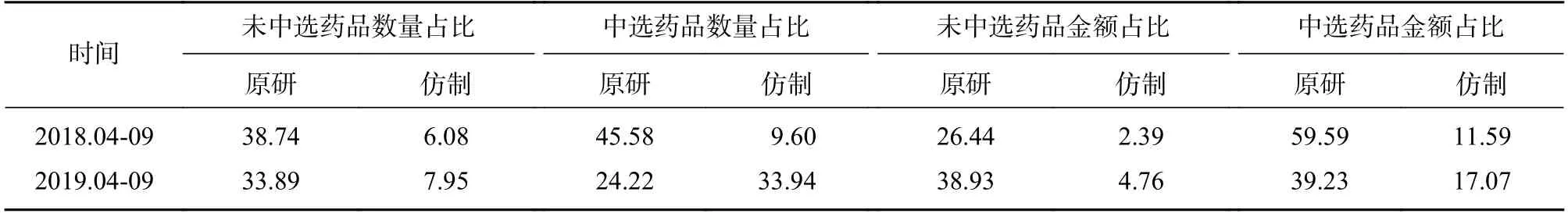
表1 带量采购政策实施前后原研药和仿制药使用数量及使用金额占比(%)

表2 带量采购政策实施前后原研药和仿制药的日费用(单位:元)

表3 带量采购政策实施前后原研药和仿制药的总用量及总金额
2.3 仿制药与原研药日费用比和潜在费用节省率
带量采购政策实施前后各目标药物仿制药与原研药日费用比和潜在费用节省率见表4 和表5(表格中药企名称为简称)。

表4 带量采购政策实施前11 种药物仿制药与原研药日费用比及潜在费用节省率
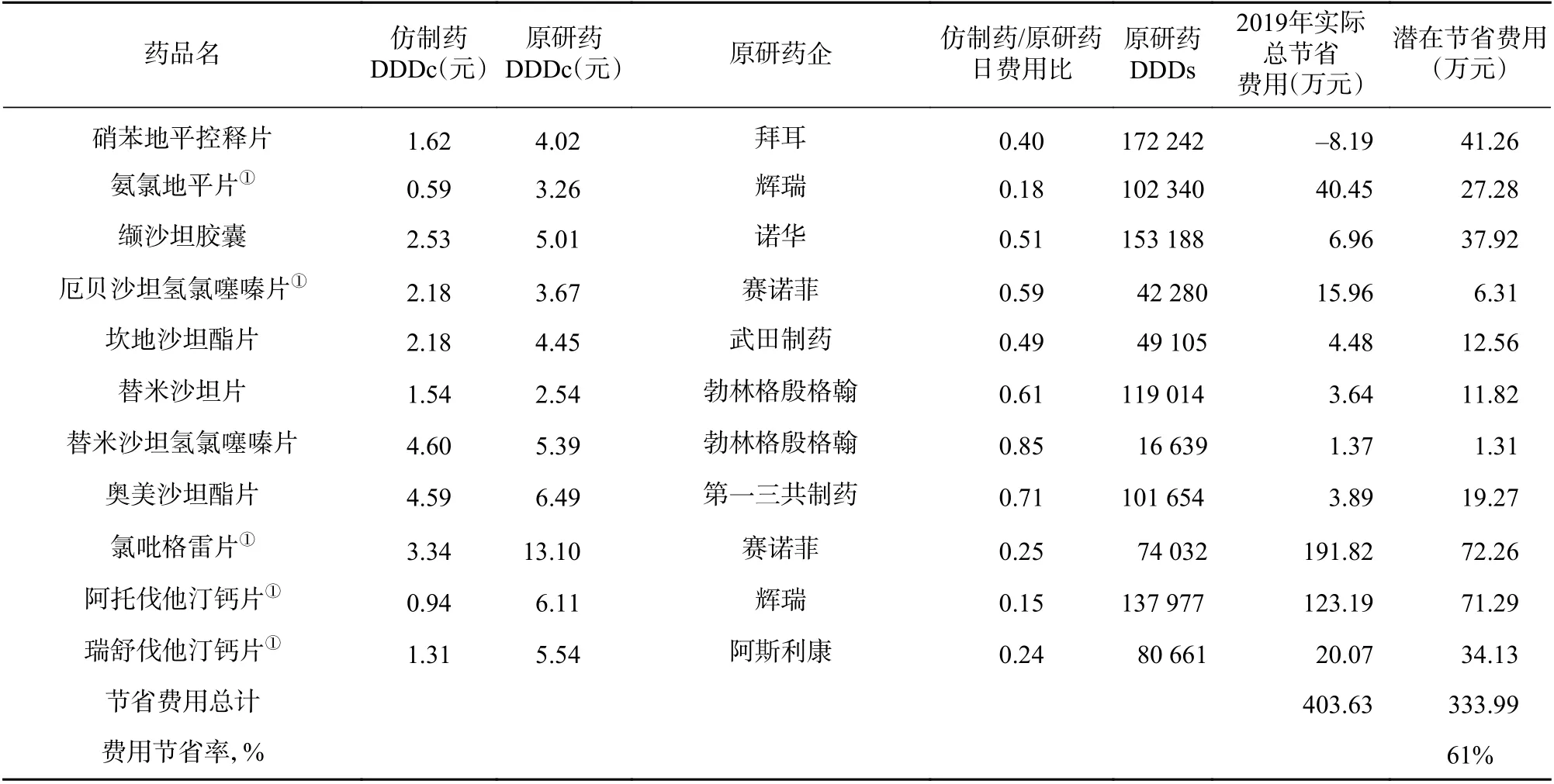
表5 带量采购政策实施后11 种药物仿制药与原研药日费用比及潜在费用节省率
政策实施前后,11 种目标药物仿制药与原研药的日费用比分别在0.42~0.91、0.15~0.85 之间。两组中日费用比差异最大的分别是坎地沙坦酯片和阿托伐他汀钙片,最小的是瑞舒伐他汀钙片和替米沙坦氢氯噻嗪片。该政策实施后,原研药和仿制药销售总金额减少了403.63 万元。如果将政策实施前后目标药品原研药全部替换成仿制药,则该医院分别可节省潜在费用为337.03、333.99 万元;潜在费用节省率为35%、61%。由于带量采购政策实施后,除硝苯地平、替米沙坦、阿托伐他汀和瑞舒伐他汀外,原研药品种使用数量下降,而原研药与仿制药DDDc 差值下降并不明显,导致潜在节省费用减少了66.41 万元,故政策实施后潜在节省费用下降不是十分明显。因为潜在节省费用变化不大,而原研药使用金额却大幅下降,所以潜在费用节省率相对于政策实施前变化十分明显。
3 讨论
3.1 带量采购政策对仿制药替代和药品费用的影响
带量采购政策实施后,仿制药使用数量DDDs 大幅增加,原研药使用数量下降,患者的药品费用明显减少。仿制药使用数量急剧上升是因为大部分中选品种为仿制药,该政策执行下,医院每月必须要完成约定额度的中选品种使用数量,否则将受到处罚,如政府部门减少对医院改革的奖励资金、取消医院的医保定点资格以及降低医院的等级等[10]。同时对医生处方用药产生一定的行政压力,如医院对未优先使用带量采购药品的医生进行经济惩罚和约谈等,利用行政措施促使医生使用中选品种。由于以量换价政策的实施,药品价格降低,在医生和药师的用药教育下,部分患者愿意接受效果相同而价格更低的仿制药进行治疗。并且中选药品价格下降对未中选的药品产生“波纹效应”[11],导致药品的整体价格下降。
3.2 带量采购政策对仿制药使用的数量和金额占比产生影响
政策实施后,11 种目标药品仿制药使用数量及金额占比上升明显,如仿制药使用金额占比分别由13.98%上升到21.84%,这一结果与北京市85 家二、三级公立医院调查的结果相似,其心血管类仿制药金额占比为18.93%[12]。然而,长期以来,在医师和患者中业已形成了仿制药质量和疗效远不及原研药的认知。只有保证仿制药质量和效果与原研药相同,仿制药才能真正的替代原研药,因此我国仍需要加快仿制药一致性评价。研究中发现仿制药使用率低于原研药,可能与医生的处方习惯和患者对仿制药的态度有关。本文未中选品种有一半以上,医生受到的带量采购政策的约束较少,在临床诊疗过程中,可能会优先选择同样治疗心血管疾病且存在原研产品的药物。虽然药监部门宣称仿制药与原研药拥有相同的质量和疗效,但临床疗效评价的真实世界证据的缺乏,使医生和患者对于仿制药的效果仍然有很多顾虑[13]。因此,政府部门应鼓励相关企业和医疗机构开展仿制药与原研药一致性研究,确证仿制药在临床实际使用过程中是否能够真正有效替代原研药,并及时公布相关研究结果。同时,需要制定更详细的临床用药指南来规范医师的处方行为;完善奖励机制,鼓励医生和药师优先使用仿制药,如向医生和患者普及仿制药的相关知识,提高仿制药的替代使用率。对仿制药宣传教育活动进行适当的资金支持;扩大在权威媒体上的宣传;积极进行社区教育,帮助患者了解仿制药和一致性评价制度,减少医患之间的矛盾。
3.3 带量采购政策对原研药与仿制药价格差异的影响
政策实施后11 种目标药物的原研药比仿制药价格高出548.03%~17.15%,大部分药品超过了原研与仿制药价格差应在30%以下的规定[14]。这一结果与我国某省198 个样本药品调查结果吻合,该省原研药与仿制药价格差异倍数的均值为3.6 倍[15]。原研药因其质量优势通常与仿制药实行区别定价,缺乏竞争导致价格水平较高,仿制药竞争激烈导致价格较低。并且带量采购政策实施后,仿制药价格下降明显,原研药价格降幅较小,导致原研药与仿制药价格差进一步增大。因此,政府应该发挥主导作用,加强对原研和仿制药品价格的监管力度;药品企业在降价时,应该以保证药品质量为前提,遵循经济规律,避免出现过去集中招标采购的断供和弃标现象。
综上,带量采购政策实施后,心血管类原研药使用数量和金额下降,仿制药使用数量上升,患者的药品费用支出减少;仿制药的替代率仍然较低,存在很大的费用节省空间;原研药与仿制药价格差距增大。本文中,带量采购政策实施对药物利用的经济性方面产生了积极影响。带量采购的目的,通过促进竞争,推动药品降价和仿制药替代,通过量价挂钩、及时回款降低医药企业销售费用和财务成本,进一步降低药品价格。通过设定质量门槛,让患者以更低廉的价格用上质量高效的药品。本文发现政策实施后药品价格下降,仿制药替代效应明显, DDDc 下降的同时DDDs 上涨,总体使用金额下降,改革基本达到预期目标。当然,带量采购还面临着如何保障质量、如何提升药品企业参与一致性评价的积极性、医院使用中选药品的积极性等挑战,需要配套政策加以完善。比如,应当进一步加大仿制药替代原研药的政策宣传,扩大政策实施的范围,加快仿制药一致性评价进程和采取措施避免原研药与仿制药价格差距的扩大。
本研究不足之处是在上海市的1 家公立三级医院进行的研究,仅选择了治疗心血管疾病的11 种药物,分析范围有一定局限性。未来的研究可以进一步扩大研究范围,将该城市不同级别医院都作为研究对象,按照治疗的不同疾病,分析各药品的原研药和仿制药使用情况,提供更全面的参考。

