游泳训练辅助治疗新生儿支气管肺发育不良的临床观察
刘敬秋,钟森,李莉,赵旸,李文芳,余平
(1.锦州医科大学研究生学院,辽宁 锦州 121000;2.湖北医药学院附属人民医院儿童医疗中心,湖北 十堰 442000)
支气管肺发育不良(bronchopulm-onary dysplasia,BPD)是早产儿、尤其小早产儿最常见的肺部并发症之一,是一种伴有持续性呼吸窘迫的肺部疾病,也称新生儿慢性肺病(chronic lung disease,CLD)。近年来,随着我国围产期医学技术的不断革新,BPD的发病率也呈逐年上升趋势,尽管新生儿重症监护技术取得了较大的飞跃,其高病死率和不良预后仍不容乐观。反复呼吸道感染、肺心病、持续性肺动脉高压均可引起BPD患儿猝死。临床上采用常规的治疗方法能够在一定程度上缓解疾病的症状,但治疗效果欠佳,患儿的生存质量、生长发育仍受其严重影响。如何提高BPD患儿的生存率,改善其生活质量,减少患儿相关疾病并发症,是目前临床儿科医生亟待解决的难题。目前,有关运动理疗方法改善婴幼儿及成年人慢性肺部疾病患者预后已有大量报道[1-3],而游泳训练辅助治疗支气管肺发育不良研究及报道甚少。本文旨在探讨水疗训练治疗BPD的临床效果,现将其分析如下。
1 资料与方法
1.1 临床资料
按照纳入标准及排除标准,筛选十堰市人民医院新生儿科自2012年1月1日至2018年12月31日期间收治的BPD患儿70例,将其作为研究对象,按随机数字表分为对照组和观察组,每组各为35例。全部入组患儿家长均签署知情同意书,均符合以下纳入标准:胎龄<37 w,生后24 h内入院;住院时间超过28 d;出生后持续用氧≥28 d。患儿家属知情同意,并签署知情同意书,同时获医院伦理委员会批准。排除标准:(1)住院期间患儿家属放弃治疗;(2)合并有严重的先天性心血管畸形、先天性遗传代谢性疾病等疾病者;(3)生后28 d已有明确严重的肝肾功能损害者、严重的心肌损害者及中度以上的贫血者。其中,对照组:35例,包括男21例,女14例;胎龄28~34 w,平均胎龄(29.40±1.71) w;出生体重890~2170 g,平均出生体重:(1290.86±358.55) g。观察组:35例,包括男19例,女16例;胎龄27~34 w,平均胎龄(29.19±1.60) w;出生体重850~210 g,平均出生体重:(1236.86±260.81)g。两组患儿的性别、胎龄、出生体重、羊水异常、手术室内插管、产前有无应用激素、有无宫内窘迫、有无胎膜早破、机械通气时间、无创呼吸机辅助通气时间、生后28 d内并发症、BPD严重程度无统计学意义,见表1、2。
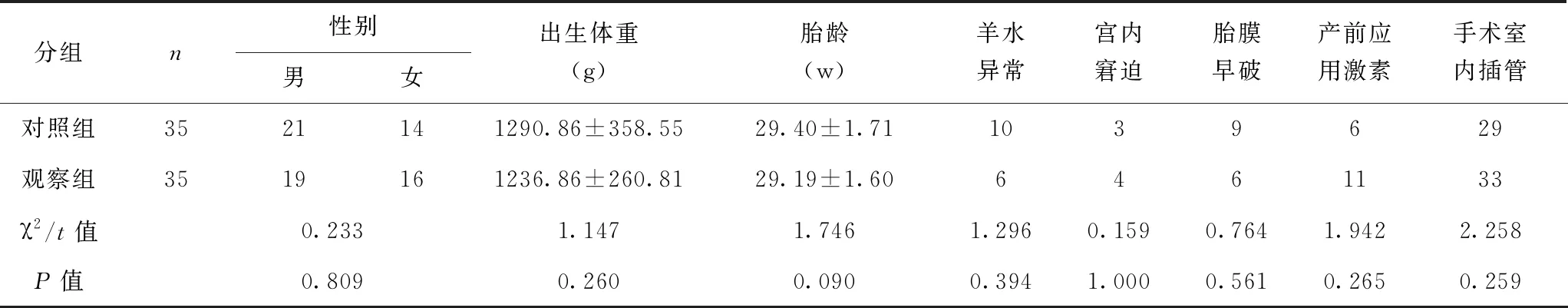
表1 观察组与对照组一般资料比较

表2 观察组与对照组一般资料比较
1.2 治疗方法
对照组患儿采取常规治疗:吸氧治疗,保持气道通畅,同时给予小剂量地塞米松、利尿剂、雾化吸入、营养支持治疗,维持患儿水电解质平衡。观察组BPD患儿在常规治疗的基础上,加用游泳训练治疗。观察组患儿当达到以下标准开始加用游泳训练辅助治疗:(1)体重达到2.0 kg以上,纠正胎龄37 w以上;(2)生后28 d以内肺出血、气胸、败血症、休克、坏死性小肠结肠炎等严重并发症均已治愈;(3)无发热、咳嗽等感染体征,感染指标均在正常范围内;(4)能够耐受高流量鼻导管吸氧或箱式给氧(氧浓度3~5 L/min)。
参加游泳训练的BPD患儿均取得家长同意,患儿需能耐受高流量鼻导管吸氧,训练时,可予以患儿一定氧浓度吸入,部分患儿可适当上调一定氧浓度,保证患儿面色、口唇红润。训练前雾化吸入治疗,雾化吸入治疗后再予以手法拍背,促进患儿痰液排出,再清除患儿呼吸道分泌物,保持呼吸道通畅。训练前先在患儿脐部贴好防水贴,训练时间选择在患儿餐前或餐后2 h后进行,从而可避免患儿因腹部过度饱胀引起不适甚至呕吐而引发窒息。训练室选择在新生儿游泳室内进行,将室内温度调至28 ℃,游泳池内套好一次性薄膜水袋,保证水袋为一人一袋。再将游泳池内加入温水,水温调至38~40 ℃。为患儿选择合适的游泳圈,游泳圈双气囊充气至90%左右。训练前仔细检查气囊确保游泳圈无漏气。训练时从前往后套入患儿颈部,再扣好双排保险扣。
此次游泳训练主要采用双人辅助BPD患儿游泳,游泳方式选择为胸式泳式及背部泳式。其中一人主要托举患儿,首先将拇指放在患儿下颌关节上方,中指在下颌骨下,右手食指水平放在下颌骨下面,左前臂则支撑患儿头部,从而维持患儿头部轻度屈曲,保持于中线位。患儿保持轻度屈曲可抑制伸肌紧张的模式,并利用新生儿蛙泳的蹬腿促进肢体外展。而保持中线位可抑制患儿非对称性紧张性颈反射。另一人可在水中刺激患儿足底,增强患儿在水中运动频率。在游泳过程中,避免患儿哭闹,保持患儿头部在水面以上。每日进行1次游泳训练,每次训练5~10 min,训练完毕后予以擦浴,再返回温箱。每次训练均由专门的护理人员进行记录,在执行呼吸功能训练前、训练时及训练结束后均应由专门的医师适时评估。期间密切观察患儿是否有面色、口唇紫绀,是否有呼吸费力及吸气性三凹征,从而判断患儿能否耐受训练,合理把握游泳时间。一旦发生不良反应,应立即停止训练,并对患儿及时进行对症处理。
1.3 观察指标
比较两组患儿治疗2 w后临床疗效、动脉血气分析、停氧时间、住院时间、全肠内营养时间、出生时与出院时体格发育、出生28 d以后新的并发症指标。其中临床疗效判定包括:根据停氧标准评价疗效,停氧标准为患儿停吸氧后氧饱和度可维持88%~93%。(1)显效:治疗7 d以内能停氧;(2)有效:治疗7~14 d停氧,平静状态下无需吸氧,仅哭闹时需要吸氧;(3)无效:治疗14 d后,患儿仍需要继续维持吸氧治疗。有效率=(显效+有效)/总例数×100.00%。
1.4 统计学方法

2 结 果
2.1 两组患儿治疗2 w后临床疗效比较
观察组患儿总有效率91.43%,对照组总有效率60%,观察组总有效率显著高于对照组,两组总有效率比较有统计学意义(P<0.05),见表3。
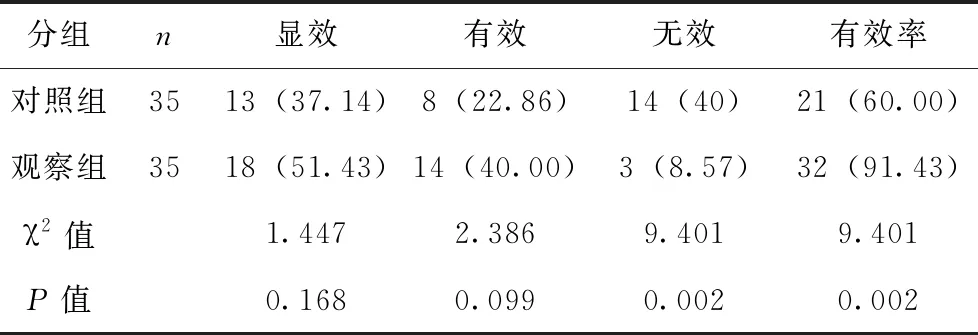
表3 对照组与观察组治疗2 w后临床疗效比较[n,(%)]
2.2 对照组与观察组治疗2 w后动脉血气分析比较
两组患儿治疗前PaCO2、PaO2无统计学差异(P<0.05)。经治疗2 w后,两组患儿的PaO2、PaCO2均较治疗前显著改善,且观察组治疗2 w的PaO2、PaCO2均优于对照组,差异有统计学意义(P<0.05),见表4。
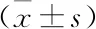
表4 对照组与观察组治疗2 w后动脉血气分析比较
2.3 两组患儿停氧时间、住院时间、全肠内营养时间比较
观察组患儿停氧时间、住院时间、全肠内营养时间均低于对照组,差异均具有统计学意义(P<0.05),见表5。
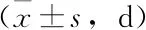
表5 对照组与观察组停氧时间、住院时间、
2.4 两组患儿出生时与纠正胎龄40 w体格发育方面的比较
观察组与对照组患儿出生时身长、体重比较无统计学差异(P>0.05),纠正胎龄40 w时观察组身长、体重均高于对照组,且差异均具有统计学意义(P<0.05),见表6。
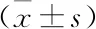
表6 对照组与观察组出生时与纠正胎龄40 w时体格发育方面的比较
3 讨 论
支气管肺发育不良(BPD)是一种早产儿常见的严重肺部后遗症,患儿常难以脱氧,不仅在新生儿阶段严重影响患儿的生存率,同时对患儿肺部造成的打击可以一直持续到儿童期乃至成年期[4-5]。此外经过重重考验存活下来的BPD患儿在生后两年内常比普通早产儿更易发生反复的呼吸道感染而再返院,更有甚者出现呼吸衰竭而收入儿童重症监护室治疗,其发生死亡的风险也较非 BPD 患儿增加30%[6-7]。
尽管围产期新生儿的救治技术得到了很大的进步,但治疗BPD手段仍然十分有限,目前,临床上针对BPD的治疗并无有效的、安全的治疗措施,主要是对症治疗[8]。BPD患儿仍然面临着住院时间长、花费巨大、高致残率以及高致死率,其存活率、生活质量仍然受到严重威胁,患儿的家庭和社会医疗系统也将面临担负沉重的经济压力[9-10]。游泳训练是用于促进肺功能康复的有效措施,在儿童及成年人慢性肺部疾病中发挥了重要的作用。
本次研究旨在探讨游泳训练的运动辅助治疗在BPD患儿中治疗的应用效果,将游泳训练治疗联合常规治疗与单用常规治疗进行比较,结果显示观察组总有效率更高,吸氧时间、住院时间、全肠内营养时间更短,住院费用更低,表明联合游泳训练辅助治疗优势更为突出。研究发现游泳训练时,水独特的浮力作用一方面可以削弱重力对循环系统的影响,增加机体的回心血量,增强患儿心肌功能,起到了增强机体调节血液循环速度的作用[2]1586-1595。另一方面,患儿在水中水对患儿的胸廓也产生了一定的挤压作用,增强呼吸机的收缩作用,从而使得患儿的肺功能得到锻炼,对心肺功能的改善发挥着重要的作用[11]。谭静等[12]发现游泳训练的运动方式可以增加机体线粒体密度,改善机体氧和状态,同时一定强度的训练也能增强机体肌纤维毛细血管化,肌肉纤维的能力,延迟机体无氧代谢。而我们的研究结果也表明了经过游泳训练的观察组患儿低氧血症、二氧化碳潴留情况较对照组改善更明显。
另外,也有研究发现,游泳训练对机体胃泌素、胰岛素的释放有促进作用,可以增强患儿对食物中营养成分进行深度消化、吸收,加快脑及体格的发育[13]。水花的拍打作用可以使患儿感到舒适、放松,对患儿的外周血管发挥了按摩作用,不仅使患儿更为舒适、放松,对患儿的身心状况也有部分调节作用,同时这种消耗患儿体力方式也能够提高患儿的睡眠质量,提高患儿的身体质量[14]。而且通过游泳的运动训练方式,还可以增强机体对炎症有积极作用,从而促进机体功能恢复,增强患有肺部慢性疾病患者的运动耐力[15-16]。此外,研究发现游泳训练时患儿在水中的情景与在母体子宫内的羊水环境相似,患儿能很快地适应水中环境,也促进了患儿对外界环境的适应能力[17]。
综上所述,游泳训练辅助治疗BPD可改善患儿二氧化碳潴留及低氧血症,有效缩短氧依赖时间、住院时间,并减少住院费用。由于本次研究为单中心研究,样本数量小,仍需进行多中心进一步研究证实。

