Stanford B型主动脉夹层急性期和非急性期TEVAR的有效性和安全性比较:单中心前瞻性队列研究*
刘 华, 张 军△, 刘 斌, 张群献, 刘 涛, 罗 玲, 贺桂莲
1十堰市太和医院(湖北医药学院附属医院)胸心大血管外科,十堰 4420002华中科技大学同济医学院附属同济医院神经内科,武汉 430030
急性Stanford B型主动脉夹层(acute type B aortic dissection,ATBAD)是临床最常见主动脉急症,预后差,病死率高[1]。Dake等[2]1999年首次报道覆膜支架成功治疗主动脉夹层,为主动脉夹层的外科治疗带来一种新的很有前途的方法。Demers等[3]2004年报道的支架治疗主动脉夹层5~10年的随访结果表明,其术后严重并发症发生率低、30 d及中远期主动脉相关死亡率低。胸主动脉夹层腔内修复术(thoracic endovascular aortic repair,TEVAR)主要通过隔绝夹层裂口恢复正向真腔血流,改善远端脏器灌注,预防假腔扩张,促进假腔血栓化[4-5]。目前,TEVAR术已成为治疗B型主动脉夹层病变的首选方法[6]。然而对于急性期和非急性期Stanford B型夹层的手术方式选择,仍存在较大争议。本文采用前瞻性队列研究比较急性期和非急性期Stanford B型夹层患者行TEVAR术的有效性和安全性,为主动脉夹层患者治疗时机的选择提供依据。
1 资料与方法
1.1 一般资料
收集2010年12月至2016年4月于十堰市太和医院胸心大血管外科行TEVAR治疗的Stanford B型主动脉夹层患者144例的临床资料。采用电话随访法,记录全面的临床资料和随访数据。纳入标准:①明确诊断为B型主动脉夹层;②近端破口未累及左颈总动脉;③无法控制的胸痛和顽固性高血压;④降主动脉周围或纵隔血肿进行性扩大,夹层濒临破裂风险。排除标准:①主动脉夹层近端逆向撕裂,由B型主动脉夹层进展到A型主动脉夹层;②创伤性胸主动脉夹层;③主动脉夹层进展为胸腹主动脉瘤。
诊断标准:主动脉夹层指主动脉腔内的血液从主动脉内膜撕裂处进入主动脉中膜,使中膜分离,沿主动脉长轴方向扩展形成主动脉壁的真假两腔分离状态。破口位于左侧锁骨下动脉开口以远2~5 cm,向远端累及至髂动脉形成Stanford B型主动脉夹层。
所有主动脉夹层患者均行计算机断层扫描血管造影+三维重建检查(computer tomography angiography,CTA+3D reconstruction inspection),以明确夹层累及范围、破口位置以及重要分支受累情况。一旦患者主动脉夹层合并高血压病诊断明确,术前静脉使用硝酸甘油泵,联合口服血管紧张素转化酶抑制剂、钙离子拮抗剂及β受体阻断药控制血压,应用镇痛和冬眠制剂等控制疼痛症状,预防患者躁动。药物治疗目标应使血压控制在100~120 mmHg /70~80 mmHg,心率控制在60~70次/min。
根据发病至行TEVAR术时间将患者分为急性期组(≤2周,n=83)、非急性期组(>2周,n=61)。两组患者的临床基线资料比较差异无统计学意义(均P>0.05),具有可比性,见表1。本研究经十堰市太和医院伦理委员会批准,患者均签署知情同意书。

表1 两组患者临床基线资料比较 [例(%)]Table 1 Comparison of clinical baseline data between the two groups[cases(%)]
1.2 手术方法
术前准备:行全主动脉CTA明确破口位置、大小及数目、夹层累及范围,确定近远端安全锚定区,评估椎动脉、根最大动脉(Adamkiewicz artery)、髂股动脉解剖特点,薄层CT资料以DICOM格式录入工作站,再次评估拟订手术方案,确定支架选择。胸主动脉覆膜支架的近端直径选择是在主动脉近端锚定区直径基础上增加5%~10%。远端支架直径根据胸主动脉段真腔直径/主动脉直径比选择,比值大于0.3者,选择锥度2~6 mm的支架,比值小于0.3者,选择锥度为8 mm的支架或限制性裸支架。
麻醉及手术方法:行气管插管+静脉麻醉。入路:股动脉切开,右股总动脉首选,若右股总动脉受累,则选左股总动脉。TEVAR:夹层未累及左锁骨下动脉开口,但夹层破口距左锁骨下动脉开口15 mm以内或者夹层真假腔难辨时,采用左肱动脉穿刺造影。股动脉切开后置入6 F短鞘,静脉肝素化(0.8 mg/kg)后在DSA下行腔内导管导丝操作,明确泥鳅导丝在血管真腔内后,胸腹主动脉逐段造影,确定支架近远端锚定区。交换超硬导丝并引导自膨式覆膜支架,到达预定锚定位置,控制性降压,使收缩压降至90~100 mmHg,左手固定支架内鞘,右手推出外鞘,支架自动膨开,快速释放移植物,使其封堵原发破口。支架释放完全后,再次造影明确支架近远端锚定位置、夹层隔绝及有无内漏情况。围术期严格药物控制血压及镇痛,无发热、白细胞明显升高的患者不需常规预防性应用抗生素。合并动脉粥样硬化患者于TEVAR后12 h给予口服拜阿司匹林片100 mg/d。
1.3 数据收集及随访方法
患者出院后分别于术后第1个月、6个月、1年进行随访,行全主动脉CTA检查,连续随访3年。记录死亡时间及原因、夹层近远端再发新夹层及其他合并症等。
1.4 统计学分析
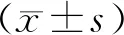
2 结果
2.1 两组临床资料比较
急性期组夹层破口大于5 mm、夹层濒临破裂、坠积性肺炎、胸腔积液、肠系膜上动脉灌注不良、肾功能不全、D-二聚体>0.5 ng/mL的发生率均高于非急性期组,差异均有统计学意义(均P<0.05);胸痛、下肢麻木疼痛的发生率急性期组与非急性期组比较,差异均无统计学意义(均P>0.05)。详见表2。

表2 两组术前临床资料比较[例(%)]Table 2 Comparison of preoperative clinical data between the two groups[cases(%)]
2.2 两组覆膜支架选择及术后并发症比较
144例患者手术共释放支架207枚。两组植入支架的数目、长度、近远端直径比较,差异均无统计学意义(均P>0.05),两组围术期出现死亡、截瘫、内漏、谵妄等情况比较,差异均无统计学意义(均P>0.05)。见表3、4。

表3 两组TEVAR覆膜支架的比较Table 3 Comparison of the stents between the two groups by
围手术期患者死亡共7例,急性期组5例,非急性期组2例。其中急性期组夹层近端逆撕致心包填塞2例,急性心梗死亡2例,大量血胸失血性休克死亡1例;非急性期组夹层破裂死亡2例。TEVAR发生Ⅰa型内漏急性期组16例,非急性期组12例。其中2例急性期组患者中等量Ⅰa型内漏,近端放置了2枚支架成功封堵破口,其余为少量内漏12月内复查血栓化。术后发生截瘫共4例,急性期和非急性期组各2例,3例为一过性脊髓缺血,给予保守治疗后1月内康复,1例永久性截瘫为急性期组。术后发生谵妄共27例,急性期组14例,非急性期组13例,8例发生于直接封堵左锁骨下动脉而没有重建左椎动脉,均在24~72 h后缓解。单侧肾梗死9例、肾功能障碍6例(其中1例导致永久透析,均为术前有肾动脉缺血的主动脉夹层患者)、股动脉切口并发症4例(2例股动脉断裂行人工血管修补、2例为切口愈合不良)。

表4 两组TEVAR术后并发症比较[例(%)]Table 4 Comparison of postoperative complications of TEVAR between the two groups[Cases(%)]
2.3 两组远期随访结果比较
144例患者中12例失访,其余132例随访36个月,随访率为91.7%(132/144)。随访期内共有14例死亡,急性期组全因死亡7例,其中主动脉源性死亡4例,脑血管意外1例,消化道出血1例,恶性肿瘤1例;非急性期全因死亡7例,其中主动脉源性死亡3例,脑血管意外2例,肺部感染1例,心肌梗死1例。随访期间急性期组再次TEVAR者10例。主动脉重塑(即膈肌水平降主动脉直径较术前减少0.5 cm以上)急性期组60例,非急性期组31例。其中胸主动脉远端扩张急性期组发生率较非急性期组低,主动脉重塑率急性期组较非急性期组高,且差异均有统计学意义(均P<0.01)。两组随访结果比较见表5。

表5 两组3年随访结果比较[例(%)]Table 5 Comparison of 3-year follow-up results between the two groups[cases(%)]
2.4 Stanford B型主动脉夹层腔内修复术生存分析
Kaplan-Meier生存分析曲线表明,3年随访期间两组患者生存率比较,差异无统计学意义(P=0.402),见图1。

图1 急性期和非急性期行TEVAR的Stanford B型主动脉夹层患者生存曲线比较Fig.1 Comparison of survival curves of acute phase and non-acute phase Stanford type B aortic dissection treated with TEVAR
2.5 Standford B型夹层临床死亡危险因素Logistic回归分析
Logistic回归分析结果显示,患者入院时胸腔积液、伴发冠心病为Standford B型主动脉夹层TEVAR治疗后死亡的独立危险因素(OR=28.780,95%CI:12.840~87.640,P=0.002;OR=4.687,95%CI:1.654~11.836,P=0.003)。而其他指标未表现出与TEVAR治疗后死亡的独立相关性,见表6。

表6 Standford B型夹层临床死亡危险因素Logistic回归分析结果Table 6 Logistic regression analysis of risk factors for clinical death of Standford type B aortic dissection
3 讨论
目前,腔内治疗逐渐成为主动脉B型夹层的主流治疗方式,但对于急性期、非急性期主动脉夹层的适应证上尚存在争议[7-8]。有不少学者反对急性期进行TEVAR,理由为:①约有73%发病初期无严重并发症,这部分患者经过药物保守治疗效果满意;②复杂的急性主动脉B型夹层的TEVAR手术并发症高达76%,30 d病死率高达21%;③急性期动脉壁水肿支撑力较差,存在支架移位和主动脉内膜损伤。这部分学者认为,急性主动脉B型夹层接受TEVAR的手术适应证仅仅是有致死性并发症者,比如远端脏器灌注不良、主动脉濒临破裂、无法抗拒的疼痛及难以控制的血压等。然而大量未在急性期手术的主动脉夹层患者将进入慢性期,依然将面临主动脉夹层相关的严重事件。本研究144例主动脉夹层患者,其中83例在急性期行TEVAR治疗,分析结果显示总体治疗效果满意,TEVAR成功率达94%,30 d内病死率仅为6%,总并发症发生率为33.7%。Hsieh等[9]比较5755例传统手术和5695例TEVAR治疗急性主动脉B型夹层,结果显示TEVAR具有更低的死亡率(OR=0.60,95%CI:0.46~0.79)。这说明TEVAR技术在急性期治疗主动脉B型夹层优势明显。本中心研究结果表明,积极处理策略可以有效改善远期假腔塑形,减少远端扩张,从而减少慢性期夹层动脉瘤的发生和破裂风险。而且慢性期后主动脉夹层扩张机制目前尚不清楚,急性期手术可阻断主动脉夹层向慢性期进展[10-11]。本研究表明,即使没有严重并发症的B型夹层患者,也应当在急性期行TEVAR。此外本研究还发现2例夹层患者在非急性期手术后仍然发生破裂死亡,是否急性期尽早隔绝夹层破口,减少夹层进一步撕裂,保障血流动力学稳定具有早期优势?这需进一步展开大样本研究。
选择急性期内TEVAR需强调严格把握手术指征,合理采用多种治疗方法,重视近远端锚定区选择和支架选择[12-13]。TEVAR的标准锚定距离建议大于1.5 cm,故对于第1破口与左侧锁骨下动脉距离小于1.5 cm的病例,或破口位于小弯侧的病例,应考虑向近端延长锚定距离,以减少内漏的发生。向近端的锚定延长除了可以根据锚定距离选择全覆盖左侧锁骨下动脉,甚至颈总动脉[14],然后进行各种开窗、烟囱支架或弓上分流手术重建以外,还应该根据主动脉弓的角度选择柔顺性好、近端带有裸区用于锚定的支架,这样不但可以减少内漏,还可以避免近端鸟嘴。为减少支架直径过大导致近端动脉逆向撕裂,直径过小导致支架移位或内漏,同时考虑主动脉直径随心脏搏动会有所改变,近端支架锚定直径可选择在CTA测量的主动脉弓直径上增加5%~10%的策略。远端支架锚定部位的真腔小于1 cm以上的病例,锥度6 mm的覆膜支架可使近远端的支架直径更加适合解剖结构。
综上所述,与非急性期TEVAR相比,急性期TEVAR改善了远期预后,并未增加术后并发症发生率。Stanford B型主动脉夹层可优先考虑急性期TEVAR。

