孕产妇围产期抑郁、孤独感与社会支持的关系:交叉滞后分析
高源敏,王晶,肖菊兰,方帆,陈瑜
(南方医科大学 护理学院,广东 广州 510515)
围产期抑郁包括产前抑郁与产后抑郁,抑郁孕产妇会出现情绪低落、快感缺乏、兴趣减退、注意力下降、自我评价低等症状[1],不仅增加妊娠期并发症与不良妊娠结局发生的风险[2],还会影响后代社会交往与认知情感[3],严重时可能出现自杀意念与自杀行为[4]。因此,确定围产期抑郁的预测因素,协助相关预防工作的开展,对临床孕产妇的身心健康照护有重要意义。既往研究[5]表明,抑郁、孤独感与社会支持之间存在相关性,孤独感在抑郁与社会支持之间存在中介作用。目前,对于围产期抑郁发生机制的相关研究,多采用横断面设计,偏向于现况调查、危险因素分析及心理干预分析,而从产前到产后纵向追踪探讨抑郁、孤独感与社会支持之间相互预测的研究较少。本研究旨在进一步探讨孕产妇抑郁情绪、孤独感与社会支持之间的相互预测关系,以期为孕产妇产前、产后抑郁情绪的调节以及早发现、早干预提供参考依据。
1 对象与方法
1.1 研究对象 2019年6-9月,采用便利抽样法选择在广州市某三级甲等医院产科门诊常规产检的194例孕妇为研究对象。根据Kendall的工作准则,样本量按照调查工具条目数5~10倍估算,考虑10%~20%的脱落率,计算本研究所需样本量约为193~420例。纳入标准:(1)在门诊进行常规产检的孕妇;(2)意识清楚,能理解问卷内容并完成填写;(3)知情同意,自愿参加本研究。排除标准:(1)既往有精神疾病史或现有精神病性障碍;(2)合并某些躯体疾病不能完成问卷填写。所有研究对象对本研究均知情同意,并报院伦理委员会批准。
1.2 方法
1.2.1 调查工具
1.2.1.1 一般资料调查问卷 由研究者自行设计,包括孕妇年龄、职业、居住地、学历、是否为初次妊娠等。
1.2.1.2 爱丁堡产后抑郁量表(Edinburgh postnatal depression scale,EPDS) 由Cox等[6]编制,共10个条目,每个条目按照0、1、2、3分进行4级评分,总分0~30分,得分≥9分代表有抑郁情绪,得分越高表示抑郁程度越严重。该量表在本研究中的Cronbach’s α系数为0.848。
1.2.1.3 ULS-8孤独感量表(UCLA loneliness scale-8,ULS-8) 由Hays等[7]编制,共8个条目,其中6个条目正向计分,2个条目反向计分,采用4级评分法计分,“1分”表示“从不”,“2分”表示“很少”,“3分”表示“有时”,“4分”表示“一直”,总分8~32分,得分越高表示孤独感程度越高。该量表在本研究中的Cronbach’s α系数为0.876。
1.2.1.4 领悟社会支持量表(perceived social support scale,PSSS) 该量表由Zimet编制[8],姜乾金[9]翻译成中文,侧重了解个体自我理解和自我感受的社会支持程度。共包括12个条目,采用Likert 7级评分法,从“极不同意”至“极同意”依次计1~7分,总分为各条目得分之和,得分范围为12~84分,其中得分12~36分代表低支持水平,37~60分代表中等支持水平,61~84分代表高支持水平,得分越高代表感受到的社会支持越多。该量表在本研究中的Cronbach’s α系数为0.947。
1.2.2 调查方法 由经过统一培训的助产士在孕妇常规产检时(T1:孕32~34周)进行首轮现场纸质问卷调查,在其产后1周(T2)开展电话随访,并通过微信一对一发送由问卷星制成的电子版调查问卷。要求助产士熟悉调查目的和注意事项,采用统一的指导语指导孕产妇填写,及时回答孕产妇提出的疑问。纸质问卷填写完毕后当场回收审核,检查有无缺项漏项;电子版问卷发放后24 h内回收审核。本研究T1共发放问卷210份,回收有效问卷205份,有效回收率为97.6%;T2共发放问卷205份,回收有效问卷194份(4例产妇未在该院生产,7例产妇产后出现身体不适),有效回收率为92.4%。
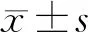
2 结果
2.1 一般资料 194例孕产妇年龄19~43岁,平均(29.55±3.40)岁;职业:全职工作118例(60.8%),半职工作6例(3.1%),无业或家庭主妇70例(36.1%);居住地:城镇140例(72.2%),农村54例(27.8%);学历:研究生14例(7.2%),本科75例(38.7%),专科57例(29.4%),高中及以下48例(24.7%);是否初次妊娠:是77例(39.7%),否117例(60.3%)。
2.2 孕产妇围产期EPDS、ULS-8及PSSS的得分情况 结果显示,194例孕产妇,产前、产后抑郁的发生率分别为37.6%(73/194)、26.3%(51/194),经比较,差异有统计学意义(χ2=5.74,P<0.05)。孕产妇产前与产后EPDS的得分差异有统计学意义(P<0.01),ULS-8及PSSS的得分差异均无统计学意义(均P>0.05),具体情况见表1。

表1 孕产妇围产期EPDS、ULS-8及PSSS的得分情况分)
通过进一步分析ULS-8各条目得分情况,无论产前还是产后,ULS-8得分排名前3的条目包括“我缺少别人的陪伴”、“我感到和其他人疏远了”、“我感到被冷落”,详见表2。

表2 孕产妇产前与产后ULS-8得分排名前3的条目分)
2.3 孕产妇围产期抑郁、孤独感与社会支持的相关分析 Pearson相关性分析显示,无论是产前还是产后,孕产妇的抑郁与孤独感均呈正相关(均P<0.01),孕产妇抑郁与社会支持均呈负相关(均P<0.01),变量间的同步相关和稳定性相关基本一致,适合做进一步的交叉滞后回归分析,见表3。

表3 孕产妇产前与产后EPDS、ULS-8、PSSS得分的相关分析结果(r)
b:P<0.01
2.4 孕产妇围产期抑郁、孤独感与社会支持的交叉滞后分析结果 孕产妇孤独感与抑郁交叉滞后模型拟合结果[χ2/df=1.79,CFI=0.93,TLI=0.91,RMSEA=0.06(90%CI:0.05~0.08)]。产前孤独感能显著预测产后1周的抑郁(β=0.40,SE=0.14,P=0.004),但产前抑郁无法显著预测产后1周的孤独感(β=0.14,SE=0.14,P>0.05),见图1。
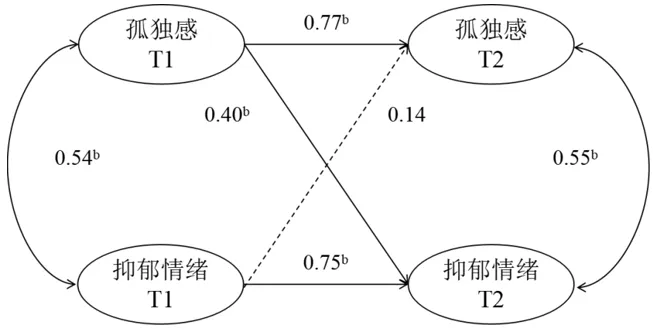
图1 孕产妇孤独感与抑郁间的交叉滞后关系
孕产妇社会支持与抑郁交叉滞后模型拟合结果[χ2/df=1.65,CFI=0.91,TLI=0.90,RMSEA=0.06(90%CI:0.05~0.06)]。产前社会支持能显著预测产后1周的抑郁(β=-0.14,SE=0.08,P<0.001),产前抑郁能显著预测产后1周的社会支持(β=-0.24,SE=0.10,P=0.015),见图2。

图2 孕产妇社会支持与抑郁间的交叉滞后关系
3 讨论
3.1 孕产妇围产期抑郁情绪的特点 本次研究结果显示,孕产妇产前抑郁的发生率为37.6%,产后的发生率为26.3%,呈下降趋势。这可能与下列因素有关:(1)本研究中孕产妇产前抑郁的测评时间点在妊娠晚期,孕妇身体会发生较大变化,器官功能负荷达到最高,容易出现睡眠质量差、食欲减退、夜尿增多等躯体症状[10],诱发抑郁情绪;(2)随着分娩时间临近,孕妇心理压力增加,对胎儿健康、分娩方式、分娩结局、分娩疼痛、育儿保健过分关注和担忧,容易处于应激状态,受到产前抑郁情绪的困扰[11];(3)产后初期,产妇沉浸在为人母的喜悦之中,家人关怀陪伴以及住院期间的临床护理等都对其抑郁情绪的缓解有所帮助。这提示我们,可以在围产保健过程中加强对孕产妇抑郁的筛查,通过孕妇学校给予孕产妇系统、全面的围产期保健知识,尽量满足孕产妇的健康教育需求,如胎儿健康知识、分娩知识、产后恢复知识、新生儿照护知识等,以降低孕产妇的抑郁水平[12]。
3.2 孕产妇围产期孤独感特点及其对抑郁的影响 孤独感是一种主观自觉与社会隔离、所期望的人际关系与实际情况有差距所产生的消极情绪,持续性的孤独感会引发个体自我评价与自我效能感降低,引发抑郁情绪[13]。孤独感还可增加孕产妇患高血压和其他心血管疾病的风险,影响自身健康行为与后代社会交往及认知情感[14]。本次研究结果显示,孕产妇孤独感得分在产后降低,这与既往研究结果相同[15],分析原因可能与产后1周社会支持充足,家人陪伴照护以及新生儿出生喜悦引起孕产妇情感支持增加有关。进一步分析产前与产后孤独感量表条目得分情况,得分排名前3的条目包括“我缺少别人的陪伴”、“我感到和其他人疏远了”、“我感到被冷落”,这提示应加强对孕产妇孤独感的关注与重视,增加孕产妇与家人或外界的沟通交流,拓展孕产妇人际交往范围,以减少其孤独感受与体验。本研究中孕产妇抑郁情绪与孤独感在产前产后均呈中度正相关,孤独感得分越高,抑郁情绪得分随之增高。既往研究[16]显示,孕产妇孤独感可能与缺乏他人支持,自身感到困难和脆弱有关,如婴儿喂养困难或母乳喂养失败,伴侣不能提供正确支持时,可能引起孕产妇自责、挫败、孤独、无助、睡眠不足等问题,觉得自己没有扮演好母亲角色,自我效能感与自我评价降低而诱发抑郁情绪[17];缺乏社交机会与理想的人际关系也与孤独感的发生有关[16],孕产期一定程度上身体受限,产假期间缺乏工作上或朋友间的联系,社会交往活动减少,孕产妇感觉自己被周围世界隔绝而产生孤独感,长期孤独容易使人感到失落、无望、对生活失去信心而引发抑郁。交叉滞后分析结果发现,孕产妇产前孤独感能显著预测产后抑郁的发生。长期孤独易引起心境低落,缺乏语言表达,引发人际困扰,加重社交障碍[18]。建议医护人员与家属为孕产妇提供更多的学习交流平台,改善其生活环境,鼓励孕产妇参与社交活动,增加人际交往,帮助其提高母亲角色转化与适应能力,以维持并提高其社会适应水平,从而减少孤独感受与体验。
3.3 孕产妇围产期社会支持特点及其对抑郁的影响 社会支持是个体主观感受的由他人提供的亲密关系、社会归属、自我价值与物质、信息、情感支持,良好的社会支持是促进正常孕产妇身心健康的重要因素[19]。本次研究结果显示,孕产妇围产期主观感受到的社会支持均处于高支持水平,其社会支持得分在产后增加,这可能与产褥期家人支持照护,月子中心或医护人员提供育儿知识与技能、协助新生儿照护工作有关[20]。高水平的社会支持有助于孕产妇获取知识、减轻负担、增强安全感与适应性行为,保持情绪稳定与提升幸福感[21]。孕产妇抑郁与社会支持在产前、产后均呈负相关,孕产妇社会支持得分越高,其抑郁得分随之降低。家庭成员与孕产妇亲密合作程度影响其社会支持水平与生活质量[22],可在围产期做好身心与物质的充分准备,加强对孕产妇的生活指导和心理护理,帮助其建立良好的社会支持系统,以降低抑郁情绪的水平。交叉滞后分析结果发现,孕产妇产前社会支持能显著预测产后抑郁情绪的发生。家庭支持和资源共享对孕产妇抑郁情绪的发生具有缓冲作用,良好的家庭关系能有效缓解孕产妇围产期的身心不适,增加其积极的情感体验。因此,医护人员应鼓励孕产妇与家庭成员积极交流,引导孕产妇主动倾诉分享,找到家庭归属感,提高其家庭支持水平;还可以指导孕产妇构建较为稳定的健康信息交流网[23],孕产妇之间或同事朋友之间形成同伴关系,为经验分享、信息获取、倾听交流提供便利平台,从而提升孕产妇的社会支持水平。
4 小结
孕产妇产前抑郁的发生率较高,产前、产后抑郁与孤独感呈正相关,与社会支持呈负相关,产前孤独感与社会支持均能够显著预测产后抑郁。建议加强对孕产妇围产期抑郁的筛查,采取针对性干预措施减轻孕产妇孤独感,帮助其提高社会支持水平,以缓解孕产妇的抑郁情况。本次研究仅选取广州市一所医院开展纵向研究,样本代表性及范围有限,今后将开展多中心大样本随机抽样调查,采用更多测量时点与更长时间间隔的纵向追踪设计,以验证本研究结果。

