嗜酸性肉芽肿性多血管炎病例1例报道
杨 翔,袁永平,陈懿建
(赣南医学院 1.2018级硕士研究生;2.第一附属医院血液科,江西 赣州 341000)
1 病例资料
患者,男,76岁,农民,因“胸闷、气紧1月余”于2018年12月14日入院。患者因1月前无明显诱因出现胸闷、气紧,活动后气紧加重,伴咳嗽、咳痰,夜间与清晨为甚,痰为白色,量不多,伴有盗汗,以晨间为主,无咯血,无发热,无头痛、头晕,无恶心、呕吐,曾在当地人民医院就诊,行胸部CT提示:①右上肺叶不规则组织密度影,考虑右上肺叶CA伴周围感染,双肺淋巴及血液转移;②慢性支气管炎伴肺气肿,左下肺叶肺大泡;③双侧胸腔少量积液。考虑为:①肺部感染;②双肺恶性肿瘤;③慢性支气管炎伴肺气肿;④心功能不全;⑤上消化道出血。予左氧氟沙星、头孢米诺抗感染,止咳化痰等对症支持治疗后转入我院。体格检查:体温:36.7 ℃,脉搏:81次/分,呼吸:20次/分,血压:130/85 mmHg。左下腹股沟区淋巴结可触及肿大,约1.5 cm×1.5 cm,活动尚可,无触痛,其余淋巴结未触及肿大。两肺呼吸音粗,可闻及少量干湿性啰音。心率81次/分,律齐,心音正常,心脏各瓣膜听诊区未闻及杂音。腹部平坦,腹肌软,下腹部轻压痛,无反跳痛,未触及腹部包块,肝脾肋下未触及,移动性浊音阴性,肠鸣音正常。肾区位置无叩痛。
入院后辅助检查:12月14日血分析:白细胞7.5×109·L-1,红细胞5.12×1012·L-1,中性细胞比率50.5%,血红蛋白143 g·L-1,血小板370×109·L-1,嗜酸性粒细胞计数1.15×109·L-1,嗜酸性粒细胞比率15.3%;肿瘤相关抗原CA125 36.81 U·mL-1,非小细胞肺癌相关抗原 13.98 ng·mL-1,神经元特异性烯醇化酶 19.8 ng·mL-1,胃泌素释放肽前体 54.63 pg·mL-1;肝功能:总蛋白 61.6 g·L-1,白蛋白34.1 g·L-1,总胆固醇3.72 mmol·L-1;凝血功能、肾功能、电解质、肌红蛋白、肌钙蛋白、NT-proBNP、血清总lgE、血沉、尿常规、大便常规、风湿免疫抗体等未见异常。增强胸部CT示:①右肺门占位,考虑中央型肺CA并双肺弥漫性转移,双肺癌性淋巴管炎,纵隔、双肺门及双侧腋窝淋巴结肿大;右侧肾上腺增粗,考虑转移瘤可能;②双侧胸膜增厚;③左侧膈下软组织密度,考虑副脾可能。腹部彩超:①右肾钙乳症;②前列腺增大、前列腺钙化声像;③肝脏、胆囊、胰腺、脾脏、左肾、膀胱声像未见明显异常;④双侧输尿管上下段未见扩张。心脏彩超:①三尖瓣反流(轻度);②左室舒张功能减退,收缩功能正常范围。头颅MR:①脑白质缺血(Fazekas 1级);必要时请结合增强扫描;②轻度鼻窦炎;右侧上颌窦粘膜下囊肿;头颅CT:①双侧上颌窦少许炎症;②左侧下鼻甲稍肥大。颈部淋巴结:①双侧颈部淋巴结可见;②双侧锁骨下、腋窝淋巴结肿大浅表+腹股沟淋巴结:双侧腹股沟区可探及范围未见明确占位。肺功能:呼出气一氧化氮测定提示NO均值为121 ppd,支气管舒张试验阴性,中度阻塞性通气功能障碍,弥散功能正常。全身骨扫描未见异常。肺穿刺活检病理:我院病理(S1807825):右肺送检肺组织见纤维化、淋巴、单核及嗜酸性细胞浸润,符合炎性增生性病变。骨髓细胞学检查示:①骨髓嗜酸细胞增多;②中性粒细胞比值增高。电子支气管镜检查:左下叶及各段支气管管腔通畅,黏膜明显充血肥厚,可见黏膜皱襞,左下叶基底段可见大量黄脓痰涌出。病原学检查:一般细菌涂片革兰阴性杆菌(±),结核涂片、细菌培养、真菌培养未见异常。骨髓穿刺外送基因检查:cANCA(-),pANCA(-),抗MPO抗体lgG(-),抗PR3抗体lgG(-),抗GBM抗体lgG(-)。
结合患者既往病史、实验室检查及胸部CT,初步考虑为肺恶性肿瘤,12月14日入院后予以潢苄西林抗感染、氨溴索化痰等对症治疗,并完善全身骨显像、肺穿刺活检及头颅增强CT等检查,17日患者咳嗽明显,夜间加重伴轻微喘息,予以加用孟鲁司特10 mg qd止咳、氯雷他定8.8 mg qd抗炎、布地奈德+硫酸特布他林雾化平喘对症治疗,19日患者肺功能检查提示中度阻塞性通气功能障碍,弥散功能正常,考虑存在气道高发应性炎症,予以加用泼尼松10 mg tid口服抗炎平喘,20日患者肺穿刺活检提示肺病灶处嗜酸性细胞浸润,呈炎性增生性病变,结合其血分析示嗜酸性粒细胞计数及比率升高,哮喘样症状及轻度鼻窦炎,考虑为嗜酸性肉芽肿性多血管炎,肺部影像学检查不除外真菌感染,予以停用潢苄西林抗感染治疗,换为伏立康唑抗真菌诊断性治疗,继续予以口服泼尼松10 mg tid抗炎、布地奈德+硫酸特布他林雾化平喘、孟鲁司特止咳等对症治疗,25日患者完善骨髓活检提示骨髓嗜酸性细胞增多,未见原始细胞,复查胸部CT提示病灶较前缩小、减少(见图1),血分析示嗜酸性粒细胞计数0.05×109·L-1,嗜酸性粒细胞比率0.7%,嗜酸性粒细胞计数及比率较前明显下降,考虑治疗有效,予以加用环磷酰胺50 mg bid,停用伏立康唑,29日患者咳嗽气喘症状明显好转,予以强的松10 mg tid、环磷酰胺50 mg bid出院带药。
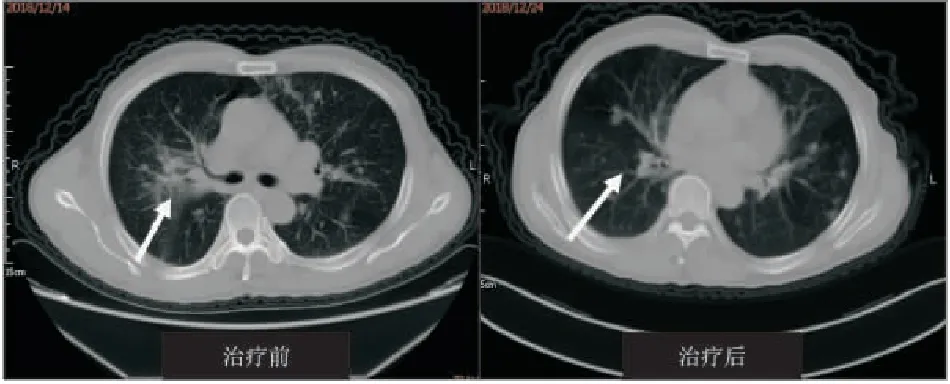
图1 治疗前后胸部CT
2 讨 论
嗜酸性肉芽肿性多血管炎(eosinophilic granulomatosis with polyangiitis,EGPA)是一种可累及全身多系统多器官的、少见的自身免疫性疾病,主要表现为外周血及组织中嗜酸粒细胞增多、浸润及中小血管的坏死性肉芽肿性炎症,属于抗中性粒细胞胞质抗体(anti-neutrophil cytoplasmic antibodies,ANCA)相关性系统性血管炎。可累及鼻窦、肺部、肾脏、皮肤、神经系统、心脏、胃肠道等多个脏器,其中最早且最易累及呼吸道和肺部,绝大多数首发症状为喘息样发作和鼻-鼻窦炎首诊于呼吸科,该病例即疑似肺恶性肿瘤伴肺部感染就诊我院呼吸内科。患者因胸闷、气紧发作入院,入院后血分析提示血嗜酸性粒细胞比率15.3%,头颅MR示轻度鼻窦炎,肺组织活检见纤维化、淋巴、单核及嗜酸性细胞浸润,胸部CT见肺部弥漫性浸润。根据1990年美国风湿病学会提出的分类标准,我国EGPA诊治规范多学科专家共识为[1]:(1)哮喘样症状(或喘息发作);(2)嗜酸粒细胞增多(≥10%或绝对值≥1.5×109·L-1);(3)单发或多发性神经病;(4)非固定性肺浸润;(5)鼻窦炎;(6)血管外嗜酸性粒细胞浸润,符合4条或以上者可诊断为EGPA。根据上述诊断标准该患者可确诊为EGPA。肺部受累是EGPA常见的影像学表现,多见双肺磨玻璃密度影、斑片实变影、小叶中心结节或肺小结节,支气管壁增厚或管腔扩张、小叶间隔增厚等,肺外病变常见胸膜或心包增厚,纵膈、肺门淋巴结肿大,心肌炎、心包炎或胸腔积液等[2],其缺乏特异性常误诊为肺炎、肺结核、肺恶性肿瘤等,起初入院后根据患者影像学检查考虑为肺恶性肿瘤伴肺部感染,予以抗感染治疗后无效,后行肺穿刺活检见嗜酸性粒细胞浸润,结合其他相关临床表现确诊为EGPA,提示临床医生对于难治性肺部感染可行活检明确病理学检查。EGPA自然病程可分为前驱期、组织嗜酸性粒细胞浸润期及血管炎期,但并非所有患者均会经历3个分期,且分期没有明显的界限,可同时出现喘息、组织嗜酸性粒细胞浸润和血管炎的表现。EGPA发病机制为ANCA介导的血管壁损伤和嗜酸性粒细胞浸润,有学者提出[3],可依据患者是否ANCA阳性,分为血管炎型和非血管炎型2种亚型:ANCA阳性者为血管炎型,ANCA诱导中性粒细胞激活、脱颗粒,导致血管内皮细胞损伤,且B淋巴细胞凋亡,使疾病反复发作,临床上多表现为小血管炎的特点,以肾脏受累为主,出现紫癜、肺泡出血、周围神经病变及耳鼻喉受累发生率高,且发热、RF阳性率、ESR平均值均高于ANCA阴性者;ANCA 阴性者为非血管炎型,嗜酸粒细胞在外周及病变区聚集,激活后释放大量嗜酸颗粒蛋白,各种细胞因子及毒素直接或间接可导致组织损伤,临床上以肺实质、心肌炎、心包炎等发生率高[4-5]。ANCA是EGPA重要的标志物,分为胞质型c-ANCA和核周型p-ANCA,且以p-ANCA/MPO为主,但阳性率仅为30%~40%[6],故ANCA阴性者不能排除EGPA可能性。该患者ANCA阴性,以肺部组织浸润、肺通气功能下降及心功能不全为主,暂未见肾脏及神经系统损害,符合临床分型。
EGPA患者确诊后应对其进行预后分组,以期更好的指导临床治疗。目前评估预后的标准主要参考法国血管炎研究组织制定的5因素评分(FFS)[7]:(1)年龄大于65岁;(2)心脏受累;(3)胃肠道受累; (4)肾功能不全(血肌酐>150 μmol·L-1);(5)缺乏耳鼻喉部受累的证据。每项计1分,分数越高,预后越差。FFS=0分,可单用糖皮质激素治疗,缓解率可达90%,但35%的患者因激素减量而复发,需要加用免疫抑制剂治疗[4];FFS≥1分,首选激素和免疫抑制剂联合治疗。该患者年龄76岁,临床上有心功能不全、鼻窦炎,FFS为2分,根据FFS评分予强的松+环磷酰胺诱导缓解治疗,其高龄预后差,院外随诊示出院后2周后因心衰再次入院治疗,且嗜酸性粒细胞再次增高,提示激素敏感性差。对于激素及免疫抑制剂反应性差的患者,可考虑加用靶向药物,如IL-5体拮抗剂美泊利单抗可有效降低外周血嗜酸粒细胞的同时显著降低激素治疗剂量[8];利妥昔单抗对ANCA 阳性、有肾脏受累或难治性病例可适用[9]。对于急性并发症如急进性肾小球肾炎、周围神经病、肺泡出血的患者可用血浆置换作为辅助治疗[10];而对于常规治疗无效者,可选择大剂量丙种球蛋白静脉注射,尤其是伴有神经、心肌受累的患者[11]。
EGPA可累及全身多系统多器官,临床表现复杂多样,不同症状在疾病不同时期可单独或重叠出现,对于有喘息样症状、鼻窦炎、多系统器官受累表现,外周血嗜酸性粒细胞比例增高10%,肺部影像学异常者需高度怀疑EGPA,可行病理活检见组织嗜酸性粒细胞浸润和(或)血管外肉芽肿形成明确诊断。EGPA对激素及免疫抑制剂治疗敏感,根据FFS评分调整治疗强度,早期诊断、早期治疗不仅可减轻病情,还可逆转重要脏器损害,改善患者预后。

