他克莫司滴眼液对真菌性角膜炎患者术后免疫排斥发生率的影响
梁晓凡
(南阳市眼科医院, 河南 南阳473000)
真菌性角膜炎 (fungal keratitis, FK) 属于一种致盲性眼病, 多由真菌感染所致[1]。 目前针对药物无法控制的全层感染FK 患者, 多以穿透性角膜移植 (penetrating keratoplasty, PKP)治疗为主, 有利于防止感染向眼内进展, 挽救视功能, 保存眼球[2]。 PKP 术后多采用糖皮质激素以防治免疫排斥反应, 但糖皮质激素为FK 禁忌用药, 将加重真菌感染, 增加复发率[3]。他克莫司作为常用的免疫抑制剂, 在延长角膜植片存活时间、抑制角膜移植免疫排斥反应方面具有重要作用, 已在各种器官移植治疗中广泛应用[4]。 鉴于此, 本研究分析他克莫司滴眼液对FK 患者术后免疫排斥发生率的影响, 现报道如下。
1 资料与方法
1.1 一般资料回顾性分析2017 年1 月至2018 年12 月于我院接受穿透性角膜移植治疗的98 例FK 患者的临床资料, 依据术后治疗方法的不同分为两组。 术后接受环孢素A 滴眼液治疗的45 例患者纳入对照组, 接受他克莫司滴眼液治疗的53 例患者纳入观察组。 对照组: 男28 例, 女17 例; 年龄30 ~74 岁,平均年龄 (53.64 ± 5.02) 岁; 发病诱因: 植物性外伤、 尘土、不明性质异物分别为21 例、 13 例、 11 例。 观察组: 男31 例,女22 例; 年龄31 ~76 岁, 平均年龄 (53.71 ± 4.97) 岁; 发病诱因: 植物性外伤、 尘土、 不明性质异物分别为27 例、 14例、 12 例。 两组的一般资料相比, 差异无统计学意义 (P>0.05), 具有可比性。
1.2 入选标准纳入标准: ①临床资料较为完整者; ②经角膜刮片、 培养、 病理学检查确诊; ③术前3 个月未接受糖皮质激素治疗者; ④未患精神疾病, 可积极配合临床诊治及随访者。排除标准: ①患有免疫性疾病者; ②无法耐受他克莫司滴眼液、 环孢素A 滴眼液治疗者; ③实质性干眼者; ④肝、 肾功能严重损伤者。
1.3 治疗方法患者经确诊后, 采用氟康唑滴眼液、 氧氟沙星眼膏、 左氧氟沙星滴眼液、 那他霉素滴眼液实施常规抗真菌抗炎治疗; 针对角膜全层感染、 前房积脓存在眼内炎风险者, 氟康唑氯化钠注射液全身使用, 手术前后总疗程<2 周。 入选者均接受PKP 治疗, 术后入选者继续接受抗真菌药物治疗, 其中对照组患者接受环孢素A 滴眼液 (华北制药股份有限公司, 国药准字H20070106) 局部点眼治疗, 4 次/d; 观察组患者接受他克莫司滴眼液 (日本Senju Pharmaceutical Co., Ltd., 批准文号H20130452) 局部点眼治疗, 4 次/d。 术后2 周未见复发, 给予患者0.1%氟米龙滴眼液治疗, 2 次/d; 使用7 d 后未见复发给予患者妥布霉素地塞米松眼膏1 次/晚、 0.1%氟米龙滴眼液4次/d 治疗。
1.4 评价指标①临床疗效: 术后6 个月时依据临床症状、 检查结果评估疗效, 其中临床症状消失, 无致病性真菌, 临床检查结果呈阴性为治愈; 临床症状缓解, 未见致病性真菌, 检查结果呈阴性, 角膜、 前房病变面积缩小≥50%为有效; 未达到有效标准为无效。 总有效率= 有效率+ 治愈率。 ②免疫排斥反应、 复发情况: 术后1 周内每日1 次复诊, 1 个月内2 ~3次复查, 3 个月后每月1 次复查, 统计两组术后6 个月内的免疫排斥发生率、 复发率。 ③最佳矫正视力: 对视力进行测定时, 指导患者距ETDRS 视力表2 米范围内, 并采用标准验光步骤获取最佳矫正视力字母数并记录。
1.5 统计学方法采用SPSS 22.0 软件分析数据。 计数资料以百分数和例数表示, 采用χ2检验; 计量资料以±s 表示, 采用t 检验。 P <0.05 为差异有统计学意义。
2 结果
2.1 临床疗效两组的总有效率比较, 差异无统计学意义 (P>0.05)。 见表1。

表1 两组的临床疗效比较 [n (%)]
2.2 免疫排斥发生率、 复发率观察组的免疫排斥发生率低于对照组, 差异有统计学意义 (P<0.05); 两组的复发率比较,差异无统计学意义 (P>0.05); 两组均仅出现轻度眼部刺痛症状, 未对治疗产生影响。 见表2。
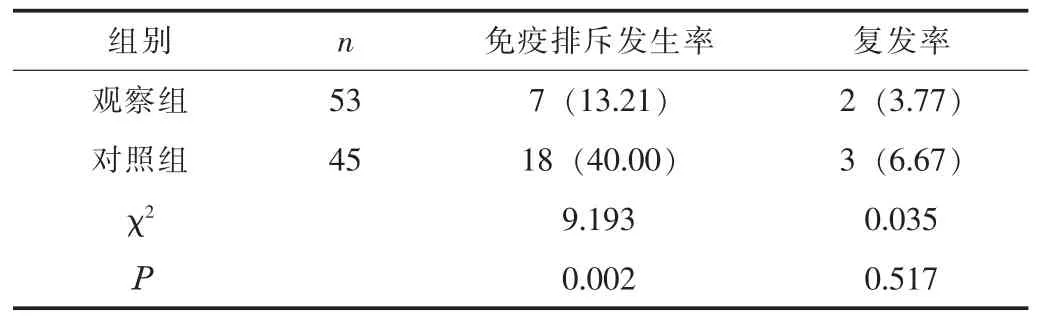
表2 两组的免疫排斥发生率、 复发率比较 [n (%)]
2.3 最佳矫正视力观察组、 对照组的最佳矫正视力分别为0.45 ± 0.21 以及0.39 ± 0.17; 两组的最佳矫正视力比较, 差异无统计学意义 (t = 1.563, P = 0.121)。
3 讨论
FK 属于一种致盲的感染性角膜疾病, 目前已证实可对角膜造成感染的真菌多达70 种, 且受到诊断条件限制, FK 诊断中易出现漏诊现象, 加之现今抗真菌药物种类较少且敏感性一般, 故极易导致FK 迁延不愈, 导致全角膜感染。 PKP 为FK治疗中的有效方法, 但术后免疫排斥发生率较高, 极易导致角膜移植失败。 有研究[5]显示, 免疫排斥的发生与角膜炎性反应、 感染程度、 植片大小、 角膜新生血管数量等有关。
既往为防治PKP 术后免疫排斥反应, 多于PKP 术后立即使用糖皮质激素治疗, 糖皮质激素的抗炎抗免疫作用确切, 但该药物也将影响机体对真菌的防御能力, 促使真菌自我保护能力提升, 抵抗炎症细胞吞噬功能, 加快角膜内真菌生长速度及侵袭能力, 故PKP 术后采取糖皮质激素类药物治疗虽可达到控制免疫排斥反应的效果, 但也存在真菌复发风险高的弊端, 临床应用局限性较大。 环孢素A 属于一种环状多肽, 由11 个氨基酸组成, 利于对T 细胞、 B 淋巴细胞分化及增殖进行抑制,发挥免疫抑制作用, 为各种异体移植手术术后的常用药物[6]。他克莫司为大环内酯类免疫抑制剂, 其免疫活性为环孢素A 的10 ~100 倍, 可对机体细胞、 体液免疫进行抑制, 阻碍T 淋巴细胞活化、 增殖, 进而抑制多种细胞因子的产生, 对免疫排斥反应达到预防、 治疗作用, 且可通过对真菌细胞内钙调蛋白磷酸酶进行抑制, 进而提升抗真菌药物敏感性, 增强抗真菌活性, 故与糖皮质激素相比, 临床应用安全性较高[7]。 本研究结果显示, 观察组的免疫排斥发生率低于对照组, 两组的总有效率、 复发率、 最佳矫正视力比较无显著差异, 且两组均未出现严重并发症。 由此可见, FK 患者术后接受他克莫司滴眼液、环孢素A 滴眼液均可达到治疗目的, 但与环孢素A 滴眼液相比, 他克莫司滴眼液更有助于降低免疫排斥发生率, 用药安全性较高。 向德猛等[8]的研究表明, FK 患者PKP 术后接受他克莫司滴眼液治疗的安全性好, 且可降低早期免疫排斥的发生率, 与本研究结果一致。
综上所述, 他克莫司滴眼液治疗FK 患者的安全性、 有效性较高, 利于降低术后免疫排斥的发生率。

