BIS监测在脑损伤术后机械通气患者镇静镇痛的应用研究
张卫青 范晶丽 吴雅萱
郑州大学第二附属医院,河南 郑州 450003
重症脑损伤患者是指因颅脑创伤、出血和缺血性脑卒中、颅内感染、颅内肿瘤或其他疾病引起的脑损伤患者,具有较高的致死率和致残率,需要加强监护和治疗[1]。重症脑损伤患者术后在重症监护病房过渡期间,由于ICU环境因素及各种侵袭性操作;疾病因素导致颅内压升高、脑组织缺血缺氧、癫痫;创伤及术后的应激反应等,往往会出现焦虑、烦躁、谵妄等。因此,镇静镇痛的评估和监测是脑损伤患者术后管理的重要组成部分[2]。目前,重症患者的镇静镇痛评估工具多为主观评估工具,如Ramsay评分、SAS评分、RASS评分、CPOT评分、BPS评分等,但对于脑损伤伴意识障碍的患者,主观评估工具是否反映真实的镇静水平仍存在争议。脑电双频指数(bispectral index,BIS)监测主要用于监测麻醉深度、ICU患者机械通气镇静深度评估以及脑损伤的损伤程度、预后分析等方面[3-4],由于脑损伤患者的特殊性,往往将此类患者排除在外。本研究旨在探讨BIS监测下指导重症脑损伤术后患者镇静镇痛管理的可靠性及可行性。
1 对象与方法
1.1成立研究小组本研究小组由医生(主治医师)2名、责任护士(主管护师,5 a以上神经重症工作经验)2名、呼吸治疗师1名、临床药剂师1名、研究生1名和研究者本人组成。研究小组成员统一接受重症镇静镇痛及BIS监测培训并通过考核。
1.2研究对象
1.2.1 研究对象:采用前瞻性随机对照研究方法,选择2018-02—2018-07某三级甲等医院神经外科ICU收治的脑损伤术后患者60例。随机分为2组,对照组男21例,女9例,年龄(45.2±7.3)岁,入院GCS评分为5~8分;BIS监测组男19例,女11例,年龄(47.08 ±7.2)岁,入院GCS评分为5~8分。2组患者一般资料比较,差异均无统计学意义(P>0.05)。纳入标准:①年龄≥18岁或≤60岁;②脑损伤术后患者,有创机械通气治疗时间预计>48 h;③GCS评分>8分。
1.2.2 排除标准:①长期服用镇静药、抗癫痫药及吸毒者;②心律失常、血流动力学不稳定者;③多脏器功能衰竭;④有精神病史及镇痛镇静药物过敏史。
1.2.3 剔除标准:①使用镇痛镇静治疗<48 h;②镇痛镇静期间行血液净化治疗。
1.3实验仪器和药品(1)脑电双频指数监测仪、一次性传感器系统、迈瑞多功能监护仪。(2)药品:枸橼酸瑞芬太尼0.1 mg,丙泊酚注射液:得普利麻,500 mg/50 mL。
1.4研究方法2组病人入室后遵医嘱给予呼吸机辅助呼吸,模式为同步间歇指令通气,或持续气道正压通气、辅助控制通气等。丙泊酚、瑞芬太尼均采用微量泵(德国贝朗space微量泵)进行输注。所有病人均用多功能监护仪严密监测平均动脉压、心率、呼吸、脉搏氧饱和度、脑电双频指数。2组患者术后给予静脉泵入瑞芬太尼0.3~1.0 μg·kg-1·h-1,根据重症监护疼痛观察工具(CPOT)进行疼痛评分,维持镇痛评分在0~2分。若CPOT>2分,遵医嘱以0.05 μg·kg-1·h-1的速率增加瑞芬太尼的用量,直到CPOT小于2分;给予微量注射泵持续静脉泵入丙泊酚 0.5~4.8 mg·kg-1·h-1,控制镇静水平在Richmond 躁动-镇静评分(RASS)-2~0分。BIS监测组患者均接脑电双频指数(BIS)监测脑电指数,持续BIS监测,每小时记录1次,根据BIS值追加或减少镇静镇痛药物。对照组根据CPOT评分及RASS评分结果,调整药物用量。2组患者根据病情需要,遵医嘱给予脱水降颅压、营养神经、抗感染、呼吸支持、营养支持等对症支持治疗。
1.5观察指标(1) 监测2组患者的镇痛镇静评分,记录用药前及用药后1 h、12 h、24 h、48 h的BIS值和RASS评分、CPOT评分。每4 h评估GCS并记录,如有病情变化随时动态评估。(2)监测并记录2组患者用药前及用药1 h、6 h、12 h、24 h的心率(HR)、平均动脉压(MAP)及脉搏血氧饱和度(SpO2)。(3) 记录药物起效时间(RASS评分达到-2~0分及BIS 65~85的时间)、瑞芬太尼和丙泊酚用药剂量、机械通气时间、ICU住院时间、镇静镇痛期间不良反应(低血压、心动过缓)的发生次数。心动过缓指心率<40次/min或较用药前降低30%以下;低血压指收缩压<80 mmHg或较用药前降低30%以下或舒张压<50 mmHg。

2 结果
2.12组BIS值与CPOT评分、RASS评分的相关性分析60例脑损伤患者的BIS值与RASS评分、CPOT评分呈显著线性正相关(r=0.839,r=0.837,P<0.000)。见表1。
2.22组患者生命体征比较见表2~4。
2.32组患者镇静镇痛药用量、机械通气时间、ICU住院时间比较见表5。
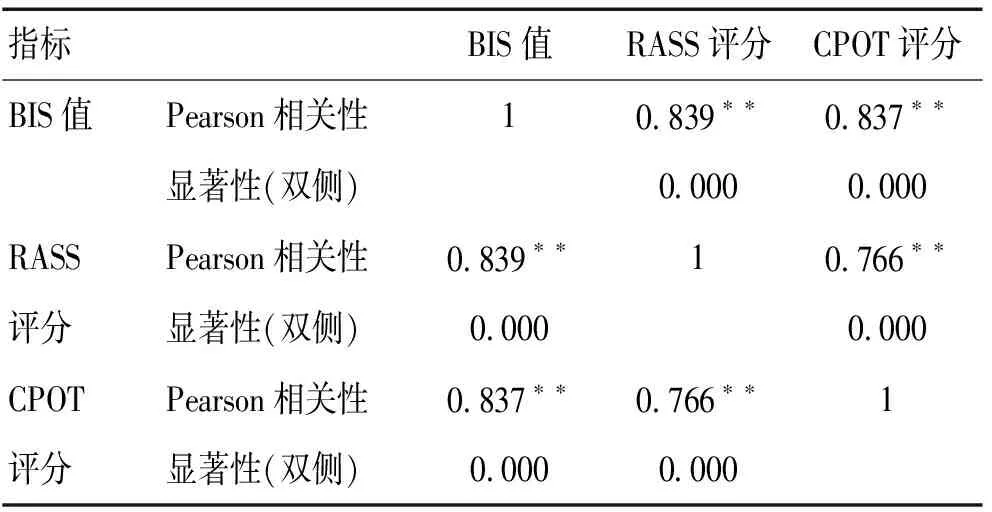
表1 BIS值与COPT评分、RASS评分相关性Table 1 Correlation between BIS value and COPT score and RASS score
注:**在0.01 水平(双侧)上显著相关

表2 2组患者HR比较Table 2 Comparison of HR in 2 groups

表3 2组患者MAP比较Table 3 Comparison of MAP in 2 groups

表4 2组患者SpO2比较Table 4 Comparison of SpO2 in 2 groups of patients
3 讨论
3.1BIS与COPT评分、RASS评分具有良好的相关性结果显示,BIS随患者镇静深度的加深而降低,这与既往研究相一致[5]。BIS指数与主观疼痛、躁动评估工具RASS评分、CPOT评分呈正相关,且相关系数为0.839、0.837,即为强相关性。目前临床较常用的主观疼痛、躁动评估工具RASS评分、CPOT评分,但主观评估工具较难准确、客观地描述患者确切的疼痛、躁动状态,且受评估者的主观影响较大。脑电双频指数把代表不同镇静水平的各种脑电信号转化为一种简单的量化参数,是反映意识状态、镇静程度的较为客观的指标。BIS指数与RASS评分分级、CPOT评分具有良好的相关性,BIS能较好地监测重症脑损伤患者的镇静程度。
3.2BIS监测下的镇痛镇静对患者生命体征的影响本文对照组与BIS监测组患者在镇痛镇静前,患者的心率、平均动脉压、血氧饱和度差异均无统计学意义,在镇痛镇静后1 h、12 h、24 h、48 h,组间比较差异均有统计学意义。提示丙泊酚和瑞芬太尼输注后有减慢心率、降低平均动脉压的作用,BIS监测联合镇痛镇静药物应用,有利于术后患者维持相对稳定的生命体征,减少生命体征的波动范围[6],安全性方面可利于重症脑损伤患者的有效通气[7],尤其是脑损伤术后机械通气患者的镇痛镇静治疗[11]。
3.3BIS监测下的镇痛镇静的经济效应本研究显示,BIS监测下的镇痛镇静方案,有利于减少镇痛镇静药物的应用。国内外均有研究[8-10]发现靶控输注镇痛镇静药物联合BIS监测可使其用量减少的现象,提示在较长时间镇静的患者中,BIS监测下的镇痛镇静方案可减少药物使用量,且利于缩短术后苏醒的时间。但其在长期镇痛镇静患者中是否有效,仍需进一步研究证实。既往研究证实,BIS监测用于镇静深度监测,能够减少非计划性脱管的发生[12];BIS监测用于机械通气患者的镇痛管理,能够减少人机对抗,减少肺组织的机械性损伤[11];减少机械通气时间,有利于患者康复、减少经济负担[13-14]。
BIS是以脑电来判断镇静水平和监测麻醉深度较为准确的一种方法,它能动态、准确、直观反映患者镇静的程度,不受主观因素的影响,且与RASS、CPOT评分有较好的相关性,能够减少镇痛镇静药物的用量,缩短机械通气时间和住院时间,可用于重症脑损伤患者镇痛镇静治疗的监测。然而本研究仅选取一家医院的患者,且样本量较小,因此其有效性需在临床镇痛镇静治疗中进一步开发与验证

