冠状动脉慢血流与主要不良心脑血管事件的相关性
(青岛大学附属医院心血管内科,山东 青岛 266003)
冠状动脉慢血流(CSF)是指行冠状动脉造影(CAG)时,造影剂在血管内腔相对正常的冠状动脉内充盈及排空延迟[1-2]。尽管CSF被发现已经近50年了,但其病理生理机制和临床意义仍不清楚[3-4]。多项研究表明,CSF与心肌缺血有关,包括心绞痛、心肌梗死和室性心律失常等,并且有研究显示84%的CSF病人出现复发性胸痛[2,5-6]。另外,一些研究也对CSF病人的临床特征进行了研究,结果表明性别、年龄、肥胖与CSF密切相关[7]。但目前国内外仍然缺乏关于CSF长期预后的全面研究。为了能更准确地了解CSF病人的预后情况,本研究首次进行了CSF病人与正常冠状动脉血流(NCF)病人的比较分析。现将结果报告如下。
1 对象与方法
1.1 研究对象
2010年1月—2015年1月,因胸痛在青岛大学附属医院进行冠状动脉造影术(CAG)检查的病人共14 630例。严格按照纳入标准和排除标准进行筛选,选取550例病人作为研究对象,其中CSF组174例,NCF组 376例。纳入标准:①CSF组病人符合CSF的诊断标准[8];②病人及其家属同意进行随访;③NCF指CAG中所有冠状动脉及其分支管腔内无狭窄、无钙化斑块,血流正常。排除标准:①CAG结果存在任意一条冠状动脉有≥40%的狭窄,有心肌梗死、心肌桥、心肌病、心肌炎、心脏瓣膜病、心房颤动或心房扑动、心力衰竭(左心室射血分数<55%)、卒中、严重脏器功能不全、结缔组织疾病、恶性肿瘤病史者;②病人或家属不同意参加随访;③有血运重建史,如曾行冠状动脉旁路移植术或经皮冠状动脉介入治疗。本研究经青岛大学附属医院医学伦理委员会批准(批准文号:QYFY WZLL 2019-04-14),所有参与研究者均知情同意。
1.2 研究方法
1.2.1收集资料 通过青岛大学附属医院的病历数据库收集病人的以下资料:性别,年龄,体质量指数(BMI),当前使用的药物(包括降压药、降脂药等),是否有高血压或糖尿病,吸烟状况(分为主动吸烟和从未吸烟),血清尿酸(UA)、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C)、三酰甘油(TG)和总胆固醇(TC)等水平。
1.2.2CAG 所有病人入院后完善相关辅助检查,由相应主管医师评估病情,在排除造影禁忌证之后,择期在青岛大学附属医院心血管内科导管室进行CAG。造影设备均采用美国GE公司的Innovation 3100数字化平板DSA系统。通过桡动脉入路(首选)或股动脉入路采用Judkins进行CAG。左前降支(LAD)和左回旋支(LCX)分析应用右前斜30°和足位30°的投影,右冠状动脉(RCA)分析应用左前斜位20°和头位20°的投影。CAG结果由3位在心血管介入治疗方面有丰富经验的副主任医师及以上职称的专家进行独立评估,取至少2位专家意见一致的CAG数据纳入研究。最后根据GIBSON等[9]的研究以及目前国际公认的CSF定义[2]来筛选最终纳入研究的造影数据。
1.2.3临床随访 有关两组病人心血管疾病危险因素和生存率的所有后续信息数据是通过研究人员对病人或其亲属进行电话随访获取的。中位随访时间和最大随访时间分别为4.0年和9.0年(四分位间距为3.0~6.0年)。随访内容包括:病人的胸痛是否缓解或加重;出院后是否有不适症状;是否终止服用特定药物(药物名称、剂型、剂量、服药频率);病人的吸烟状况;是否再次做过CAG检查;是否发生死亡;是否发生心脑血管事件,如果发生,记录发病情况及发病时间。所获信息的质量均由心血管内科专家进行评估。以主要不良心脑血管事件(MACCE)为终点事件,MACCE包括心源性死亡、心肌梗死、经皮冠状动脉介入治疗、冠状动脉旁路移植术治疗、出院后≥6个月出现的新发心律失常(短暂或连续性室性心动过速、心室颤动、心房颤动、心房扑动及Ⅱ~Ⅲ度房室传导阻滞)、卒中和心力衰竭(左心室射血分数<55%)等。生存分析的时间范围为从行CAG到发生第一次事件的时间。
1.3 统计学分析
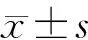
2 结 果
2.1 两组基线资料特征比较
与NCF组相比,CSF组中的男性病人显著多于女性病人(χ2=26.962,P<0.01);CSF组病人中吸烟、服用尼可地尔者的比例以及BMI和血清UA水平高于NCF组(χ2=22.001、9.345,t=2.193、1.999,P<0.05),血清TC和LDL-C水平低于NCF组(t=2.539、2.374,P<0.05)。两组病人的年龄,是否有高血压、糖尿病,是否服用降压药、降脂药、钙离子阻滞剂、β受体阻滞剂以及血清TG、HDL-C水平等差异均无显著性(P>0.05)。见表1。
2.2 CSF与MACCE的相关性
CSF组发生MACCE共9例,其中心源性死亡3例,心肌梗死2例,卒中2例,心房颤动1例,经皮冠状动脉介入治疗1例;NCF组发生MACCE共4例,其中卒中2例,冠状动脉旁路移植术治疗1例,心力衰竭1例。Kaplan-Meier分析显示,CSF组病人的MACCE发生率高于NCF组,无MACCE生存率低于NCF组(χ2=11.529,P<0.01)。见图1。通过多变量调整的Cox回归模型分析NCF组和CSF组病人发生MACCE的危险比(HR),结果显示,在校正了性别、BMI、吸烟状况、是否服用尼可地尔以及血清TC、LDL-C和UA水平等相关因素之后,与NCF组相比较,CSF组病人发生MACCE的风险显著增加(HR=5.89,95%CI=1.70~20.43,P<0.01)。
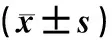
表1 两组病人基线资料特征的比较
与NCF组比较,*χ2=9.345~26.962,#t=1.999~2.539,P<0.05。
2.3 胸痛及心前区不适
在出院后的随访中,CSF组有39例(22.4%)病人、NCF组有47例(12.5%)病人仍存在持续或间歇性胸痛或心前区不适,CSF组胸痛病人的比例显著高于NCF组,差异有统计学意义(χ2=8.863,P<0.01)。
3 讨 论
近年的研究表明,CSF病人发生MACCE的种类繁多,而且CSF的临床表现差异较大,除典型的心绞痛、ST段抬高或非ST段抬高型心肌梗死以及持续性室性心动过速外,还与某些无法解释的心前区不适有关[10-12]。有研究表明,CSF与一些心律失常甚至恶性心律失常有关[5,13-14]。例如,AMASYALI等[15]报道了1例20岁的CSF男性病人发生心室颤动并突然死亡,该男性除了有吸烟史外,没有任何其他缺血性心脏病的危险因素。有研究显示,由于CSF导致QT间期变短,病人的死亡可能与室性心律失常有关[16-17]。另有研究发现,CSF病人的脑血流速度明显降低,这或许是CSF引发卒中的原因之一[18]。FRAGASSO等[19]对5例CSF病人进行了(14±2)年的随访,这些病人单光子发射计算机断层扫描(SPECT)显示出心肌功能不全。近年来的另一项研究采用斑点跟踪超声心动图(STE)进行评估,结果表明,CSF导致左心室心肌变形参数的显著改变,这些改变暗示了亚临床的左心室功能障碍,或许这是最终导致CSF病人发生心功能不全甚至心源性死亡的原因[20]。
为了更好地与心脏综合征X相区分,CSF也被称为心脏综合征Y[21],这或许可以提示其在微血管病变方面的发病机制。本研究选取CAG结果显示冠状动脉“正常”的病人作为对照组,但从严格意义上来讲,对照组的NCF病人并不是真正的正常冠状动脉人群,因为没有心血管疾病症状的健康人很少接受CAG。所以,本研究对照组中一部分人应该属于心脏综合征X。最近的一项大规模研究结果显示,与健康参考人群相比较,稳定型心绞痛和冠状动脉正常的病人发生MACCE(心源性死亡、心肌梗死住院、心力衰竭和卒中等)的风险增加52%[22]。故我们认为,与无缺血性心脏病的健康参考人群相比,CSF病人的MACCE发生率可能更高。
本文Cox风险回归分析结果表明,与NCF组病人相比,即使校正了传统的心脏病危险因素,CSF组病人的MACCE发生风险依旧增加;且CSF组出院后仍有胸痛及心前区不适的病人的比例显著高于NCF组,这些都提示CSF病人预后不佳。随着心血管介入检查的普及,诊断为CSF的病人也与日俱增,但CSF病人的预后并不像之前大家认为的那样良好。反复发生的胸痛和心前区不适不仅增加了病人的焦虑情绪,而且也增加了病人的住院率和经济压力,这些都严重影响了病人的生活质量。故早期预防和治疗CSF对改善病人预后及提高生活质量具有重要的意义。
全世界对CSF的治疗目前尚无共识,并且在具体的病理生理机制、诊断和管理等方面仍然存在争议[23]。近年的研究表明,CSF可能是多种病理机制共同作用的结果:CSF是一种微血管疾病[24-27],或者是发生动脉粥样硬化的早期阶段[28-30],又或者是因为内皮功能受损和炎症反应[31-33]或血小板功能障碍[34-35]所致。以上这些可能的机制都表明,CSF与心肌缺血和动脉硬化密切相关,这或许可以初步解释本研究中CSF病人发生MACCE的风险增加、预后不良。
到目前为止,世界上还没有任何关于CSF的多中心长期随访研究,相比于之前的其他研究,本研究样本量较大、随访时间较长,并且合理设计了对照组人群,同时极为严格地制定了纳入标准和排除标准,这些都使本研究结果更加精确和可信。但本研究也存在一些局限性:首先,本研究属于单中心的小型研究,样本选择仅限于在青岛地区就诊的个体人群,而不同的地理区域心脑血管病的发生率可能存在差异;其次,本研究是回顾性研究,缺乏对冠状动脉血流储备(CFR)和局部缺血的具体评估。将来尚需要更大样本量的多中心、前瞻性设计研究,以进一步明确CSF发生的病理生理学机制,从而更好地进行风险管理分层,并制定相应诊疗策略,以最大限度地降低CSF病人的MACCE发生率,改善预后。

