老年病人低镁血症与慢性心力衰竭的相关性
(青岛大学附属医院老年医学科,山东 青岛 266100)
镁离子(Mg2+)是人体第二大细胞内阳离子,参与600多种的酶促反应,是维持身体健康的重要电解质[1]。其通过调节多种离子转运体,在调节神经兴奋、心电传导和心肌收缩中起着关键作用,对心血管疾病的发病具有潜在的重要影响[2]。目前,镁缺乏已成为心血管病包括动脉粥样硬化、缺血性心脏病、心律失常和充血性心力衰竭(心衰)等疾病的危险因素[3]。由于利尿剂的长期使用和神经内分泌系统异常激活以及胃肠道吸收减少,慢性心衰病人常伴有低镁血症[4-5]。而血清镁对评估心衰病人病情轻重和预后方面的价值国内少有报道。本研究旨在探讨老年病人血镁与慢性心衰的相关性。
1 资料与方法
1.1 一般资料
选择2016年3月—2018年3月我院收治的老年慢性心衰病人107例(心衰组),以同期91例非心衰病人为对照组。纳入及排除标准:①病人符合美国心脏病学会(ACC)/美国心脏病协会(AHA)的慢性心衰诊断标准[4],且病史≥6个月,纽约心脏协会(NYHA)心功能Ⅱ~Ⅳ级;②年龄≥65岁;③排除严重肝肾功能不全和恶性肿瘤病人;④排除镁剂治疗病人。通过病人医院病史记录、家属联系的方式,对慢性心衰组病人随访12个月,定义心血管疾病死亡或因心衰再住院为不良预后。所有病人及家属均知情同意并签署知情同意书。
1.2 研究方法
收集所有入选者以下资料。①一般资料:包括性别、年龄、身高、体质量、既往史,计算体质量指数(BMI)。②实验室检查结果:所有病人均于入院次日清晨采集空腹静脉血(至少在使用利尿剂6 h后),测定低密度脂蛋白胆固醇(LDL-C)、三酰甘油、清蛋白、肌酐、尿酸、血红蛋白、血镁、血钠、血钙、血钾、血磷、N末端B型钠尿肽前体(NT-proBNP)等。③超声心动图检查结果:所有病人均于入院3 d内采用彩色多普勒超声显像仪,经胸左心室长轴切面检测左心室射血分数(LVEF)。
1.3 统计学分析
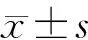
2 结 果
2.1 两组基线资料比较
心衰组与对照组年龄、LDL-C、清蛋白、尿酸、肌酐、血红蛋白、血钙、血钠、血镁、LVEF、NT-proBNP比较差异有统计学意义(Z=-12.089~-3.582,t=-3.550~7.051,P<0.05)。见表1。
表1 对照组与心衰组一般临床资料比较
注:a为中位数和四分位数。与对照组比较,*Z=-12.089~-3.582,#t=-3.550~7.051,P<0.05。
2.2 心衰的危险因素
单因素Logistic回归分析显示,纳入自变量为年龄、性别(赋值1=男,2=女)、高血压史(赋值0=无,1=有)、冠心病史(赋值0=无,1=有)、糖尿病史(赋值0=无,1=有)、吸烟(赋值0=无,1=有)、BMI、LDL-C、三酰甘油、清蛋白、尿酸、肌酐、血红蛋白、血钙、血钠、血钾、血镁、血磷等指标,因变量为组别(赋值0=对照组,1=心衰组),自变量年龄(OR=1.124,P<0.05)、LDL-C(OR=0.378,P<0.05)、清蛋白(OR=0.933,P<0.05)、尿酸(OR=1.005,P<0.05)、肌酐(OR=1.020,P<0.05)、血红蛋白(OR=0.966,P<0.05)、血钙(OR=0.006、P<0.05)、血钠(OR=0.730,P<0.05)、血镁(OR=0.002,P<0.05)对老年病人心衰的发生有显著影响。将单因素分析有统计学意义的变量作为自变量,以是否发生心衰为应变量建立Logistic回归模型,结果显示,血镁是慢性心衰的危险因素(OR=0.485,95%CI=0.325~0.724,P<0.05)。见表2、3。
2.3 低镁血症组和正常血镁组心功能状态比较
根据血镁水平,将107例心衰病人分为低镁血症组(Mg2+<0.75 mmol/L,B组)13例和正常血镁组(Mg2+0.75~1.25 mmol/L,A组)94例。低镁血症组心功能分级与正常血镁组相比较差异有统计学意义(Z=-2.008,P<0.05),其NT-proBNP水平明显高于正常血镁组(Z=-3.515,P<0.05),而LVEF明显低于正常血镁组病人,差异有显著意义(Z=-2.469,P<0.05)。见表4。
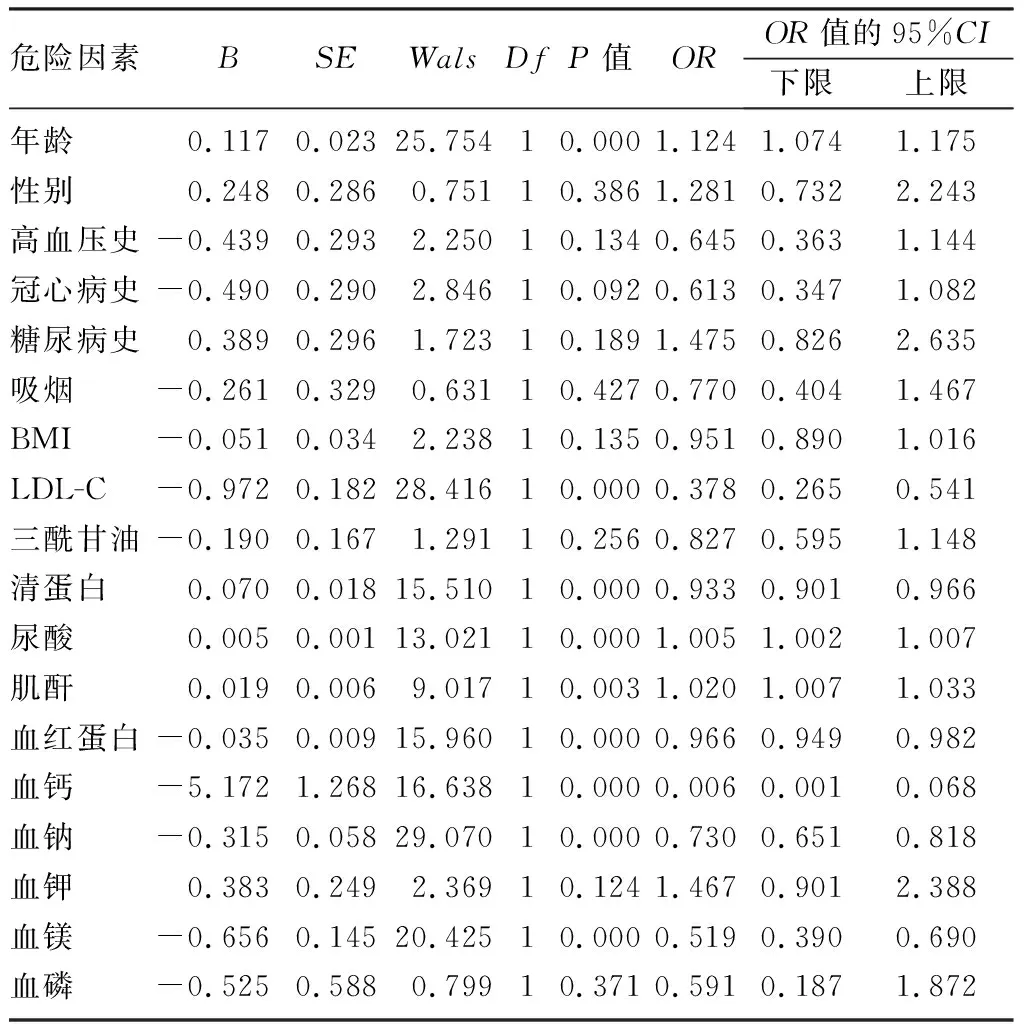
表2 单因素Logistic回归分析
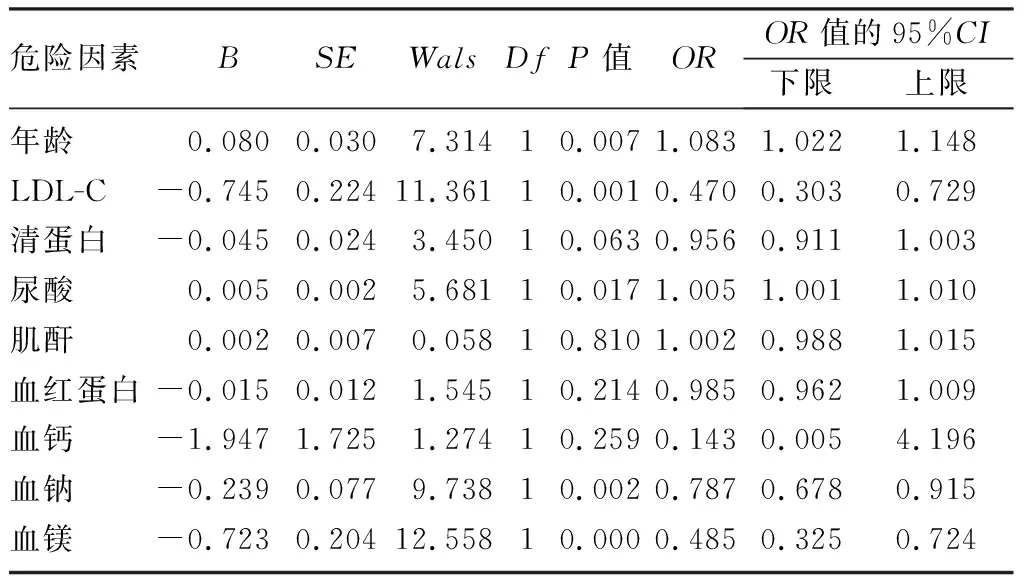
表3 多因素Logistic回归分析
表4 低镁血症组与正常血镁组心功能指标比较(M(P25,P75))

组别n心功能(例)Ⅱ级Ⅲ级Ⅳ级NT-proBNP(ρ/ng·L-1)LVEF(χ/%)A组942345262 002.5(1 192.3,3 432.5)53(40,60)B组131575 150.0(3 061.5,10 216.3)41(36,47)
2.4 低镁血症组不良事件发生情况
心衰病人低镁血症组与正常血镁组的再入院率分别为61.54%、26.60%,病死率分别为23.08%、5.32%,两组比较差异均有统计学意义(χ2=6.583、5.206,P<0.05)。
3 讨 论
慢性心衰是在各种心脏疾病基础上发生的心脏充盈或射血功能受损,是大多数心血管疾病的终末期[6]。随着人口的老龄化,老年心衰病人的住院率大幅度增长,近20多年来其生存率也并没有得到显著提高[7]。在社会、经济和卫生负担愈发沉重的背景下,电解质紊乱对心衰病人的影响也越来越引起临床医师们的关注。
研究显示,慢性心衰病人中低镁血症的发生率为7%~52%[5]。本研究显示,老年慢性心衰病人低镁血症的发生率为12%(13/107)。随着年龄增长,人体肠道吸收能力减弱,镁骨储备减少且尿镁排泄增加,人体内镁含量逐渐降低[3]。老年心衰病人常因进食较少导致镁摄入匮乏;组织低氧、胃肠道瘀血使镁吸收减弱;利尿剂和洋地黄等药物的大量使用导致继发性镁缺乏[8]。低镁血症也因此成为老年心衰病人常见的电解质紊乱类型。
国外研究表明,血清镁与心衰的发生风险呈反比且独立相关[9],血清镁水平大于0.85 mmol/L,心衰风险随之下降[10]。同时,镁摄入量与心衰病人住院治疗时间呈负相关,膳食低镁摄入量(<2.3 mg/kg)增加了心衰的再入院风险[11]。慢性心衰病人血清镁<0.67 mmol/L时1年生存率更差[12]。而补充镁剂可作为严重充血性心衰病人的辅助治疗,提高病人生存率,改善临床症状和病人生活质量[4]。本文结果显示,心衰组血镁浓度低于对照组;多因素Logistic回归分析显示,血镁是老年病人慢性心衰的危险因素,低镁血症的慢性心衰病人心功能状态明显低于正常血镁者。本文通过对心衰病人的进行随访,结果显示低镁血症组再入院率与病死率均高于正常血镁组。
镁对心血管系统有强大的保护作用[13],其水平降低与心血管病死率相关[14]。镁是Na+-K+-ATP酶和Ca2+-Mg2+-ATP酶的活化因子,参与多种酶促反应,可以稳定心肌细胞膜及转运细胞内物质,具有抗血管痉挛、抗炎、抗缺血、抗心律失常等作用,是心血管疾病发病机制中至关重要的一环[15-16]。研究认为,血清镁<1 mmol/L病人心血管病的死亡风险更高[17]。镁是细胞呼吸和ATP合成的重要辅助因子,其水平异常可能会改变心肌细胞的能量生成。
细胞内镁还能将钙动员到肌浆网中,在肌浆网中发生兴奋-收缩耦合,从而调节心脏收缩。此外,镁还可以抑制血浆醛固酮的分泌,导致钠和水的滞留减少。镁同时具有改善肺动脉高压的作用[18-19],从而降低心脏后负荷。因此,镁缺乏将改变心肌细胞能量代谢,减弱心脏舒缩功能,增加心衰风险和心血管疾病死亡率。低镁血症可引起冠状动脉痉挛和心肌细胞功能下降,加重心肌缺血与心衰,而强心、利尿等治疗又使Mg2+浓度进一步下降,由此形成低镁-心衰恶性循环。
综上所述,低镁血症可能是老年病人慢性心衰发生的危险因素,老年慢性心衰病人合并低镁血症提示心功能状态差及预后不佳。临床医师在老年慢性心衰病人治疗中要注意血镁浓度的监测,对合并低镁血症者给予足够的重视。考虑本研究样本量偏小,血镁浓度与慢性心衰及其预后的联系强度可能会被低估,老年人群血镁浓度与心衰的相关性还有待大样本进一步研究。

