超声引导下连续收肌管阻滞用于老年患者全膝置换术对术后认知功能的影响
张力 李继勇 陈治军
(武汉市第一医院麻醉科,湖北 武汉 430022)
术后认知功能障碍(POCD)是一种神经系统的综合征,其定义为在手术前后的一组神经心理学测试中认知功能的下降〔1〕。其临床表现为精神错乱、记忆受损、焦虑、人格改变、社交能力及认知能力和技巧的变化〔1〕。对于老年膝关节病变患者,膝关节置换术是一种常用的治疗方式,但置换后部分患者可能会出现精神错乱和(或)认知功能减退〔2,3〕。目前关于POCD的病因还不完全清楚,但麻醉方式的选择、术后疼痛及长期卧床可能与POCD的发生相关〔4,5〕。 有研究表明收肌管(AC)阻滞(ACB)可以为术后镇痛和早期关节活动带来便利〔6〕,本研究观察60岁以上老年患者施行收肌管阻滞镇痛后POCD的发生情况。
1 对象和方法
1.1研究对象 随机对照实验,经武汉市第一医院伦理委员会批准,选取2017年1月至2018年1月行择期膝关节置换术的老年患者。入选标准:①年龄>60岁;②术前认知功能正常,可以正常交流;③行单侧膝关节置换术。排除标准:①术前简易智能精神状态检查量表(MMSE)<24分,证实为认知功能受损;②有神经系统疾病或精神疾病病史;③文盲;④严重的听力或视力受损;⑤高血压3级以上,血压控制不良;⑥冠心病史;⑦凝血功能障碍不适宜进行椎管内麻醉或神经阻滞操作。参加本研究的患者及家属均在手术前签署知情同意书。最终有56例患者纳入研究。将患者随机分为腰麻+ACB(ACB组)和单纯腰麻组(S组),两组临床资料无显著差别(P>0.05),见表1。
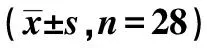
表1 两组基础资料比较
1.2麻醉方法 参与研究的患者均采用单次蛛网膜下腔阻滞麻醉。患者入手术室后,开放外周静脉,常规监测脉搏血氧饱和度,无创血压和心电图。取侧卧位于L3~4椎间隙以腰麻穿刺针行蛛网膜下腔阻滞,穿刺成功回抽见清亮脑脊液,以0.75%布比卡因1.8 ml混合脑脊液稀释至2 ml缓慢推注,完毕后拔出腰麻穿刺针。ACB组患者于腰麻操作完成后,再行超声引导下术侧AC穿刺置管术:选择4~12 MHz线性探头(M8型,迈瑞公司),取短轴位放置在大腿中段靠内侧,于超声影像上辨认缝匠肌及其下方的股动脉,缝匠肌下方、股动脉外侧部即为收肌管,采用平面内进针技术引导穿刺针到达AC筋膜内,以0.9%生理盐水将AC腔隙扩充开,然后置入硬膜外导管,置入深度约5 cm,再次推注0.9%生理盐水确认导管头端在AC腔内,妥善固定导管。手术结束后导管连接电子镇痛泵,镇痛泵配方:0.2%罗哌卡因100 ml,负荷量15 ml,背景剂量4 ml/h,单次给药剂量10 ml,间隔时间1 h。S组只进行单次蛛网膜下腔麻醉操作。术中如出现镇痛不全麻醉方式改为全麻则该病例退出研究。
1.3认知功能测试及资料收集 每例患者在术前1 d和术后3、7 d或出院前在病房进行MMSE测试,所有测试由同一位研究者完成,以减少不同研究者之间的差异造成的混杂因素,分数正常:27~30分;认知功能障碍:<27分;轻度:21~26分;中度:10~20分;重度:0~9分。术中记录手术时间,术后4、12、24 h记录患者在静息和膝关节活动状态下的视觉模拟评分法(VAS)评分,首次下床活动时间,在术后24 h记录患者手术侧膝关节活动度及抽取静脉血标本检测C反应蛋白(CRP)的水平;记录术后患者在病房阿片药物使用量(以吗啡等效剂量换算)等。
1.4统计学分析 采用SPSS19.0软件进行t检验,χ2检验。
2 结 果
2.1两组术后VAS评分比较 S组术后4、12、24 h静息、活动VAS评分显著高于ACB组(P<0.001)。两组组内各时间点静息、活动VAS评分差异有统计学意义(P<0.01,P<0.001)。见表2。
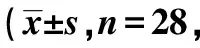
表2 两组术后不同时间点VAS评分比较分)
与术后4 h比较:1)P<0.05;与术后12 h比较:2)P<0.05
2.2两组术后阿片药物使用量、膝关节活动度、首次下床活动时间比较 S组术后阿片药物使用量(吗啡当量)显著高于ACB组(P<0.001);S组术后24 h膝关节活动度显著小于ACB组(P<0.001);S组术后首次下床活动时间显著高于ACB组(P<0.001)。见表3。
2.3两组术后24 h CRP比较 S组术后24 h CRP〔(34.36±3.82)mg/L〕显著高于ACB组〔(8.36±1.57) mg/L,t=-33.3,P=0.000〕。
2.4两组术前与术后MMSE评分比较 术前两组MMSE分值差异无统计学意义(P>0.05),S组术后3、7 d MMSE评分显著低于ACB组(P<0.01)。S组组内各时间点MMSE评分比较差异显著(P<0.001)。见表4。
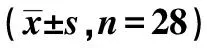
表3 两组术后阿片药物使用量,膝关节活动度,首次下床活动时间比较
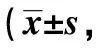
表4 两组术前1 d,术后3、7 d MMSE评分比较分,n=28)
与术前1 d比较:1)P<0.05
3 讨 论
POCD最初是在心脏手术患者被报道,而在下肢手术患者中也较为常见,相关文献显示,膝关节手术患者POCD的发生率在术后7 d为41%~75%,术后3个月为18%~45%〔7〕。POCD的病因目前还没有统一认识,但倾向于是多因素的,而术后疼痛被认为是POCD发生的主要因素之一,完善的术后镇痛可以有效降低POCD的发生率。下肢关节手术切口较大,术后疼痛感明显,疼痛应激时糖皮质激素分泌增加,长时间高水平的糖皮质激素可造成海马神经元的损伤,导致认知功能障碍〔8〕。因此持续有效的术后镇痛方式可以减少糖皮质激素的释放,降低机体应激反应,从而减少POCD的发生。
AC(又名Hunter管,缝匠肌下管)是以收肌腱膜为顶的腱膜肌肉间的通道,ACB实际镇痛范围包括隐神经、股内侧肌神经、闭孔神经后支、股内侧皮神经(61%)及少数闭孔神经前支(21%)控制的区域〔9〕,因此可以较好地阻滞膝关节相应区域的感觉,而由于以上神经多为感觉神经,相比股神经阻滞,ACB能较好地保留股四头肌等运动肌群的功能,使患者能早期下床活动〔10〕。 ACB置管镇痛时间可以覆盖术后2 d甚至更长时间,术后第1天和第2天镇痛效果更好〔11〕。
本研究结果表明AC置管镇痛的患者,可以带来更好的术后镇痛效果;从VAS评分来看,ACB组各时间点均在2以下,为轻度疼痛,而单纯腰麻组静息痛在术后12 h达到3,活动痛在4 h,12 h,24 h均高于3,为中度疼痛,一定程度上会影响术后患者早期下床活动的意愿。
通常单纯布比卡因腰麻的作用时间为4~6 h,而本研究中膝关节置换手术的时间通常为2 h,因此,术后疼痛恢复时间为术后2~4 h,当腰麻作用消失后,关节疼痛就随之而来,因此需要通过增加口服或静脉止痛药物来进行镇痛,而ACB组通过连续ACB,可以使手术部位达到较好的镇痛,因而可以大大减少相关阿片类药物的使用量。CRP是一种非特异性急性炎症反应的指标,同认知功能有显著的相关性,在一定程度上可反映体内炎症反应的程度〔12,13〕,Ravaglia等〔14〕研究表明,血浆CRP水平与阿尔茨海默症(AD)及其他认知性疾病患者认知功能损伤严重程度相关。良好的镇痛效果抑制了机体的应激反应,从而减少CRP的产生;可见MMSE评分与术后疼痛、CRP水平存在着相关性,分析原因,ACB组使术后膝关节疼痛减轻,减少了阿片药物的使用量,降低了机体应激水平,从而减少了CRP的产生,减少了POCD发生的可能性。

