2型糖尿病患者阻塞性睡眠呼吸暂停综合征的危险因素
张轶群 陈明卫 刘睿
(1安徽医科大学第一附属医院内分泌科,安徽 亳州 236800;2亳州市中医院呼吸科)
2型糖尿病(T2DM)已成为威胁人类健康的主要疾病,除糖代谢紊乱以外,T2DM患者常常合并有多种疾病,阻塞性睡眠呼吸暂停综合征(OSAS)是常见的一种〔1〕。OSAS的主要临床特征是间歇性低氧血症,研究表明T2DM与OSAS常合并存在,OSAS患者罹患T2DM的概率较高,而T2DM患者OSAS的发病率也高〔2〕,观察T2DM合并有OSAS的患者临床特点、分析其发病诱因有利于指导临床治疗。本文回顾性分析219例T2DM患者OSAS危险因素。
1 资料与方法
1.1一般资料 收集2017年9月至2019年3月219例在亳州市中医院治疗的2型糖尿病病人临床资料,男120例,女99例,所有患者符合2013年《中国2型糖尿病防治指南》〔3〕诊断标准。参照2011年《中国阻塞性睡眠呼吸暂停低通气综合征诊治指南》〔4〕,其中诊断合并有OSAS的158例作为观察组,未合并OSAS的61例作为对照组,记录两组性别、年龄、病程、体重指数(BMI)、糖尿病家族史、吸烟史等一般情况,见表1。
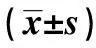
表1 两组一般情况比较
1.2方法 患者住院当日未饮用浓茶、咖啡或使用镇静剂,由肾内科、眼科、心内科、消化科等专科进行评估。当晚应用便携式睡眠监测仪(Alice-PDX 飞利浦伟康)进行床旁夜间7 h的标准睡眠监测,记录各呼吸参数,包括每小时发生呼吸暂停次数等,监测数据由电脑自动分析配合人工重新校正。患者必须能正确回答问题,完成调查问卷,并排除妊娠、肿瘤、病毒性肝炎、肝衰竭、心衰、终末期肾病及严重精神疾病者,不适合使用睡眠监测仪的患者也不作为纳入标准。住院次日抽血检测各项指标。本项目符合赫尔辛基宣言伦理准则标准,并得到亳州市中医院伦理委员会批准,患者均已知情同意并签署知情同意书。
1.3观察指标 记录两组糖尿病肾病、糖尿病足、糖尿病视网膜病变、冠心病、高血压、高尿酸血症、血脂异常、脑卒中、糖尿病代谢综合征和非酒精性脂肪肝等并发症的发生情况,监测入院后次日空腹血糖(FBG)、餐后2 h血糖(PBG)、糖化血红蛋白(HbA1c)、空腹胰岛素(C肽)、总胆固醇(TC)、三酰甘油(TG)、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C)、同型半胱氨酸(Hcy)、肌酐、尿酸、sCD36(采用双抗体夹心法检测)和胰岛素抵抗指数(HOMA-IR)的情况。HOMA-IR=FBG水平(mmol/L)×空腹胰岛素水平(mIU/L)/22.5。
1.4统计学处理 采用SPSS18.0软件进行t检验、χ2检验,多因素分析采用非条件Logistic回归。
2 结 果
2.1两组其他并发症比较 观察组糖尿病肾病、糖尿病足、糖尿病周围神经病变、冠心病、高血压、高尿酸血症、血脂异常、代谢综合征和非酒精性脂肪肝的发病率均明显高于对照组,差异有统计学意义(P<0.05),见表2。

表2 两组其他并发症比较〔n(%)〕
2.2两组代谢相关指标比较 观察组FBG、HbA1c、Hcy、肌酐、HOMA-IR、sCD36均明显高于对照组,空腹胰岛素明显低于对照组(均P<0.05),其他指标两组差异均无统计学意义(均P>0.05)。见表3。
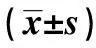
表3 两组糖尿病代谢相关指标比较
2.3T2DM合并OSAS相关危险因素 将与OSAS相关的危险因素纳入回归模型,采用Logistic 回归分析评估,发现高BMI、高血压、冠心病、高HbA1c及高Hcy是OSAS的独立危险因素,见表4。

表4 T2DM合并OSAS相关危险因素
3 讨 论
OSAS是睡眠时中上气道狭窄或被阻塞导致呼吸不畅甚至暂时停顿,从而严重影响患者睡眠质量并导致反复发作的低氧、高碳酸血症,引起心脑肺等多器官功能损害等并发症〔4〕。最新的流行病调查显示我国有超过1亿的糖尿病人,其中很大比例的患者合并有睡眠呼吸暂停综合征。梁金花等〔5〕报道T2DM患者中OSAS的发病率达75.7%,刘然等〔6〕报道发病率为78.6%,与本研究中72.1%的发生率基本一致。既往研究认为T2DM并发OSAS与患者肥胖有关,而亚洲T2DM人群肥胖率较欧美低,同样有着较高的OSAS发生率〔7〕。从本研究结果可见,合并OSAS的患者BMI显著高于未合并者,与既往的研究一致〔8〕;而OSAS患者中长期吸烟者比例远高于未合并者,吸烟是糖尿病非常重要的危险因素,烟草中的尼古丁影响胰岛素分泌,诱发胰岛素抵抗,进而加速血管及微血管病变,在糖尿病的发生发展过程起到促进作用〔9〕,提示在临床治疗中,患者戒烟有着重要的意义。
本研究发现BMI、高血压、冠心病、高HbA1c及高Hcy是并发OSAS的独立因素。一方面高BMI致患者下颌咽部周围和胸腹壁的脂肪沉积,对上呼吸道和肺造成压迫,致使肺容量下降,从而诱发OSAS〔10〕。另一方面OSAS会降低了机体对胰岛素的敏感性,降低受体的亲和力,导致胰岛素抵抗,加重糖尿病〔11〕。高血压和T2DM具有部分相同的发病病机制和基础,罹患T2DM且有高血压的患者,在病情的发展中,大大提高了OSAS的发病率,三者相互促进形成恶性循环,对机体造成严重的危害。HbA1c也是OSAS患病的重要的相关危险因素,研究表明胰岛素强化降糖治疗后,随着HbA1c的下降OSAS临床症状也得到明显改善。FBG持续高水平高血糖造成控制呼吸的周围神经发生病变,影响呼吸相关肌肉的功能,T2DM自主神经病变使自主呼吸神经肌肉的功能异常〔12〕。T2DM患者sCD36水平增高,sCD36可引起慢性炎性反应、增加胰岛素抵抗、促进肝脏脂肪合成,加重OSAS。
OSAS病人睡眠紊乱加重糖耐量异常和胰岛素抵抗〔13〕,其途径首先是间歇性低氧,有动物实验发现低氧环境的瘦素小鼠肝糖原输出增加;其次是交感神经活性增加,OSAS患者交感肾上腺系统功能紊乱,使肾上腺素对血糖的调节功能异常,表现为丘脑-垂体-肾上腺素活性增高,糖皮质激素水平升高而胰岛素敏感性降低,胰岛素分泌减少,机体血糖水平增高;第三是全身炎症反应,OSAS导致与缺血再灌注模型类似的间歇性缺氧损害,引起炎症反应和氧化应激会损伤胰岛β细胞功能,加重胰岛素抵抗,从而影响血糖〔14〕。
本研究通过了解T2DM患者中OSAS的发生情况及危险因素的分析,可以发现两者关系密切,其发病机制相互关联,在疾病进展过程互相影响,互为因果形成恶性循环。在临床T2DM的治疗中,应对患者进行生活方式的干预,注意运动适当、避免劳累,控制体重降低BMI对T2DM和OSAS的治疗都有积极作用,并能发挥其他治疗方式的效果。饮食和镇静药物的控制科减轻上气道的塌陷,减轻OSAS,阻断恶性循环。T2DM降糖药物尽量选择不增加体重的药物。当然,本研究属回顾性分析,且样本量较少,可能存在统计学上的偏倚,因此仍需多中心、大样本量的前瞻性研究进一步探讨。

