上气道CT多呼吸时相OSAS阻塞部位定位效果
陈鹏, 崔红领, 胡海英, 林运智, 崔庆周
阻塞性睡眠呼吸暂停综合征(obstructive sleep apnea syndrome,OSAS)是指睡眠状态下发作的,发生上气道阻塞、结构性塌陷、狭窄、肌张力不足等症状的综合性疾病[1]。OSAS在成人中发病率高达4%,尤其是老年人发病率可高达40%[2]。
由于OSAS是一种具有潜在致死性的呼吸紊乱性疾病,故颇受人们和医疗工作者的重视。上气道解剖结构异常导致的阻塞、塌陷、狭窄是OSAS发病的重要因素[3],因此,准确诊断上气道阻塞部位是制定个性化治理方案的基础。但OSAS患者上气道阻塞部位的定位诊断仍然存较多问题需要解决。如睡眠状态与清醒状态时上气道肌肉紧张性、收缩性有一定的差异,因此清醒状态并不能真实反映睡眠时上呼吸道的形态[4]。再如,采取自然入睡法检查既费时又费力,检查也极易对自然睡眠造成影响,使临床上气道解剖学改变诊断成为难题[5]。CT具备有的三维解剖学影像重建优势,能实现上气道解剖结构的重现。
本研究利用多层螺旋CT的影像重组优势,观察多呼吸时相(睡眠与清醒状态时)OSAS患者的上气道CT阻塞部位的定位效果。
材料与方法
1.研究对象
2018年1~10月间因疑似OSAS症状而经临床多导睡眠系统(型号:SW-SM2000C;厂商:苏州凯迪泰器械)诊断,符合中华医学会呼吸病学分会睡眠呼吸障碍学组制定的《阻塞性睡眠呼吸暂停低通综合征诊治指南(2011年版)》[6]的OSAS患者为回归性研究对象。研究方案患者知情同意且经医院伦委会同意,排除上气道手术史者、单纯鼻腔狭窄所致OSAHS者、心力衰竭者、颅面部畸形者、阻塞性肺病者和严重神经系统疾病者。
74例OSAS患者纳入研究,男38例、女36例;平均(38.4±3.1)周岁(31~66周岁);BMI:平均(28.7±1.2)kg/m2(22.1~31kg/m2);AHI:平均(43.8±3.8)次/h(31~68次/h);最低动脉血氧饱和度:(67.6±9.1)%(52%~83%)。
2.研究方法
采用飞利浦brilliance 64排CT及计算机处理系统病例行多呼吸时相(睡眠与清醒状态时)的上气道阻塞部位定位,清醒状态(吸气末)和睡眠状态(打鼾、血氧饱和度下降、呼吸暂停同时发生时)均进行上气道阻塞部位的扫描。扫描参数:层厚5×0.75 mm;电压120 kV;电流360 mA;准直器1.25 mm×16 mm;螺矩1.375 mm;床速27.5 mm/s。扫描部位:鼻咽顶部至声门平面的上气道。扫描图像均传输至计算机处理系统,重组矢状面、舌后区平面轴位的三维成像图。
扫描方法:先行清醒状态上气道阻塞部位扫描,OSAS患者仰卧且头颈部伸屈;然后心电监护下静脉微泵注入稀释的咪达唑仑(药商:江苏恩华药业;规格:2 mL/10 mg;国药准字:H20031037;稀释系数:咪达唑仑10 mg/生理盐水10 mL),微泵频率90 mL/h,当患者入睡立刻停止。为避免舌根、上气道震颤影响,密切关注多导睡眠仪显示通气和呼吸情况,当出现低通气时立即进行上气道阻塞部位定位扫描,扫描结束后给予患者咪达唑仑拮抗剂氟马西尼(厂商:江西青峰药业;规格2 mL/5 mg;国药准字H20084022)5 mg,促使患者苏醒。
3.图像分析及指标提取
将重建后的上气道扫描图像传至计算机工作站进行最大密度投影,以最清晰状态显示上气道解剖结构及周围组织结构,并进行多方位(矢状面、舌后区平面轴位等)重组,重建以能清晰显示上气道解剖结构为准。由高年资影像科临床医师对上气道扫描图像进行分析并完成相关测量,联系呼吸内科医师进行临床诊断。分4个分区(软腭后区气道、悬雍垂后区气道、舌后区气道和会厌后区气道)[7]提取观察指标,包括睡眠与清醒状态的上气道阻塞部位定位结果,矢状面横截面积、矢状面气道最小直径及睡眠与清醒状态转换时的最狭窄部位变化情况等。
4.统计学方法

结 果
1.74例OSAS患者睡眠与清醒状态上气道的CT诊断结果分析(表1)
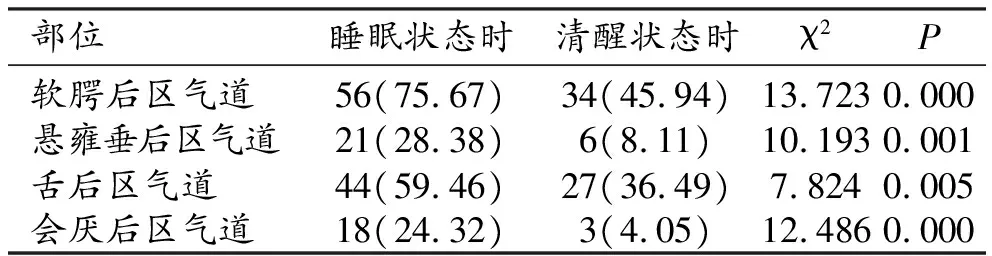
表1 睡眠与清醒状态的上气道阻塞的CT诊断统计结果 [n(%)]
74例OSAS患者睡眠与清醒状态时的上气道闭塞部位均主要分布在软腭后区气道和会厌后区气道。软腭后区气道、悬雍垂后区气道、舌后区气道、会厌后区气道的阻塞诊断率比较,睡眠状态均显著高于清醒状态,差异具有显著性(P<0.05)。
2.OSAS患者睡眠与清醒状态时各部位气道的矢状面横截面积比较(表2)
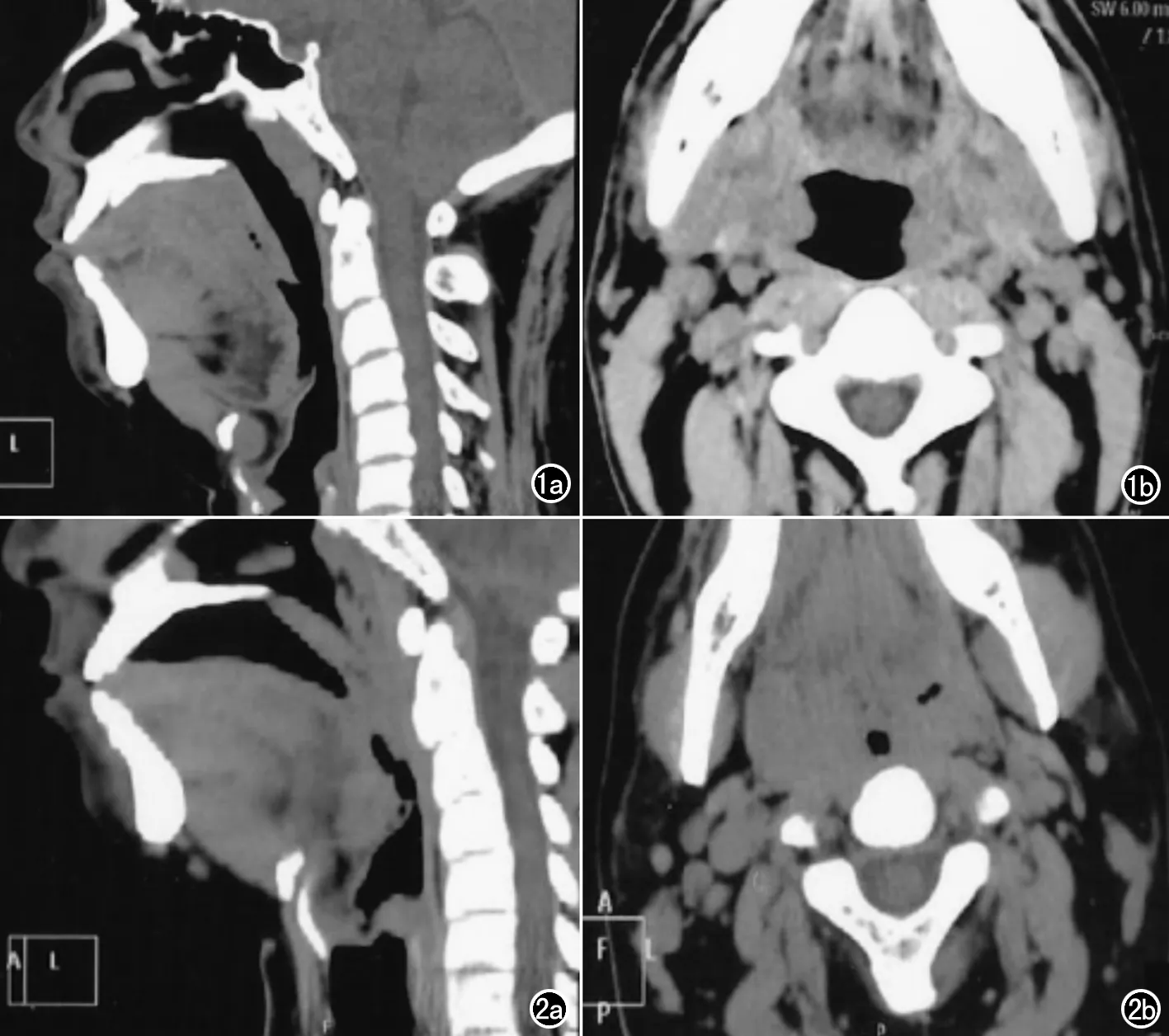
图1 男,43岁,阻塞性睡眠呼吸暂停低通综合征。a)后软腭后气道清醒呼吸末状态时多层螺旋扫描重组图;b)后软腭后气道清醒平静呼吸状态时多层螺旋扫描重组图。 图2 男,46岁,阻塞性睡眠呼吸暂停低通综合征。a)舌后气道清醒呼吸末状态时多层螺旋扫描重组图;b)舌后气道阻塞清醒平静呼吸状态时多层螺旋扫描重组图。
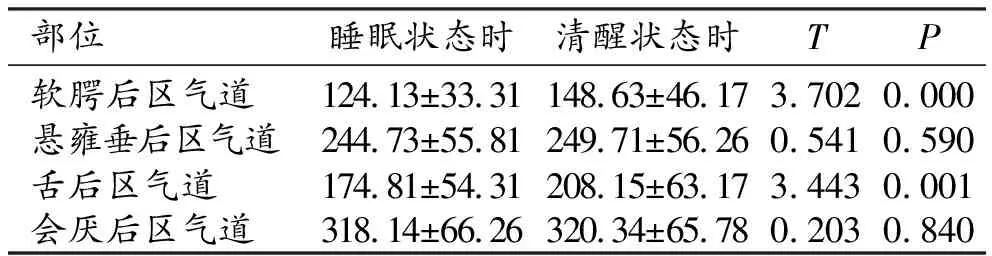
表2 OSAS患者睡眠与清醒状态时各部位的矢状面横截面积比较
软腭后区气道和舌后区气道的矢状面横截面积比较,OSAS患者睡眠状态明显小于清醒状态时,差异具有显著性(P<0.05);悬雍垂后区气道和会厌后区气道的矢状面横截面积比较,OSAS患者睡眠状态和清醒状态时无明显变化,差异无显著性(P均>0.05)。
3.OSAS患者睡眠与清醒状态时各部位气道的矢状面气道最小直径比较(表3)
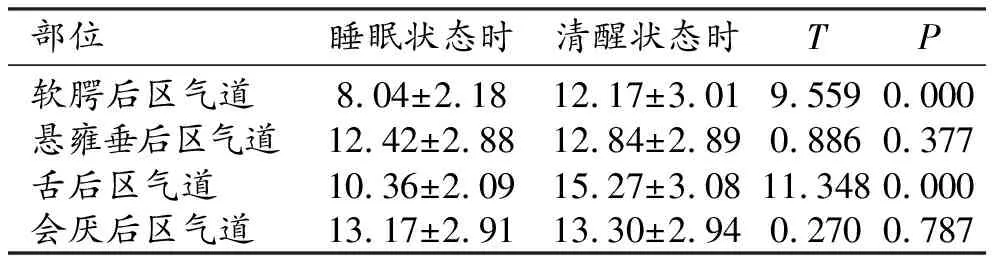
表3 睡眠与清醒状态时各部位气道的矢状面气道最小直径比较表
软腭后区气道和舌后区气道的矢状面气道最小直径比较,OSAS患者睡眠状态明显小于清醒状态时,差异具有显著性(P<0.05);悬雍垂后区气道和会厌后区气道的矢状面气道最小直径比较,OSAS患者睡眠状态和清醒状态时无明显变化,差异无显著性(P>0.05)。
4.OSAS患者睡眠与清醒状态时上气道阻塞部位分析
后软腭后气道阻塞的OSAS患者在睡眠与清醒状态时的最狭窄部位基本一致,为邻近悬雍垂尖区,但与清醒状态相比较,当患者处于睡眠状态时的狭窄或阻塞范围增大;舌后气道阻塞的OSAS患者在睡眠与清醒状态时的最狭窄部位也基本一致,为邻近悬雍垂尖区的RG区起始位置,但与清醒状态相比较,当患者处于睡眠状态时的狭窄或阻塞范围增大;而悬雍垂后区气道阻塞和会厌后区气道阻塞的OSAS患者睡眠与清醒状态时的狭窄或阻塞范围无明显变化(图1、2)。
讨 论
OSAS是一种具有复杂病因而又并未完全阐明病理机制的疾病,其病理机制主要与上气道结构性改变、呼吸中枢性疾病、呼气吸气气道联通机制异常等有关,其中80%以上OSAS发病均由上气道阻塞导致[8-9]。学者对OSAS苏醒时和睡眠时的上气道形态变化差异进行研究认为非睡眠状态上气道阻塞、狭窄、塌陷等形态可在一定程度上反应睡眠状态时的上气道结构性改变情况,但并不能完全反应出睡眠病发状态时上气道阻塞部位位置及累计范围[10-11]。睡眠病发状态下上气道阻塞部位位置及累计范围是临床治疗中医师必须了解的,这对于治疗方案选择有着至关重要的作用。
既往一般采取自然入睡方式对OSAS患者上气道阻塞部位进行检查,但由于陌生环境的影响,导致很多患者难以自然入睡或CT检查时惊醒,这不仅导致OSAS患者上气道阻塞部位检查费时费力,也对检查结果准确性有较大影响[12-13]。目前临床已经采用多种方法来解决这个问题,Katiany等[14]采用咪唑安定诱导睡眠,以纤维喉镜检测OSAS患者上气道阻塞部位,检查过程顺利完成;蔡泽川等[15]采取气道内正压通气控制咽肌张力后进行检查,其证实了该方法能更加准确的评定出上气道阻塞部位;而Cristiana等[16]研究表明肌注咪唑安定诱导入睡的OSAS患者上气道阻塞部位CT定位准确率高于自然状态下睡眠下的CT定位准确率。咪达唑仑是一种具有短效水溶性的苯二氮类药物,静脉给予起效时间仅为2min左右,半衰期也较短,也在2h左右,是一种安全界限宽的高效催眠药,且特异性拮抗剂氟马西尼可以确保患者迅速恢复清醒[17]。小剂量咪达唑仑可确保患者从清醒到入睡的快速转换,并保证患者在睡眠状态下完成OSAS患者上气道阻塞部位的CT检查,且无患者出现呼吸抑制、检测中苏醒等不利于CT检测的状况,故本研究采用小剂量咪达唑仑让患者快速入睡后行CT检查。
本研究在真正确保OSAS患者清醒到入睡的快速转换情况下进行的检测结果具有一定的真实性。本组74例OSAS患者上气道的CT诊断结果显示OSAS患者睡眠与清醒状态时的上气道阻塞部位均主要分布在软腭后区气道和会厌后区气道,各上气道部位(软腭后区气道、悬雍垂后区气道、舌后区气道和会厌后区气道)阻塞诊断率比较,睡眠状态(75.67%、28.38%、59.46%、24.32%)均显著高于清醒状态(45.94%、8.11%、36.49%、4.05%)(P<0.05)。同时对OSAS患者睡眠与清醒状态时上气道阻塞部位进行分析显示睡眠与清醒状态转换时,后软腭后气道阻塞者和舌后气道阻塞者的最狭窄部位基本一致,但清醒状态相比较,当患者处于睡眠状态时的狭窄程度或阻塞范围增大。这两个研究说明了两个结果:首先,与清醒状态时比较,药物诱导睡眠状态下进行CT上气道阻塞部位的定位效果明显较优,可真实再现睡眠状态下OSAS患者的上气道阻塞部位,可以大幅度提升各上气道部位阻塞的诊断率;其次,非睡眠状态上气道阻塞、狭窄、塌陷等形态可在一定程度上反应睡眠状态是的上气道结构性改变情况,但并不能完全反应出睡眠病发状态下上气道阻塞部位位置及累计范围。这两个研究结果与Maria等[18]的研究结果相似,但由于一定的差异,即与清醒状态时比较,药物诱导睡眠状态下的CT诊断对软腭后区气道、舌后区气道的阻塞的诊断率提升效果尤其明显。另外本研究还从真实数据方面揭示了药物诱导睡眠状态下进行CT上气道阻塞部位的定位效果较优的结论,即软腭后区气道和舌后区气道的矢状面横截面积、矢状面气道最小直径比较,OSAS患者睡眠状态的测量值明显小于清醒状态。可能原因在于药物诱导的睡眠状态对软腭塌陷、舌体肥大、舌根后坠等OSAS患者固有上气道结构性改变的影响较小,因此与清醒状态时比较,睡眠状态更可真实再现睡眠状态下OSAS患者的上气道阻塞部位,从而提升各上气道部位阻塞部分的定位效果[19]。
综上所述,小剂量咪达唑仑诱导入睡的多层螺旋CT上气道阻塞部位定位检查方案是安全可行的,具有高效、省时、准确率较高的优点,有较佳的应用意义。同时,与清醒状态时比较,药物诱导睡眠状态下进行CT上气道阻塞部位的定位效果明显较优,尤其可真实再现睡眠状态下OSAS患者的上气道阻塞部位,这对OSAS的临床诊治具有较高的指导意义。

