Vater壶腹部腺癌的病理分型及临床特征分析
冯永恒, 郑泽群, 刘霜月, 赵有才, 杨坤兴, 席鹏程
南京医科大学附属南京医院(南京市第一医院) a.普外科; b.病理科, 南京 210006
Pathological typing and clinical features of Vater ampullary adenocarcinoma
FENGYongheng,ZHENGZequn,LIUShuangyue,etal.
(DepartmentofGeneralSurgery,NanjingFirstHospital,NanjingHospitalAffiliatedtoNanjingMedicalUniversity,Nanjing210006,China)
Abstract:ObjectiveTo investigate the features and clinical data of different pathological types of Vater ampullary adenocarcinoma and the influencing factors for prognosis, and to improve the prognostic evaluation and treatment outcome of Vater ampullary adenocarcinoma after surgery.MethodsA retrospective analysis was performed for the clinical data of 65 patients with Vater ampullary adenocarcinoma who were admitted to Nanjing First Hospital, namely Nanjing Hospital Affiliated to Nanjing Medical University, from January 2010 to January 2017, and the patients were divided into intestinal-type group, pancreaticobiliary-type group, and mixed-type group according to the results of HE staining. Immunohistochemistry was used to measure the expression of the tumor protein markers MUC1, MUC2, CK7, CK20, and CDX2 in the cancer tissue of various subtypes, and related clinical data and prognosis were compared and analyzed. The chi-square test was used for comparison of categorical data between groups; an analysis of variance was used for comparison of continuous data between groups; the Kaplan-Meier method was used to plot survival curves and calculate survival rates.ResultsOf all patients, 20 had intestinal type, 34 had pancreaticobiliary type, and 11 had mixed type. The results of immunohistochemistry showed that the intestinal-type group had significantly higher positive expression rates of CDX2, CK20, and MUC2 than the pancreaticobiliary-type group (100%/85.00%/55.00% vs 2.94%/0/14.71%,χ2=49.916, 42.178, and 9.806, allP<0.01), and compared with the intestinal-type group, the pancreaticobiliary-type group had significantly higher positive rates of CK7 (97.06% vs 20.00%, χ2=34.665,P<0.01) and MUC1 (94.12% vs 5.00%,χ2=42.082,P<0.01). The patients in the mixed-type group often had co-expression of various tumor markers, and there were no significant differences in the positive expression of such markers between this group and the other two groups (allP>0.05). The comparison of clinical data between the three groups showed that there were no significant differences in age, sex, tumor tissue diameter, degree of tumor differentiation, and TNM stage between the patients with different subtypes (allP>0.05). The prognostic analysis showed that the median survival time after surgery in the three groups was 64.00 months, 49.50 months, and 56.00 months, respectively. The results of comparison between groups showed that the intestinal-type group had significantly higher 5-year survival rate and 5-year disease-free survival rate than the pancreaticobiliary-type group (5-year survival rate: 60.00% vs 32.35%,χ2=5.206,P=0.023; 5-year disease-free survival rate: 55.00% vs 23.53%,χ2=6.140,P=0.013), and the mixed-type group had lower 5-year survival rate and 5-year disease-free survival rate than the intestinal-type group but higher 5-year survival rate and 5-year disease-free survival rate than the pancreaticobiliary-type group (allP>0.05).ConclusionDifferent pathological subtypes of Vater ampullary adenocarcinoma have different features of the expression of MUC1, MUC2, CK7, CK20, and CDX2, and combined measurement of these five tumor protein markers can better identify the pathological type of Vater ampullary adenocarcinoma and thus assist in prognostic evaluation and postoperative treatment.
Keywords:ampulla of Vater; adenocarcinoma; disease attributes; prognosis
Vater壶腹部腺癌发病率不高,约占胃肠道恶性肿瘤的0.2%[1],由于Vater壶腹部是由胆总管、胰管和十二指肠3种不同的组织及生理功能组成的复杂结构,因此发生于该部位的肿瘤起源不同,其病理特征和临床特点也不相同。根据肿瘤组织起源,目前临床上常将Vater壶腹部腺癌分为肠型、胰胆型和混合型。但由于壶腹部复杂的解剖构成,有时无论通过影像学分析还是组织病理切片对Vater壶腹部腺癌进行病理分型,均较为困难。因此,希望寻找有效的肿瘤蛋白标志物来更好地进行组织分型。本文通过分析Vater壶腹部腺癌患者MUC1、MUC2、CK7、CK20及CDX2五种蛋白标志物在Vater壶腹部腺癌不同病理亚型中的表达情况,总结各亚型的临床特征和预后结局,以期更好地对Vater壶腹部腺癌进行预后判断和术后治疗。
1 资料与方法
1.1 研究对象 收集本院2010年1月-2017年1月收治的65例壶腹部肿瘤患者临床资料。其中男34例,女31例,年龄43~76岁,平均(62.31±5.95)岁,所有病例均行胰十二指肠切除术,术后病理均确诊为Vater壶腹部腺癌,其中肿瘤直径0.70~3.57 cm,平均1.63 cm,组织分化程度包括高分化9例、中分化45例和低分化11例,肿瘤的TNM分期依据AJCC第八版壶腹部癌临床分期标准[2]。依据病理切片HE染色结果对所有病例进行亚型分组,分为肠型组(20例)、胰胆型组(34例)和混合型组(11例)。本研究方案经由南京医科大学附属南京医院伦理委员会审批通过。
1.2 组织病理切片HE染色镜下分型特点 肠型Vater壶腹部腺癌:多由长管状或细长腺体组成,腺体密集,衬以多层柱状细胞,细胞核呈卵圆形和杆状。胰胆型:由单一的或呈分支状腺体组成,腺体分化良好,管腔较大,被覆一层或数层圆柱状或立方形上皮,细胞核呈多形性,有明显的核仁及较多的核分裂,异型性明显(图1a、b)。
1.3 免疫组织化学方法 采用SP法进行免疫组织化学染色后置于光镜下观察。CK7、CK20、CDX2、MUCl和MUC2抗体均购自美国EPITOMIC公司,免疫组化试剂盒购于福州飞净生物科技有限公司。按照说明书进行操作。实验结果判定标准:CK7、CK20、MUCl和MUC2在细胞质中呈阳性表达,而CDX2为细胞核阳性表达。以染色强度和阳性细胞数进行综合分析, 按半定量积分法判定结果。每张切片随机选取5个高倍视野进行结果判定,按染色强度计分: 未着色,计0分;淡黄色,计1分;棕黄色,计2分;棕褐色,计3分。按着色细胞数占同类细胞总数计分: 阳性细胞数≤5%,计0分;6%~25%,计1分;26%~50%,计2分;≥51%,计3分。根据两项积分之和判定其结果,<3分计为阴性(-),≥3分计为阳性(+)。
2 结果
2.1 3组亚型的临床及病理资料 3组亚型患者的临床、组织及病理相关指标的组间比较,差异均无统计学意义(P值均>0.05)(表1)。
2.2 MUC1、MUC2、CK7、CK20及CDX2在各亚组中的表达情况 MUC2、CK20和CDX2主要在肠型Vater壶腹部腺癌组织中表达,MUC1和CK7主要在胰胆型中表达(图1c~g),混合型中标志物的表达无明显规律。
MUC2在肠型组中的阳性率高于胰胆型组和混合型组(χ2值分别为9.806、0.259,P值分别为<0.01、0.611);CK20在肠型组中的阳性率高于胰胆型组(χ2=42.178,P<0.01),与混合性组比较,差异无统计学意义(χ2=3.438,P=0.064);CDX2在20例肠型患者组织中100%阳性表达,阳性率高于胰胆型组和混合型组(χ2值分别为49.916、13.527,P值分别为<0.01、0.01);此外,肠型组中CK7和MUC1的阳性表达率均低于胰胆型组(χ2值分别为34.665、42.082,P值均<0.01)(表2)。
2.3 3组亚型术后随访结果比较 Kaplan-Meier法绘制出3种亚型组的生存曲线,发现Vater壶腹部腺癌患者术后中位生存时间53.00个月,而对于具体亚组,肠型、胰胆型和混合型组患者的术后中位生存时间分别为64.00、49.50和56.00个月(P=0.043),肠型Vater壶腹部腺癌患者的术后生存期明显优于胰胆型,混合型介于二者之间(图2)。Vater壶腹部腺癌患者5年生存率、5年无病生存率分别为43.08%、33.85%,术后生存率的组间比较结果发现,肠型组和胰胆型组的5年生存率和5年无病生存率差异均有统计学意义(χ2值分别为5.206、6.140,P值分别为0.023、0.013),而混合型组与前两组比较,差异均无统计学意义(P值均>0.05)(表3)。
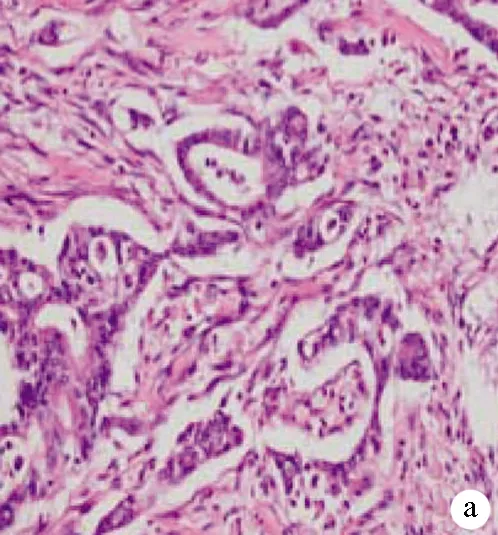
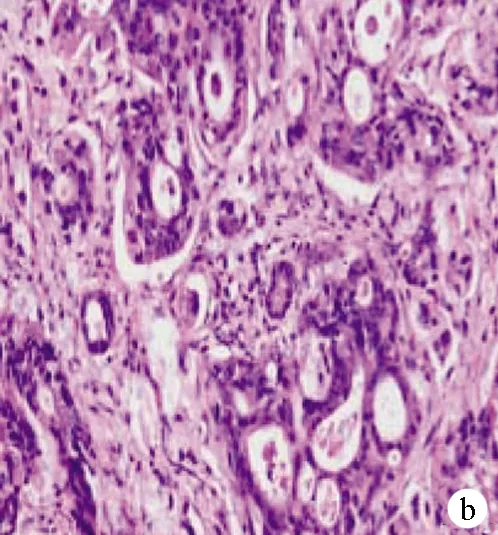

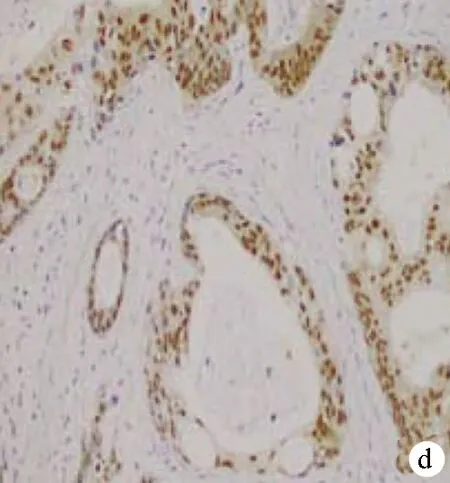
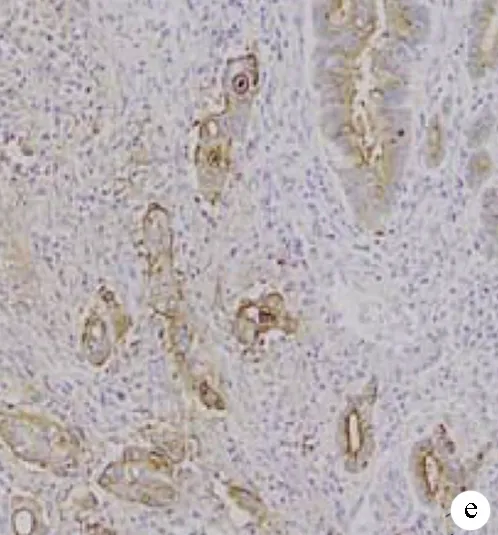


注:a,肠型Vater壶腹部腺癌(HE染色,×200);b,胰胆型Vater壶腹部腺癌(HE染色,×200);c、d、e,CK20、CDX2及MUC2分别在肠型Vater壶腹部腺癌组织中呈阳性表达(SP法,×200);f、g,CK7和MUC1分别在胰胆型Vater壶腹部腺癌中呈阳性表达(SP法,×200)。

项目肠型(n=20) 胰胆型(n=34) 混合型(n=11)统计值P值性别(例)χ2=0.9990.607 男 女 11 9161874年龄(岁)60.95±8.2963.00±4.6662.64±4.37F=0.7610.471肿瘤大小(cm)1.56±0.771.64±0.761.83±0.88F=0.0670.936组织分化程度(例)χ2=1.6370.802 高342 中15238 低271病理分期(例)χ2=3.5050.743 Ⅰ352 Ⅱ12144 Ⅲ5134 Ⅳ021T分期(例)χ2=4.6810.791 1131 2321 314236 4263N分期(例)χ2=1.5770.450 016227 ≥14124M分期(例)χ2=1.9710.373 0203310 1011
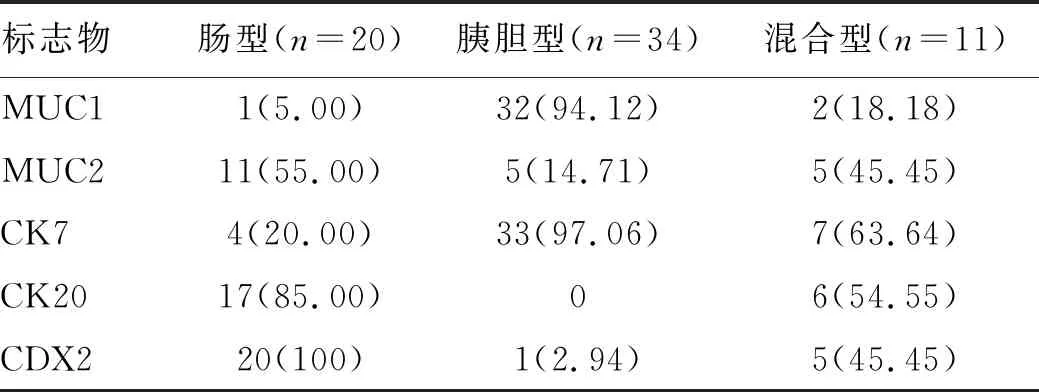
表2 MUC1、MUC2、CK7、CK20及CDX2在3组亚型中的阳性表达率[例(%)]
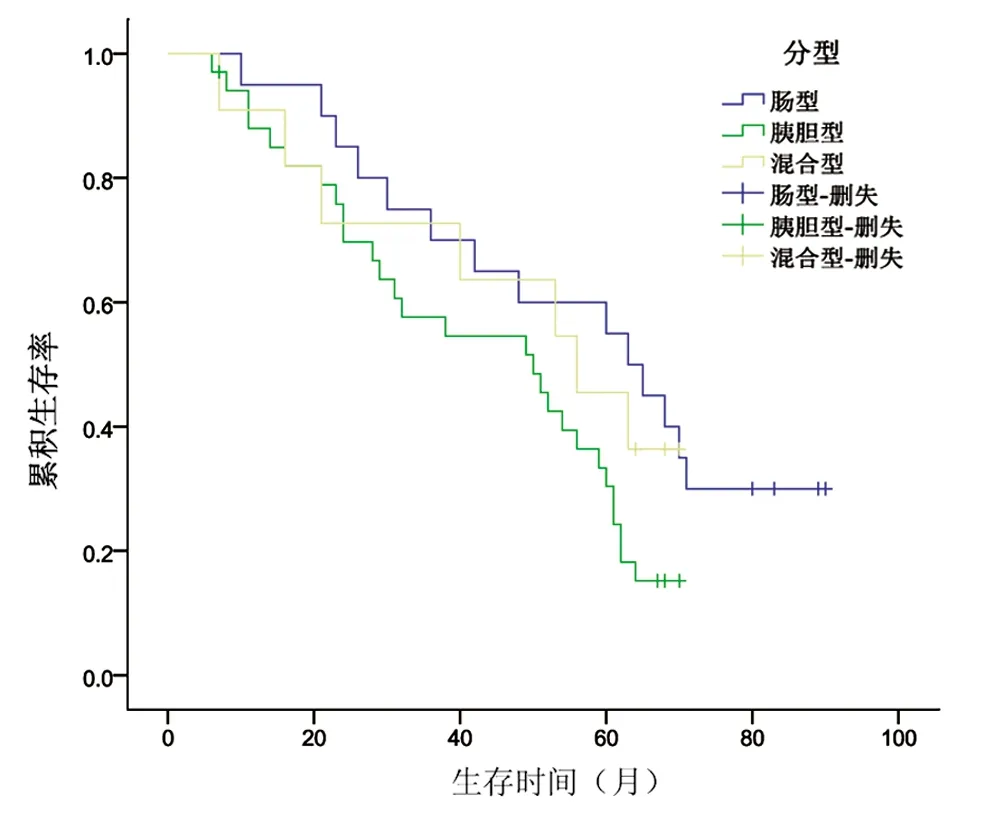
图23种亚型Vater壶腹部腺癌的生存曲线

表3 3组亚型的预后随访资料
3 讨论
Vater壶腹部腺癌与其他类型消化道肿瘤相比,相对少见,其在人群中的发病率远低于胰头癌或胆管下段癌,其与胰头癌的发病率之比约为1∶12[3-4]。但是由于“Vater壶腹”这一特殊解剖结构的存在,Vater壶腹部腺癌往往会比胰头癌更早出现胆、胰管阻塞的相关表现(如黄疸、胰管扩张等),因此早期发现的概率高于胰头癌[5]。当前对于Vater壶腹部腺癌的治疗与胰头癌相似,首选仍是外科手术切除,术式包括胰十二指肠切除或保留幽门的胰十二指肠切除术,大量临床资料[6]表明,壶腹部癌的手术切除难度和术后并发症发生率远低于胰头癌,预后好于胰头癌,有学者[7]提出这可能与两类肿瘤不同的生物学行为有关。总之,Vater壶腹部腺癌作为一个不同于胰头癌或胆管下段癌的独立病种,其治疗效果和预后良好,得到了外科医生越来越多的关注。
有研究者[8]认为,Vater壶腹部腺癌的组织分型可能是预后判断的关键因素,同时也是影响术后进行辅助治疗的重要决定因素。自Kimura等[9]提出将Vater壶腹部腺癌分为肠型、胰胆型和混合型以来,对该部位肿瘤的组织分型特点及各自的预后研究逐渐引起重视。
目前临床上区分Vater壶腹部腺癌病理亚型的方法主要包括影像学和组织病理HE染色。但是,CT和MRI等影像学检查可以明确壶腹部占位的诊断,却难以实现组织来源的鉴别[10-11];而组织病理切片的镜下观察对于操作医师的要求极高,并且对于混合型壶腹部腺癌的认定目前还缺乏明确的鉴别标准,因此这些方法实际运用起来都存在一定的困难和局限性。在这样的背景下,一些学者希望借助免疫组织化学的方法,寻找特异性的肿瘤蛋白标志物,借此来更准确地完成Vater壶腹部腺癌的组织分型。
由于Vater壶腹由十二指肠、胆总管下端和胰管构成,其肿瘤类型大都是腺癌。因此,不论是肠型Vater壶腹腺癌是由腺瘤发展而来,还是胰胆型Vater壶腹腺癌起源于胰腺上皮内瘤变都有可能。基于此理论,寻找在肠道和胆胰肿瘤中各自高表达的肿瘤标志物来确定Vater壶腹部腺癌的组织来源是一个合理的基本思路,如在胰胆管表达的肿瘤标志物CK7、胃肠道表达的CK20、MUC1、MUC2及具有诱导细胞向肠上皮分化作用的CDX2。有研究[12]认为, CK7是碱性角蛋白,在胆胰管上皮及肿瘤中有较高的阳性率; CK20属于酸性角蛋白,在大部分肠型腺癌中呈阳性表达。Liu等[13]研究发现,CK20和MUC2在多数肠型Vater壶腹腺癌组织中表达。Kumari等[14]通过对108例Vater壶腹部腺癌研究发现,CDX2对肠型壶腹部腺癌的敏感度和特异度分别为89.5%和100%, CK20和MUC2对肠型壶腹腺癌的敏感度虽低(50%,39.5%),但有较高的特异度(86.8%,96.2%),对胰胆型MUC1的敏感度为100%,但特异度不高。而Heinrich等[15]指出,胰胆系亚型Vater壶腹部腺癌中CDX2多为阴性表达,肠系亚型中MUC1和CK17多为阴性表达。本文的相关统计结果也证实,不同病理亚型的Vater壶腹部腺癌组织中蛋白标志物的表达具有不同的特点,肠型肿瘤组织中多见CDX2、CK20和MUC2的阳性表达,而CK7和MUC1多为阴性;胰胆型肿瘤的表达特征恰与之相反;混合型肿瘤可见上述各类肿瘤标志物的混合表达,且无明显规律。
既往大量研究[16-18]表明,胰胆型Vater壶腹部腺癌发病率高于肠型,并且预后较肠型更差,其术后生存期低于肠型,复发率高于肠型。本文通过对各亚型Vater壶腹部腺癌患者临床资料的分析,亦发现3种亚型患者的总生存期、5年生存率和5年无病生存率均示:肠型最优,混合型次之,胰胆型最差。另有Kim等[19]研究发现胰胆型的T分期、淋巴结转移率、周围神经侵犯率高于肠型,还有研究[20]结果认为,淋巴结转移和TNM分期是影响Vater壶腹部腺癌预后的独立危险因素。而本文分析结果显示,胰胆型组的上述几项指标的发生率虽然高于肠型组,但组间比较并无统计学差异,可能与本研究样本容量不足有关,还有待于进一步研究。
目前对Vater壶腹部腺癌的辅助治疗方案还存在争议,没有标准方案。Kwon等[21]通过比较壶腹部肿瘤切除术后进行或不进行辅助治疗患者的生存率发现,术后辅助放化疗有潜在的生存获益。有学者[22-23]提出根据Vater壶腹部腺癌的肿瘤组织来源来制订化疗方案可能会使患者从中获益,如肠型Vater壶腹部腺癌可参照胃肠道肿瘤的化疗方案;胰胆型可参照胰腺癌化疗方案,但还需要更进一步的研究。因此,对Vater壶腹腺癌进行更进一步的病理分型,对指导术后的辅助治疗具有重要意义。
综上所述,不同病理亚型的Vater壶腹部腺癌具有不同的组织学特性和临床特征,尤其是肠型和胰胆型两种亚型,在肿瘤蛋白的表达和患者预后方面存在着明显差异。因此,联合测定以上5种肿瘤标志物,可以更好地明确壶腹部腺癌的病理分型,进而有助于更好地对壶腹部腺癌进行预后判断和术后治疗。

