左旋甲状腺素对甲状腺功能减退患者脂代谢的影响
薛松 谷丽
【摘要】目的 对甲减患者使用左旋甲状腺素(L-T4)治疗,分析其对脂代谢的影响。方法 选取2015年6月~2019年5月,在我院诊断并治疗的115例甲减患者,将其分为亚临床甲减(SCH)A组35例、亚临床甲减B组40例、临床甲减C组40例,所有患者均使用L-T4治疗。结果 C组患者治疗前总胆固醇(TC)、甘油三酯(TG)、低密度脂蛋白(LDL-C)水平均明显高于A组,治疗前TC、治疗后TG、LDL-C水平高于B组;与治疗前相比,B组、C组患者的TC水平均显著下降(P<0.05);各组患者不良反应率无明显差异(P>0.05)。结论 对甲减患者使用L-T4治疗可发挥一定降脂效应,血浆促甲状腺激素(TSH)较高亚临床甲减、临床甲减患者脂代谢异常得到改善,TSH较低亚临床甲减患者脂代谢异常无明显改善。
【关键词】甲减;左旋甲状腺素;脂代谢
【中图分类号】R581.2;R589.2 【文献标识码】A 【文章编号】ISSN.2095.6681.2020.2..02
【Abstract】 Objective to analyze the effect of levothyroxine (l-t4) on lipid metabolism in patients with hypothyroidism. Methods 115 cases of hypothyroidism diagnosed and treated in our hospital from June 2015 to May 2019 were selected and divided into 35 cases of subclinical hypothyroidism (SCH) group A, 40 cases of subclinical hypothyroidism group B and 40 cases of clinical hypothyroidism group C. All patients were treated with l-t4. Results the levels of total cholesterol (TC), triglyceride (TG) and low-density lipoprotein (ldl-c) in group C before treatment were significantly higher than those in group A, while the levels of TC before treatment and TG and ldl-c after treatment were significantly higher than those in group B. Compared with before treatment, TC levels in group B and group C were significantly decreased (P < 0.05). There was no significant difference in the rate of adverse reactions in each group (P > 0.05). Conclusion l-t4 treatment for hypothyroidism patients can exert a certain lipid-lowering effect, the plasma thyroid-stimulating hormone (TSH) with high subclinical hypothyroidism, clinical hypothyroidism patients with abnormal lipid metabolism was improved, TSH with low subclinical hypothyroidism patients with abnormal lipid metabolism was not significantly improved.
【Key words】Reduction; Levothyroxine; Lipid metabolism
甲状腺功能减退症(甲减)是一种常见的以全身性低代谢为表现的综合征,主要与甲状腺激素的分泌减少有关。据调查显示,其发病率约为3%~7%,且女性发病率高于男性,且与年龄相关。SCH是指TSH水平升高而游离三碘甲状腺原氨酸(FT3)和游离甲状腺素(FT4)水平正常的内分泌代谢性疾病[1]。甲减患者常见的并发症之一就是高脂血症,血脂升高可增加患者心脑血管疾病的危险。因此,为改善患者的中长期预后,必须对患者脂代谢异常的情况进行干预。目前,甲减所致脂代谢异常的机制尚未完全明确,有研究显示[2],促甲状腺激素(TSH)在脂代谢过程中有参与,TSH高表达可能与脂代谢异常有关。本文将对甲减患者使用L-T4治疗,并分析其对脂代谢的影响,现报道如下。
1 资料与方法
1.1 一般资料
选取2015年6月~2019年5月,在我院诊断并接受治疗的115例甲减患者,所有患者均符合SCH、臨床甲减的诊断标准,自愿参与本次研究。排除标准:(1)继发性甲减患者;(2)甲状腺恶性肿瘤患者;(3)家族性高脂血症患者;(4)心脑血管疾病、肝肾功能障碍患者;(5)药物过敏患者等。根据患者甲状腺功能状况,将其分为三组。亚临床甲减A 组(TSH 5~10 mU/L)35例,男性14例,女性21例,年龄24~66岁,平均年龄(47.68±8.55)岁,病程1.7~9.2年,平均(5.56±3.33)年。亚临床甲减B组(TSH>10 mU/L)40例,男性16例,女性24例,年龄25~67岁,平均年龄(48.52±8.26)岁,病程1.8~9.0年,平均(5.15±3.28)年。临床甲减C组40例,男性17例,女性23例,年龄24~66岁,平均年龄(47.17±8.93)岁,病程1.9~9.1年,平均(5.22±2.98)年。
1.2 方法
所有患者均采取一般治疗,包括营养支持、合并症治疗、对症治疗等。在此基础上,所有患者均使用L-T4治疗,根据患者的病情及体重确定初始剂量,一般为25~50 μg/d,口服,随后每2~4周调整一次,增加25~50 μg。治疗期间定期进行血清TSH检测,直到其恢复正常水平停药。
1.3 评价标准
(1)对比各组患者治疗前后的血脂相关指标,包括TC、TG、LDL-C、高密度脂蛋白(HDL-C)。(2)对比各组患者治疗期间的不良反应。
1.4 统计学方法
采取SPSS 21.0进行数据处理,不良反应等计数资料使用百分数(%)表示,血脂相关指标等计量资料使用平均数±标准差(x±s)表示,采取x?或t检验,P<0.05表示差异有统计学意义。
2 结 果
2.1 血脂水平对比
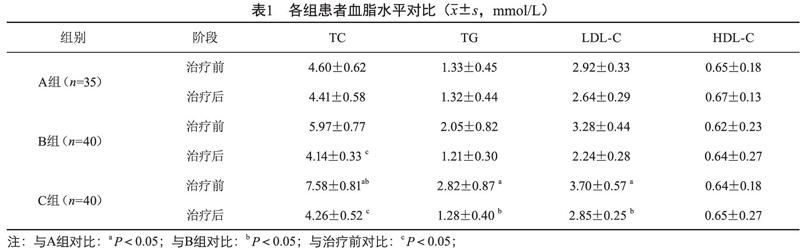
C组患者治疗前TC、TG、LDL-C水平均明显高于A组,治疗前TC、治疗后TG、LDL-C水平高于B组;与治疗前相比,B组、C组患者的TC水平均显著下降(P<0.05),见表1。
2.2 不良反应对比
治疗前期间,A组出现腹泻1例,心悸1例,发生率5.71%;B组出现腹泻1例,心悸2例,头痛1例,发生率10%;C组出现腹泻1例,心悸1例,头痛1例,发生率7.5%,无明显差异(x?=0.48,P>0.05)。
3 讨 论
甲减早期可无特异性的症状及体征,主要特征为血清TSH水平升高,一般需要进行甲状腺激素替代治疗,其目的在于维持甲状腺功能。在本次研究中,C组患者治疗前TC、TG、LDL-C水平均明显高于A组,治疗前TC、治疗后TG、LDL-C水平高于B组;与治疗前相比,B组、C组患者的TC水平均显著下降(P<0.05);提示不同类型甲减患者脂代谢紊乱程度不同,且L-T4对不同类型的甲减患者作用也不同。
脂代谢异常是甲减患者常见并发症,其病理机制尚未明确,一般认为。甲状腺激素可刺激羟甲基戊二酸单酰辅酶A(HMG-CoA)还原酶生成,进而促进胆固醇的合成,因此SCH患者往往合并血脂异常,如TC、LDL—C升高、载脂蛋白(Apo)B、脂蛋白(Lp)(a)升高[3]。有研究显示,甲状腺功能与LDL-C受体数目及活性存在正相关,当甲狀腺功能减退后,LDL-C降低途径被破坏,导致LDL-C水平上升。也有学者指出[4],蛋白脂肪酶活性下降可能是导致血脂水平(TC、TG、LDL-C)升高的主要原因。此外,甲状腺激素水平与机体抗氧化剂能力也具有相关性,当甲状腺功能减退后,LDL-C被过氧化修饰,影响其被巨噬细胞识别、吸收,胆固醇聚集增加,因此HDL-C水平降低。以往有研究对甲减患者采取L-T4治疗[5],结果显示患者血脂水平改善效果明显优于甲状腺片治疗患者,也证实了L-T4对纠正患者脂代谢异常的积极作用。但从本次研究结果上看,L-T4的脂代谢异常改善效应可能与患者病情严重程度相关,可作为临床治疗的参考。研究显示,各组患者不良反应率无明显差异(P>0.05),表明左旋甲状腺素具有良好的安全性。
综上所述,对甲减患者使用L-T4治疗可发挥一定降脂效应,TSH较高亚临床甲减、临床甲减患者脂代谢异常得到改善,TSH较低亚临床甲减患者脂代谢异常无明显改善。
参考文献
[1] Peeters RP.Subclinical Hypothyroidism[J].N Engl J Med,2017;376(26):2556-65.
[2] 黄珂珂,沈晓亚.小剂量左甲状腺素对早期妊娠合并亚临床甲状腺功能减退症患者的疗效及安全性分析[J].中国计划生育和妇产科,2019,11(03):57-59+67.
[3] Hayashi T,Hasegawa T,Kanzaki H,et a1.Subclinical hypothyroidism is an independent predictor of adverse cardiovascular outcomes in patients with acute decompensated heart failure[J].ESC Heart Fail,2016;3(3):168-76.
[4] 丛令波.左甲状腺素钠和补硒联合治疗甲状腺功能减退的效果及对甲状腺功能的影响[J].中国现代药物应用,2019,13(02):122-123.
[5] 王丹丹.左旋甲状腺素对亚临床甲减孕妇血清HDL-C、ApoA-1及脂联素水平的影响分析[J].现代诊断与治疗,2019,30(01):125-126.
本文编辑:董 京

