妊娠早期糖化血红蛋白联合PAPP-A对妊娠期糖尿病的预测意义
谢欢,张楠,郭宇雯
妊娠期糖尿病(gestational diabetes mellitus,GDM)是指妊娠期首次发生或首次发现的不同程度的糖耐量异常,是围生期较为常见的并发症[1]。GDM与妊娠妇女、胎儿的不良结局紧密相关,可导致妊娠妇女妊娠期高血压、羊水过多、败血症、流产、早产、产后出血、产时及产后感染,增高巨大儿的发生率,使产道裂伤、难产及中转剖宫产等概率增加,同时,妊娠中晚期发生的糖尿病酮症酸中毒易导致胎儿窘迫,甚至胎死宫内,增加了围生儿的死亡率[2]。
大量研究表明我国GDM的发生率呈逐年上升趋势[3],2004年、2008年及2013年分别为1%~5%[4]、6.6%[5]及17.5%[6]。最近有研究指出,妊娠早期妊娠相关血浆蛋白A(pregnancy-associated plasma protein A,PAPP-A)的检测有助于评估妊娠妇女发生GDM的风险[7]。同时,临床上越来越重视糖化血红蛋白(glycohemoglobin,HbA1c)在GDM筛查、诊治中的应用价值,其个体水平较为稳定,具有较高的敏感度和特异度。本研究通过探讨GDM妊娠妇女和健康妊娠妇女妊娠早期的HbA1c、PAPP-A中位数倍数(multiple of the median,MoM) 和空腹血糖(fasting plasma glucose,FPG)水平及相关临床资料之间的差异,旨在分析罹患GDM的高危因素及有效的GDM联合预测指标,以期为GDM的早期干预治疗提供依据。
1 对象与方法
1.1 研究对象 随机选取2018年12月1日—2019年7月30日孕11~13+6周于我院门诊产检的妊娠妇女,所有纳入对象均行正规产检并签署了研究知情同意书,采用巢式病例对照研究方法,根据孕24~28周行75 g口服葡萄糖耐量试验(oral glucose tolerance test,OGTT)结果将研究对象分为研究组(诊断为GDM)和对照组(OGTT正常)。所有1 000例纳入对象中,要求终止妊娠8例,具有不良妊娠结局共12例(包括自然流产3例、胎停育5例及胎儿畸形引产4例),失访19例,因个人因素未行OGTT试验3例,最终完成随访者958例,其中研究组90例,对照组868例。
1.2 纳入及排除标准
1.2.1 研究组纳入标准:①GDM诊断以《妇产科学》第9版中孕24~28周75 g OGTT的诊断标准为依据:空腹及服糖后1、2 h的血糖分别低于5.1、10.0、8.5 mmol/L,任何一点血糖值达到或超过上述标准即诊断为GDM[2];②单胎妊娠;③孕11~13+6周产检妊娠妇女;④分娩孕周≥28周。排除标准:①多胎妊娠;②诊断为孕前糖尿病;③甲状腺功能异常或合并心血管及肝肾疾病;④合并感染或血液相关疾病(如慢性贫血、镰刀细胞症、低血小板及凝血问题等);⑤胎儿染色体异常。
1.2.2 对照组纳入标准:①OGTT正常;②单胎妊娠;③孕11~13+6周产检妊娠妇女;④分娩孕周≥28周。排除标准:同研究组。
1.3 研究方法
1.3.1 临床资料的采集①人口学资料:年龄、文化水平、吸烟史、糖尿病家族史、妊娠早期身高和体质量,并计算体质量指数(body mass index,BMI);参照《中国成人体质指数分类的推荐意见简介》[8]进行分组,BMI<18.5 kg/m2为低体质量,BMI 18.5~23.9 kg/m2为体质量正常,BMI 24.0~27.9 kg/m2为超重,BMI≥28.0 kg/m2为肥胖。②妊娠期相关情况:孕次、产次、受孕方式、FPG、HbA1c及PAPP-A MoM、24~28周OGTT情况。
1.3.2 空腹血糖的测定采集纳入对象清晨空腹8~12 h以上的前臂静脉血2 mL,置于AU5800全自动生化分析仪中采用己糖激酶法测定并详细记录空腹血糖水平。
1.3.3 HbA1c的测定采集纳入对象清晨空腹8~12 h以上的前臂静脉血2 mL,HbA1c溶血剂稀释全血样本,IC4012低速离心机常规离心分离血清、血浆后1~2 h内用HbA1c分析仪检测,采用高效液相色谱法测定并详细记录HbA1c水平。
1.3.4 PAPP-A的测定采集纳入对象清晨空腹8~12 h以上的前臂静脉血2 mL,采用1235AutoDELFIA全自动时间分辨荧光免疫分析系统检测PAPP-A,试剂盒购自美国PerkinElmer公司,实验操作严格按照试剂盒说明书进行,试剂批内和批间变异系数(CV)均小于5%。
1.3.5 OGTT的测定采集纳入对象清晨空腹8~12 h以上的前臂静脉血2 mL,送检FPG,用75 g葡萄糖配比成300 mL糖水,嘱纳入对象在5 min内服完,从服糖水第一口开始计算时间,分别在1、2 h监测血糖,并记录3个时间点的血糖值。
1.4 统计学方法 采用SPSS 23.0进行统计分析。定量资料采用均数±标准差(x±s)表示,组间比较采用两独立样本均数的t检验;定性资料采用例数(百分比)表示,组间比较采用卡方检验;采用多因素Logistic回归分析GDM发生的影响因素。绘制受试者工作特征(ROC)曲线,计算曲线下面积(AUC),分析妊娠早期相关指标对GDM的预测价值。以P<0.05为差异有统计学意义。
2 结果
2.1 2组一般资料的比较 2组研究对象均无吸烟史;研究组有糖尿病家族史、孕次≥3次及采用辅助生殖技术者占比高于对照组(均P<0.05),而在文化水平、年龄及产次方面,差异无统计学意义(均P>0.05);研究组BMI、FPG及HbA1c均高于对照组(均P<0.001),PAPP-A MoM水平低于对照组(P<0.05),见表1。
2.2 具有不良妊娠结局的妊娠妇女(不良孕产组)与研究组PAPP-A水平比较 不良孕产组(12例)的PAPP-A MoM低于研究组(90例),差异有统计学意义(0.63±0.32 vs.1.06±0.61,t=2.391,P=0.017)。
2.3 GDM发生风险的多因素分析 以表1中差异有统计学意义指标为自变量,以有无发生GDM为因变量,变量赋值见表2,进行GDM发生风险的Logistic回归分析,结果显示FPG高水平、HbA1c高水平、PAPP-A低水平、受孕方式采用辅助生殖技术、有家族糖尿病史以及BMI为超重或肥胖均是GDM发生的独立危险因素,见表3。

表1 2组一般资料的比较

表2 GDM危险因素分析研究的变量与赋值
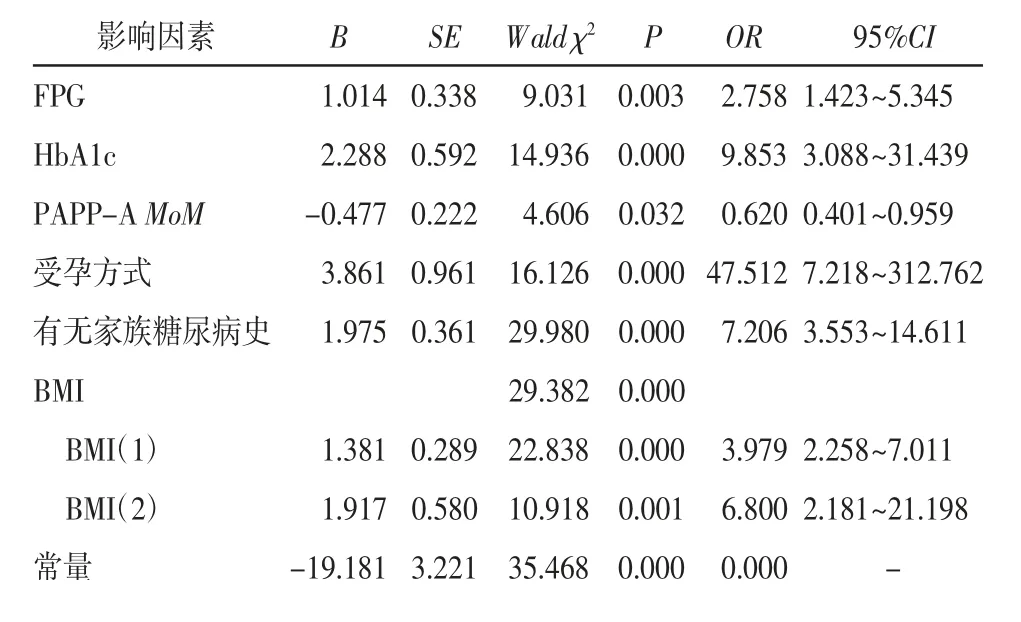
表3 GDM发生风险的Logistic回归分析
2.4 单个指标和不同指标联合的ROC曲线分析 对FPG、HbA1c及PAPP-A MoM单个指标对GDM的预测价值进行比较,结果显示,取各指标最大Youden指数所对应的诊断截断值,FPG的最佳截断值为4.735 mmol/L,AUC为0.674,对GDM的诊断价值较低;HbA1c的最佳截断值为5.35%,AUC为0.707,对GDM有一定的诊断意义;PAPP-A MoM的最佳截断值为0.24,AUC仅为0.380,无诊断意义,见表4和图1(见封三)。

图1 FPG、HbA1c及PAPP-A MOM单个指标预测GDM的ROC曲线

图2 FPG、HbA1c及PAPP-A MOM联合指标预测GDM的ROC曲线
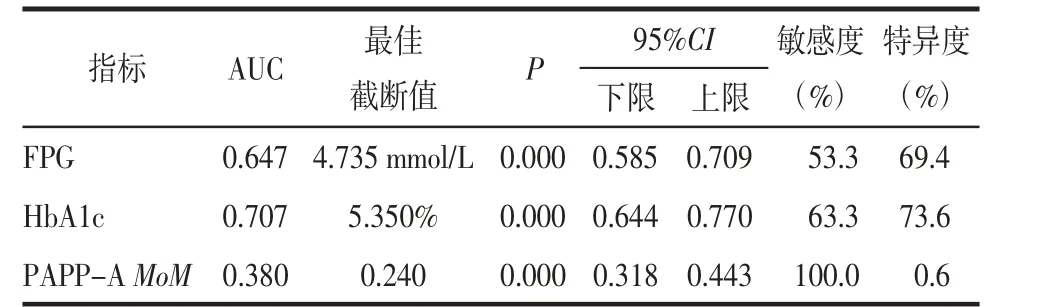
表4 FPG、HbA1c及PAPP-A MoM单个指标对GDM的预测价值比较
PAPP-A MoM+HbA1c的AUC为0.721,对GDM有一 定 的 诊 断 意 义;PAPP-A MoM+FPG 的AUC 为0.672,对GDM的诊断价值较低;FPG+HbA1c的AUC为0.717,对GDM有一定的诊断意义;PAPP-A MoM+FPG+HbA1c的AUC为0.728,对GDM有一定的诊断意义,见表5和图2(见封三)。
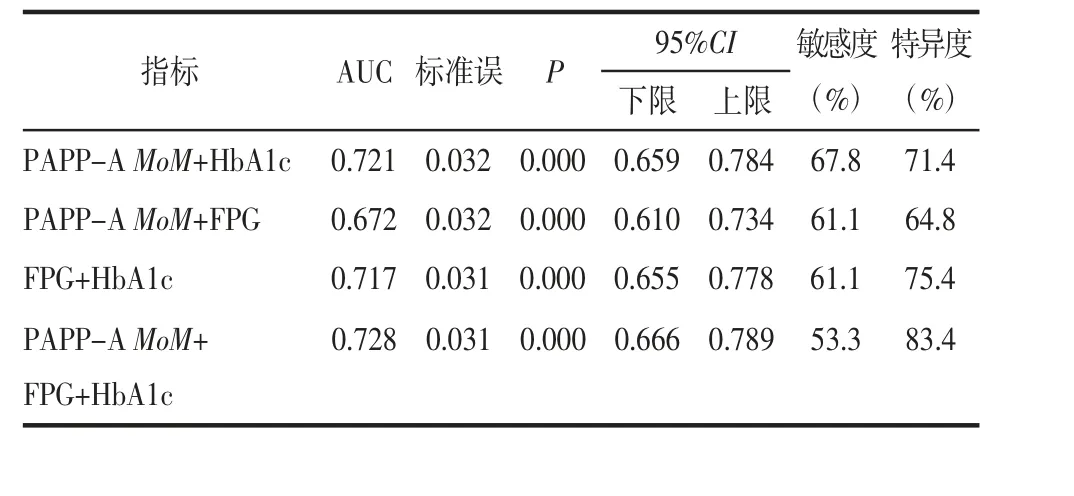
表5 FPG、HbA1c及PAPP-A MoM联合指标对GDM的预测价值比较
3 讨论
随着经济发展和生活质量的提高,我国GDM已成为产科较为常见的妊娠期并发症,Kim等[9]对GDM患者进行长期的追踪报告证实,尽管大多数GDM患者在产后糖代谢均可恢复至正常水平,但其后期发展为2型糖尿病的概率较OGTT正常妊娠妇女明显增高。也有研究表明,GDM增加了远期发展为慢性高血压、慢性糖尿病等慢性血管性疾病的风险[10]。因此,应早期识别高危妊娠妇女,加强妊娠期相关指标监测,以降低GDM发病率。目前,GDM的诊断主要依据孕24~28周的OGTT,妊娠妇女需一次性服用大量葡萄糖水和重复多次抽血,妊娠妇女的依从性差;该实验检测GDM受时间点控制,确诊为GDM时干预的时间较短,可能对妊娠妇女或胎儿已造成不可逆的损伤。早期妊娠筛查可以给GDM妊娠妇女早期干预的机会,生活方式的干预如增加体力活动、注意体质量控制及改变饮食摄入是预防GDM发生、延缓GDM进展、减轻其严重程度以及改善母婴健康结局的有效方法。因此,如何有效地早期预测及诊断GDM是当前研究的重点。
本研究中研究组和对照组的年龄、产次、文化水平比较,差异无统计学意义(均P>0.05);研究组有糖尿病家族史、孕次≥3次及采用辅助生殖技术者占比高于对照组(均P<0.05)。这与Lin等[11]对GDM危险因素的回顾性研究结果一致。BMI与人体内脂肪分布紧密相关,BMI越高,内脏脂肪分布越多,每单位脂肪细胞中胰岛受体的数量越少,胰岛素敏感性越低,妊娠期若不能代偿这种变化容易导致机体糖代谢紊乱。大量的研究发现妊娠前及妊娠早期BMI越高、体质量增长越快,则妊娠妇女患GDM的风险也就越大[12]。本研究显示,研究组BMI高于对照组,且超重和肥胖妊娠妇女的比例明显增高,多因素Logistics回归分析显示妊娠早期超重或肥胖妇女,相对于低体质量及正常体质量妊娠妇女发生GDM的风险明显增加(OR分别为3.979和6.800,均P<0.001)。国外一项大型研究阐明了妊娠早期FPG水平与不良妊娠结局之间的相关性,包括GDM、过期妊娠、巨大儿以及剖宫产,GDM患者在妊娠早期空腹血糖平均水平较非GDM者相对升高[13]。本研究中研究组妊娠早期FPG明显高于对照组,差异有统计学意义(P<0.001)。因此,应对妊娠早期妇女进行血糖筛查、体质量评估等,尽可能在妊娠早期把可能造成母儿不良妊娠结局的高危险人群筛查出来,妊娠早期即进行体质量控制、饮食控制及加强运动管理,预防和降低妊娠中期可能出现的糖代谢异常。
HbA1c是血液中血红蛋白β链氨基末端缬氨酸的氨基与葡萄糖进行的酶促缩合产物,现已作为反映血糖长期控制的金标准[14]。HbA1c稳定存在于人体中,人体血糖发生波动时,其含量能够保持稳定不变,且由于其在血液中平均存活时间较长,因此能够反映患者近8~12周的血糖水平。近年HbA1c诊断GDM已在国际上获得共识,HbA1c个体水平较为稳定,不受检测前饮食因素的影响以及不受检测时间的控制,不仅反映FPG,还反映餐后血糖水平,具有较高敏感度和特异度。Fong等[15]的一项对GDM患者的大型回顾性队列研究表明HbA1c可以作为早期预测GDM的指标。Maegawa等[16]研究表明,当HbA1c处于低水平时,不能排除GDM发生,并且机体血糖升高不显著时,HbA1c仍维持在正常范围,HbA1c仅是一个补充诊断指标,不能单独作为GDM诊断指标。本研究中研究组HbA1c明显高于对照组,差异有统计学意义[(5.40±0.34)%vs.(5.21±0.22)%,P<0.001]。
1974年Lin等[17]第1次发现了妊娠妇女血液中分离得到的一种与妊娠相关的糖蛋白,即PAPP-A。PAPP-A产生于胎盘和蜕膜中,作为一种蛋白酶在滋养层中起作用,控制胰岛素样生长因子结合蛋白4(insulin-like grouth factor binding protein 4,IGFBP-4)中的胰岛素样生长因子(insulin-like growth factor,IGF),完整的IGFBP-4抑制了IGF的生理活性,由于PAPP-A可分解IGFBP-4[18],血清PAPP-A浓度降低导致高水平的IGFBP-4和低水平的IGF。IGF能够促进糖代谢,增加胰岛素敏感性[19]。所以血清中PAPPA减少使游离IGF浓度降低,产生胰岛素抵抗,可能造成GDM的发生、发展[20]。另外,IGF在滋养层细胞侵袭蜕膜生长的过程中发挥着非常重要的作用,低水平IGF严重影响胎盘功能,从而影响妊娠结局。近年来已有多数研究报告表明妊娠早期低水平PAPP-A有更高发生妊娠并发症或出现不良妊娠结局的风险,如自然流产、胎儿生长受限、早产和子痫前期等[21-23]。本研究对12例具有不良妊娠结局的妇女进行了PAPP-A水平的对比分析,发现其PAPP-A水平(0.63±0.32)显著低于研究组(1.06±0.61),差异有统计学意义(P<0.05)。这表明妊娠早期PAPP-A水平较低是影响胎盘血管生长及胎盘床形成的一个重要因素,可能反映了妊娠早期已存在的糖耐量不耐受的初始阶段,这可能是加速GDM进展的一个重要因素,其发病机制有待更进一步研究证实。众多研究显示,妊娠早期血清PAPP-A水平和随后的GDM发生呈负相关[24-26],这与本研究结果一致。近期国内的一项病例对照研究也证实了妊娠早期低血清PAPPA水平与GDM有关[27];但Syngelaki等[28]研究发现,GDM与妊娠早期PAPP-A水平没有相关性,地域及个体差异、GDM诊断标准及病情严重程度不一致都可能是影响结果的因素。
本研究对不同预测指标的AUC进行比较发现,单用PAPP-A MoM预测GDM的AUC最小(0.380<0.5),无诊断意义,但其与HbA1c联合时,AUC(0.721)仅次于与FPG+HbA1c联合时的AUC(0.728),而PAPP-A MoM与FPG联合时的AUC为0.672。这充分表明当PAPP-A MoM与其他指标联合,特别是与HbA1c联合,能够获得较高的诊断敏感度及特异度,提示PAPPA与HbA1c联合能够显著提高预测准确度,是一个较好的联合方式。Pellitero等[29]的研究首次发现GDM患者PAPP-A与HbA1c呈显著负相关,与其他临床和代谢因素无关。较高水平的HbA1c和较低水平的PAPP-A可以反映血糖控制对PAPP-A表达调控的影响,而两个指标之间与GDM的发病机制需要更多的研究去证实。
综上所述,对妊娠早期妇女进行血清HbA1c、PAPP-A及FPG水平的检测,有助于早期诊断GDM,因此妊娠早期进行血清学筛查值得推广。另外,本研究首次将血清HbA1c与PAPP-A水平的联合检测作为预测GDM发病的指标,并且得到了较好的预测结果,以期早期发现可能发生GDM的高危妊娠妇女,做到早诊断、早干预、早治疗。本研究的不足之处在于样本量较少,纳入人群均来自于同一家医院,结果具有一定局限性,研究组病例缺乏可能影响结果的统计与分析,仍需更进一步大样本多中心研究。

