抑咳祛痰平喘方对小儿支气管哮喘的疗效及对血清MMP-9及机体抗氧化能力的影响
申燕燕,王恩杰,鲁 斌,王 芳
(郑州市中医院 儿内科,河南 郑州 450000)
小儿支气管哮喘是由多种炎性细胞参与的气道慢性炎症性疾病,若不能及时治疗,可引起气道不可逆性狭窄和气道重塑,损伤肺功能,甚至出现肺心病及肺气肿,进而威胁患儿生命健康安全[1-2]。临床研究表明,机体抗氧化能力与哮喘病的发生及发展密切相关,是导致哮喘的重要原因[3]。目前,西医主要以糖皮质激素、β2受体激动剂及抗胆碱能药物等为该病的主要治疗手段,具有较好的疗效[4]。近年来,随着中医药在支气管哮喘临床治疗中的广泛应用,中医药已逐渐展现其优势[5]。本研究探讨抑咳祛痰平喘方对小儿支气管哮喘的疗效、对血清基质金属蛋白酶-9(MMP-9)及机体抗氧化能力的影响,现报告如下。
1 资料与方法
1.1 一般资料
选择2018年11月-2019年10月,我院收治的90例小儿支气管哮喘患者为研究对象。
1.2 纳入标准
①符合哮喘诊断标准[6];②年龄12岁以下;③近3个月内未使用糖皮质激素类药物治疗;④患儿家属签署知情同意书。
1.3 排除标准
①合并先天性心脏病、支气管扩张及肺结核,严重肝肾功能不全者;②自身免疫性疾病,严重感染及相关药物过敏者;③病历资料不全及临床依从性差等患儿。采用随机数字表法分为对照组(45例)和观察组(45例)。对照组:男28例,女17例;年龄3~12岁,平均年龄(6.67±1.54)岁;病情程度分级:轻度26例,中度19例。观察组:男26例,女19例;年龄3~12岁,平均年龄(6.54±1.62)岁;病情程度分级:轻度25例,中度20例。两组基线资料比较差异无统计学意义(P>0.05),具有可比性。
1.4 方法
所有患儿均给予对症治疗。对照组给予雾化器吸入布地奈德混悬液(AstraZeneca Pty Ltd,国药准字:H20140475,规格:1 mg∶2 mL),起始剂量:1~2 mg/次,2次/d;维持剂量:0.5~1 mg/次,2次/d。观察组在对照组用药基础上给予抑咳祛痰平喘方治疗,组成:桑白皮、陈皮、黄芩、浙贝母各12 g,白芥子、瓜蒌、半夏、紫苏子、葶苈子各9 g,桔梗、麻黄各6 g。常规水煎服,每剂煎2次,合并后药物约300 mL,分早晚2次服用,6岁及6岁以下每日半剂,6岁以上每日1剂。所有患儿连续治疗2周。
1.5 观察指标
观察治疗前及治疗后5、7、14天两组患儿中医症状积分情况,判断标准[7]:按照严重程度(正常、偶尔、经常及严重)分别对应0、1、2及3分的标准,分别从患儿喘息、咳嗽、胸闷、肺部体征及咯白痰等方面进行评分,并按照次症是否存在,对应0和1分的标准分别从舌质、舌苔及脉象方面进行评分,总分累加即为最终的中医症状积分。使用儿童肺功能监测仪对两组患儿肺功能情况进行检测,指标分为:第一秒用力呼气容积(FEV1)、呼气流量峰值(PEF)、用力肺活量(FVC),测定3次,取平均值。比较两组治疗前后血清MMP-9、白细胞介素-12(IL-12)、超氧化物歧化酶(SOD)、丙二醛(MDA)变化。分别于治疗前后取患儿清晨空腹静脉血30 mL,3 000 rpm离心10 min后取清液,-80 ℃保存待用。MMP-9、IL-12采用酶联免疫吸附法(ELISA)进行检测,SOD采用黄嘌呤氧化酶法检测,MDA采用硫代巴比妥酸法检测。MMP-9、IL-12、SOD及MDA相关试剂及试剂盒由武汉默沙克生物公司提供,检测操作严格按照使用说明书进行。
1.6 疗效评价
治疗后对两组患儿治疗效果进行评价[8]:①治愈,治疗后,患儿各种症状消失,肺功能恢复正常;②显效,治疗后咳嗽、咳痰、喘息及哮鸣音等症状明显改善,肺功能检测结果,FEV1改善幅度≥60%;③有效,治疗后咳嗽、咳痰、喘息及哮鸣音等症状有所改善,FEV1改善幅度为30%~59%;④无效,病情无变化或加重。
1.7 统计学方法

2 结果
2.1 两组患儿治疗前后中医症状积分情况
治疗后5、7、14天,两组患者中医症状积分均明显下降,且观察组下降更明显(P<0.05),见表1。

组别例数(n)治疗前5天后7天后14天后对照组4520.68±1.4617.65±1.36∗13.63±1.25∗10.69±0.89∗观察组4520.46±1.4812.47±1.35∗▽8.16±1.08∗▽5.46±0.78∗▽
注:与治疗前比较,*P<0.05;与对照组比较,▽P<0.05。
2.2 两组患儿治疗前后肺功能变化情况
治疗后,观察组肺功能各项指标明显优于对照组(P<0.05),见表2。
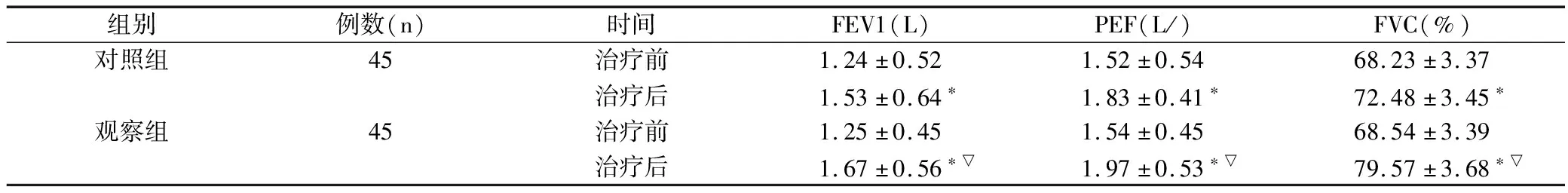
组别例数(n)时间FEV1(L)PEF(L/)FVC(%)对照组45治疗前1.24±0.521.52±0.5468.23±3.37治疗后1.53±0.64∗1.83±0.41∗72.48±3.45∗观察组45治疗前1.25±0.451.54±0.4568.54±3.39治疗后1.67±0.56∗▽1.97±0.53∗▽79.57±3.68∗▽
注:与治疗前比较,*P<0.05;与对照组比较,▽P<0.05。
2.3 两组临床疗效
两组患儿均无明显不良反应发生,观察组治愈率62.22%,总有效率97.78%,均高于对照组(治愈率44.44%,总有效率86.67%)(P<0.05),见表3。

表3 两组临床疗效比较 [n(%)]
注:与对照组比较,*P<0.05。
2.4 两组治疗前后血清炎性及抗氧化指标变化
治疗前,两组血清MMP-9、IL-12、SOD及MDA比较差异无统计学意义(P>0.05);治疗后,两组MMP-9、MDA均显著降低,IL-12、SOD均显著升高(P<0.05);观察组治疗后MMP-9、MDA均显著低于对照组,IL-12、SOD均显著高于对照组(P<0.05)。见表4。

组别例数(n)时间MMP-9(μg/L)IL-12(ng/L)SOD(ng/mL)MDA(ng/L)对照组45治疗前349.46±29.8729.53±6.4577.58±10.9415.28±2.72治疗后236.81±25.46∗48.61±8.68∗90.90±12.37∗10.34±2.06∗观察组45治疗前350.23±30.4330.13±6.3976.87±11.2514.89±2.68治疗后213.07±22.58∗▽57.37±7.75∗▽103.75±13.04∗▽6.74±1.79∗▽
注:与治疗前比较,*P<0.05;与对照组比较,▽P<0.05。
3 讨论
近年来,随着我国新生人口不断增长,小儿支气管哮喘的发病率也呈现增长趋势,并成为威胁儿童身体健康及生长发育的重要因素之一[9]。该病病因较为复杂,目前其发病机制仍无明确的定论。临床普遍认为,由嗜酸性粒细胞、肥大细胞及T淋巴细胞等参与的炎症反应及支气管痉挛是导致支气管哮喘发病的主要原因,临床上通过吸入糖皮质激素等可有效抑制炎症反应,促进气道血管收缩,提高呼吸道平滑肌β2受体的反应性,抑制哮喘症状,从而达到治愈的目的[10-11]。但激素类药物易产生耐药性,长期使用易造成药物依赖,且其本身副作用也较多,尤其是对于生长和发育期儿童的影响较大[12]。
随着中医药在临床治疗哮喘病中优势的逐渐显现,中医药已成为该病的重要治疗手段。中医学认为痰饮内伏为支气管哮喘的宿根,本病属“哮证”“喘证”范畴。其病机为痰阻于肺,遇诱因引触,使肺虚无力肃降,肺气上逆而导致咳喘[13]。故中医认为本病应以化痰降逆、止咳平喘、开胸宣肺为治疗原则。本抑咳祛痰平喘方中,桑白皮、黄芩、麻黄降气平喘,陈皮、浙贝母、瓜蒌、半夏清热化痰,葶苈子、白芥子、紫苏子泄肺平喘、理肺止咳,桔梗载药上行开肺气。诸药共用,可达到止咳平喘、清热化痰的效果。本研究结果显示,观察组患儿肺功能各项指标明显优于对照组,治愈率及总有效率均高于对照组(P<0.05),结果提示,本抑咳祛痰平喘方对小儿支气管哮喘的疗效显著,并有利于肺部和支气管的发育,促进肺部成熟,改善患儿肺部功能。
MMP-9为体内重要促炎因子,可加重气道炎症反应,是导致气道损伤的重要原因[14]。IL-12为重要抗炎因子,当哮喘急性发作时,患儿体内MMP-9等促炎因子表达升高可抑制IL-12因子表达,导致炎症反应加剧,引发气道高反应性,导致气流受限和气道重塑,进而加重病情[15]。本研究结果显示,观察组治疗后MMP-9低于对照组,IL-12高于对照组。结果提示,抑咳祛痰平喘方可显著改善哮喘患儿炎症反应程度。杨维等[16]研究表明,机体抗氧化能力与哮喘发作有密切关系。当大量炎性介质释放时,机体氧化与抗氧化平衡状态被打破,SOD等抗氧化物质会迅速消耗以对抗不断产生的MDA等自由基产物,从而维持氧化与抗氧化平衡。本研究结果显示,观察组治疗后MDA低于对照组,SOD高于对照组。结果提示,抑咳祛痰平喘方可有效提高哮喘患儿抗氧化能力。
综上所述,抑咳祛痰平喘方可显著改善支气管哮喘患儿血清炎症反应水平,提高患儿机体抗氧化能力,临床疗效显著,值得应用与推广。

