Dega骨盆截骨联合股骨近端截骨术治疗儿童发育性髋关节脱位短期疗效观察
陈后平 潘润桑 张问广 侯立松 吴昊 任冲 吴华萍 孙俊康 李浩
(贵阳市儿童医院小儿骨科,贵州 贵阳 550003)
发育性髋关节脱位(DDH)是儿童最常见的下肢骨关节畸形之一,行走期随着年龄增长,病变程度逐渐加重,一般存在有髋臼发育不良、关节外软组织挛缩、关节囊肥厚拉长,股骨颈前倾角大等[1]。目前首先的治疗方案为,患儿>2岁DDH行一期手术,通过骨盆截骨术和/或股骨近端截骨术,达到稳定的髋关节同心圆复位[2-4]。其中Dega截骨术是治疗DDH最常用的骨盆截骨术之一[5]。本组研究根据术前评估,个体化制订手术方案,观察Dega骨盆截骨加股骨旋转短缩截骨术的临床治疗效果,现报告如下。
1 资料与方法
1.1一般资料 回顾分析2016年8月至2018年12月我院应用Dega骨盆截骨联合股骨近端截骨术治疗行走期发育性髋关节脱位患儿,共计19例(23髋),年龄3岁~ 7.5岁,平均5.2岁;男4例,女15例;左髋11例,右髋4例,双髋4例;按脱位程度分I度3髋,Ⅱ度9髋,Ⅲ度11髋。术前测定AI:39°~50°,平均(42.7±2.5)°,CEA:-10°~-45°,平均(-36.7±3.2)°。
1.2手术方法 主要手术步骤参照Deg截骨术式进行,患儿均全麻,患者仰卧位,患侧稍垫高,常规消毒铺巾。采用前外侧入路,剥离髂骨外板附着肌肉,保留缝匠肌起点不予剥离,切断髂腰肌。分离关节囊周围粘连,T 形切开关节囊,切除圆韧带和清理关节内增生组织,切断髋臼横韧带,尝试复位股骨头,检查复位难易程度和稳定性。经股骨近端外侧切口行粗隆下截骨术,根据术前测量股骨头高于髋臼距离,进行股骨短缩截骨,截除骨块备用,两截骨断端用直板钢板固定,同时纠正前倾角至15°~20°。逐层缝合关闭大腿外侧切口。然后,进行Dega截骨术以纠正髋臼发育不良,增强股骨头包容。截骨前首先在髂骨外侧皮质上标记。从外侧皮质看,截骨术的方向呈弧形,骨刀截骨自髂前下棘上方沿髋臼外缘弧形至坐骨大切迹前约1 cm处,保留坐骨大切迹和内板后1/3~ 2/3完整,共同作为铰链。术中观察确定髋关节需要覆盖的范围和方向。截骨起点越高,截骨角度越陡,外侧覆盖范围越广。截骨离髋臼越近,髋臼上缘骨质越薄越柔韧,理论上矫形幅度越大,注意不要误入髋臼,必要时可应用克氏针透视定位。操作完成后撑开钳撑开截骨间隙,复位髋关节,检查关节复位后的稳定性,植入修整备用骨块。关节囊做紧缩缝合。冲洗缝合手术切口。
1.3术后处理和随访单髋人字石膏外固定 维持屈髋15°、屈膝15°、外展30位。6周后复查 X 线片,并拆除石膏并开始患肢功能训练。术后2~3个月逐渐开始负重和行走。定期复查X线片,观察髋关节形态变化和髋关节活动情况。19 例患儿23髋获随访,随访时间6~30个月。
1.4疗效评定 末次随访时对手术治疗的疗效进行评价,比较手术前后AI、CEA、Severin分类评价影像学效果(Ⅰ:股骨头呈球形,CEA>19°;Ⅱ:股骨近端中度变形,CEA>19°;Ⅲ髋臼发育不良无半脱位,CEA 15°~19°;Ⅳ髋关节半脱位,CEA<10°;Ⅴ股骨头位于假臼内;Ⅵ再脱位)评价治疗的影像学效果。比较两组髋关节临床功能改善情况,根据McKay分级评价,优:稳定、髋关节无痛、无跛行、Trendelenburg征阴性、髋关节活动不受限;良:稳定、髋关节无痛、轻度跛行、轻度髋关节活动受限;差:不稳定或髋关节疼痛、或者两者都有,跛行、Trendelenburg 征阳性。
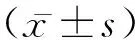
2 结 果
末次随访时19 例患儿均已行走稳定。患儿术后AI为15°~25°,平均(22.3±1.8)°;CEA为15°~35°,平均(25.3±3.1)°。与术前AI和CEA比较,差异有统计学意义(P<0.01)。根据改良Severin影像学分类,Ⅰ类17髋、Ⅱ类4髋、Ⅲ类2髋,优良率 91.3%。根据改良 McKay临床功能分级,优19髋、良3髋、可l髋,优良率95.7%。见图1~2。

图1术前髋关节正位片图2术后1年髋关节正位片
3 讨 论
DDH是由于髋关节结构(骨性结构和关节周围软组织等)发生病理性改变,从而导致关节生物力学异常、支持力下降等,后期可能导致骨性关节炎等严重影响关节功能。DDH骨盆截骨术是为了改善髋关节异常解剖结构,复位髋关节,改善股骨头覆盖,从而促进髋关节的再发育。目前常用的主要手术方式包括:改变髋臼方向的截骨术和髋臼重建手术。根据髋关节发育不良的严重程度、头臼比例和患者年龄等因素,选择合适的截骨手术方式,其中Salter和Dega手术方式最为常用,当髋臼发育不良严重时,因可以对髋臼指数进行更大程度的矫正,Dega截骨术常为首选;当发育不良轻或中度时,Salter截骨术一般即可获得满意矫正。本组病例因平均髋臼指数(平均42.7°)较大,故采用截骨方式为Dega截骨术,术后无再脱位等并发症出现,疗效可靠。Dega截骨术可有效地改善髋臼的前方、外侧及后侧的覆盖,具有适应证广、手术简单且创伤小等优点[5-6],使Dega得到有效推广和广泛应用。本组病例具有确诊时间相对晚,年龄偏大,髋臼指数大,头臼不匹配等特点,属于Dega的适应症,可有效改善髋臼指数等问题[7]。
对于是否需要联合股骨旋转和短缩截骨,一般需要根据术前检查(三维 CT 前倾角测量、股骨头上移程度等)以及术中复位的稳定情况确定。目前,多数学者[8]赞同对行走期儿童行Dega截骨术的同时,联合行股骨近端短缩去旋转截骨手术,认为股骨近端短缩截骨可以减轻关节内压力,易于股骨头复位,有效的降低手术后的股骨头坏死发生率。对于是否需要内翻截骨纠正颈干角存在有争议。H.Arslan等[9]研究发现股骨内翻截骨必要性不大,该手术并不能增加关节复位后的稳定性,本组19 例(23髋)均一期行Dega截骨联合股骨短缩截骨0~3.5 cm(平均2 cm),并且根据术前 CT 测量前倾角增大者,去旋转纠正至15°~20°(平均17°),所有病例截骨固定均直钢板固定,未行内翻矫形,短期随访无一例发生再脱位,疗效相对满意。故认为对于术中去旋转纠正前倾角有助于关节复位后的稳定性,多数患儿并不需要进行内翻截骨来增加关节稳定性[9],且内翻截骨有可能减弱髋关节的外展肌力,加重臀中肌步态,甚至有导致髋内翻和肢体不等长的可能性[10]。
本研究中McKay临床功能分级结果提示Dega技术对于较为严重的髋关节脱位具有较好的疗效,做好Dega截骨需要重视各操作细节,做好术前检查,术中掌握好髋骨截骨要领,联合股骨截骨充分短缩和纠正前倾角,可有效地减少术后并发症的发生。但本次纳入病例时间缺乏长期的临床随访观察,故未将术后股骨头缺血性坏死(AVN)作为术后并发症进行研究,研究结果具有一定的局限性。

