血液净化治疗中度重症急性胰腺炎和重症急性胰腺炎102例临床分析
姜春晖 曾彦博 汪丽 杜奕奇
1海军军医大学研究生院,上海 200433;2海军军医大学附属长海医院消化内科,上海 200433;3海军军医大学附属长海医院肾内科,上海 200433
研究证实,决定AP预后和结局的主要因素是SIRS所致的多器官功能不全或衰竭的严重程度和持续时间。MSAP和SAP患者因并发SIRS导致急性肺损伤、急性肾损伤、凝血功能紊乱等[1-2],病死率可高达47%[3],但目前临床主要以补液、禁食、抑酸抑酶、营养等对症支持治疗为主,缺乏对SIRS控制和治疗的有效措施[4]。已有多项研究证实血液净化(blood purification,BP)在清除MSAP或SAP患者体内代谢产物和毒素等方面具有优越性[5-6],但国内外指南中均未提到针对SIRS治疗的具体BP技术方案。本研究探讨BP不同持续时间对MSAP或SAP急性期的治疗效果,分析影响行BP治疗的MSAP、SAP患者预后相关因素。
资料与方法
一、一般资料和分组
回顾性分析2015年12月至2019年3月间海军军医大学附属长海医院收治的511例MSAP和SAP患者的临床资料。纳入标准:(1)年龄≥18岁;(2)急性持续性腹痛,放射痛;血淀粉酶高于正常界值3倍以上;影像学检查发现AP表现,根据亚特兰大分类标准[1]诊断为MSAP或SAP。排除标准:(1)年龄<18岁;(2)妊娠期的SAP患者;(3)发病时间>2周或已形成胰腺囊肿或胰腺脓肿者;(4)行清创引流、经自然腔道的内镜下坏死组织清创术、ERCP等介入治疗者;(5)SIRS阴性者。根据纳入和排除标准,最终纳入102例。根据治疗方式不同将患者分为对照组(46例)和BP组(56例),根据预后结局两组又分别分为对照生存组(43例)与对照死亡组(3例),BP生存组(37例)与BP死亡组(19例)。为进一步研究BP每次持续时间对MSAP或SAP急性期的治疗效果,将BP组进一步分为BP短时组(4 h≤T<8 h,38例)和BP长时组(8 h≤T≤12 h,18例)。
二、治疗方法及观察指标
对照组为常规治疗,包括早期“目标导向”的液体复苏,禁食和早期营养支持(经鼻胃管或经鼻空肠管肠内营养,必要时肠外营养),胃肠减压,抑酸抑酶,解痉止痛,根据血气分析结果及呼吸状况给予呼吸支持(必要时采用呼吸机辅助通气)。若明确有胰内外感染指征则选择针对性抗菌药物、镇痛、中药辅助等对症治疗。
BP组除常规治疗外,均采用Sledinger技术行中心静脉置管建立血管通路,使用德国血液净化机(B-BRAUN Dialog+),透析膜采用聚砜膜,面积1.8 m2,血液流量120~200 ml/min,置换液流速25~45 ml·kg-1·h-1。抗凝方法:根据患者凝血功能,无弥散性血管内凝血(disseminated intravascular coagulation, DIC)及无出血倾向者,予低分子肝素抗凝,首剂量20~30 mg,以2~10 mg/h维持;有出血倾向者采用无肝素、调节血流量180~200 ml/min预防滤器堵塞。超滤量依患者有无心衰、尿量等病情设定[7]。
BP治疗开始指标:(1)诊断为MSAP或SAP;(2)SIRS阳性;(3)氧合指数=动脉氧分压/吸入氧浓度≤300,伴有肺部渗出或胸腔积液;(4)无急诊手术指征;(5)无严重出血倾向。BP治疗结束指标:(1)腹痛、腹胀等症状好转;(2)心率<100次/min;(3)呼吸<20次/min;(4)动脉二氧化碳分压>40 mmHg(1 mmHg=0.133 kPa)。
记录患者一般资料,生命体征(体温、呼吸次数、脉搏、血压),实验室检查结果(总胆红素、白蛋白、AST、ALT、血肌酐、钠、钾、三酰甘油、降钙素原、CRP、尿素氮、LDH、乳酸),改良Marshall评分,改良的CT严重指数(MCTSI)评分,并发症,住院日均费用,SIRS持续时间和预后结局;不同BP持续时间对血尿素氮改善的情况;入院时及入院后1、2、3、4、7、14 d的APACHEⅡ评分变化。
三、统计学处理
结 果
一、对照生存组与BP生存组一般情况比较
对照生存组与BP生存组患者的临床资料见表1。两组的年龄、性别、病因、改良Marshall评分、MCTSI评分及APACHEⅡ评分的差异无统计学意义,具有可比性。两组患者SIRS中位持续时间分别为12(7,16)d、5(3,9)d,差异有统计学意义(HR=0.19,95%CI0.11~0.35,P<0.0001,图1)。BP生存组治疗开始时与结束时的血肌酐、LDH、总胆红素、AST、ALT、CRP等的差异均有统计学意义(P值均<0.05,表2),乳酸、尿素氮、降钙素原的差异无统计学意义,但P值接近0.05,提示BP在降低MSAP、SAP患者体内蓄积的代谢产物、缓解急性肝损伤、减少炎症产物等方面具有较好的临床价值。对照生存组与BP生存组住院日平均费用的差异有统计学意义[(4 035±2 343)元比(4 610±1 613)元,P=0.024],说明BP治疗在一定程度上会增加治疗费用。
二、BP短时组与BP长时组的治疗效果比较
以血尿素氮≤6.5 mmol/L为界值(参考值2.5~6.5 mmol/L),根据BP总疗程结束时血尿素氮降至临界值以下为有效,结束时血尿素氮超过界值为无效,短时组有效22例,无效16例,长时组有效5例,无效13例,短时组的有效率显著高于长时组,差异有统计学意义(χ2=4.44,P=0.035)。

表 1 对照生存组与血液净化生存组一般资料比较
注:BP为血液净化;Marshall评分为多器官功能障碍的评估指标;MCTSI评分为改良的CT严重指数评分;APACHEⅡ评分为急性生理与慢性健康评估指标;SIRS为全身炎症反应综合征
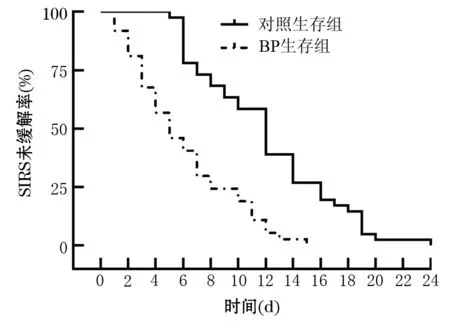
注:BP为血液净化;SIRS为全身炎症反应综合征
图1对照生存组与BP生存组的SIRS缓解时间
三、BP生存组与BP死亡组临床资料比较
BP生存组和BP死亡组患者性别及病因的差异无统计学意义。BP死亡组年龄显著大于BP生存组,年龄<50岁患者显著少于BP生存组;改良Marshall评分、MCTSI评分、APACHEⅡ评分、急性生理状况评分及急性肾功能和肝功能衰竭、急性循环障碍、DIC以及中枢性脑病发生率显著高于BP生存组;并发多器官功能衰竭、需要BP的次数显著多于BP生存组,差异均有统计学意义(表3)。

表2 血液净化生存组患者血液净化开始时及结束时的生物化学指标变化
注: LDH为乳酸脱氢酶;AST为天冬氨酸氨基转移酶;ALT为丙氨酸氨基转移酶;CRP为C反应蛋白
注:BP为血液净化;Marshall评分为多器官功能障碍的评估指标;MCTSI评分为改良的CT严重指数评分;APACHEⅡ评分为急性生理与慢性健康评估指标;DIC为弥散性血管内凝血
四、行BP治疗的MSAP、SAP患者预后的影响因素分析
通过logistic回归模型分析,入院时APACHEⅡ评分及器官功能衰竭数是BP等综合治疗下影响MSAP、SAP患者预后的重要危险因素,而年龄、性别、病因与患者预后无明显相关(表4)。
表4行血液净化治疗的MSAP、SAP患者预后的logistic回归模型分析
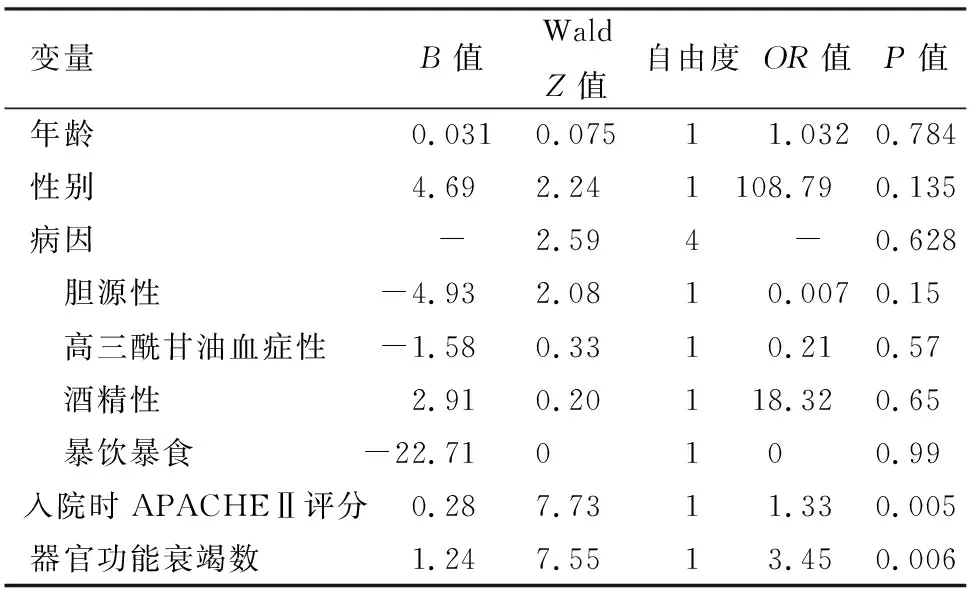
变量 B值Wald Z值自由度OR值P值年龄 0.0310.07511.0320.784性别 4.692.241108.790.135病因 -2.594-0.628 胆源性 -4.932.0810.0070.15 高三酰甘油血症性 -1.580.3310.210.57 酒精性 2.910.20118.320.65 暴饮暴食 -22.710100.99入院时APACHEⅡ评分0.287.7311.330.005器官功能衰竭数 1.247.5513.450.006
注:MSAP为中度重症急性胰腺炎;SAP为重症急性胰腺炎;APACHEⅡ评分为急性生理与慢性健康评估指标;-为无数据
进一步对BP生存组与BP死亡组患者入院时及入院后1、2、3、4、7、14 d的APACHEⅡ评分进行一般线性模型的重复测量模型方差分析,结果显示,组内及组间差异均有统计学意义(组内F=82.03,P<0.001;组间F=15.29,P<0.001)。性别、器官功能衰竭数、入院时APACHEⅡ评分均是病情进展的影响因素(表5)。BP生存组与BP死亡组APACHEⅡ评分的时间-估算边际平均值曲线(图2)显示,BP死亡组呈明显上升趋势,而BP生存组呈逐渐下降趋势。
表5血液净化生存组与血液净化死亡组APACHEⅡ评分的重复测量模型方差分析
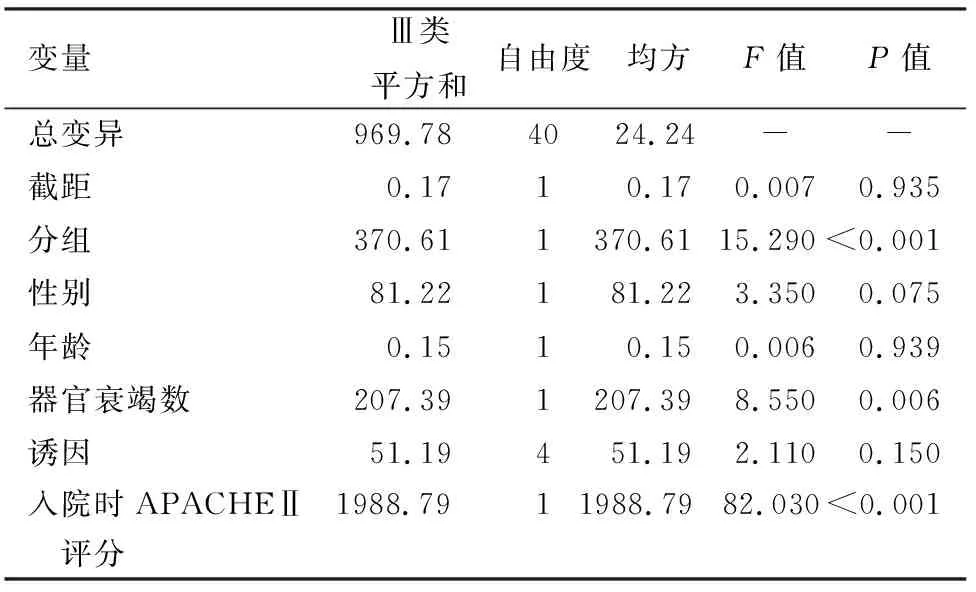
变量Ⅲ类平方和自由度均方F值P值总变异969.78 4024.24--截距0.1710.170.0070.935分组370.611370.6115.290<0.001性别81.22181.223.3500.075年龄0.1510.150.0060.939器官衰竭数207.391207.398.5500.006诱因51.19451.192.1100.150入院时APACHEⅡ1988.79 11988.79 82.030<0.001 评分
注:APACHEⅡ评分为急性生理与慢性健康评估指标;-为无数据

注:BP为血液净化;APACHEⅡ评分为急性生理与慢性健康评估指标图2 血液净化生存组与血液净化死亡组APACHEⅡ评分的时间-估算边际平均值曲线
讨 论
目前,MSAP及SAP治疗策略已由手术治疗转变为非手术的内科综合治疗,如何控制MSAP及SAP的进展,改善转归,成为临床探索研究的热点[8-9]。连续性肾脏替代治疗(continuous renal replacement therapy, CRRT)于1977年首次应用到临床治疗[10],后逐渐扩展到各种危重患者的救治,包括脓毒症伴急性肾损伤、SAP、严重电解质紊乱等领域,因此,CRRT已不能概括此项技术的实际内涵。2000年CRRT被重新命名为连续性BP(持续24 h),为危重病症的救治提供了全新的理念[11]。BP通过透析、对流、吸附等原理能够在一定程度上有效地去除体内过多的细胞因子、炎症递质(TNFα、IL-4、IL-6、IL-8、IL-10等)和代谢毒素[12],改善液体在第三间隙潴留,纠正酸碱平衡,降低血脂水平及减少游离脂肪酸的产生[13],维持内环境稳态等。 本研究结果显示,对照生存组和BP生存组在基线一致下,BP能有效缓解急性期乳酸、血尿素氮、血肌酐等代谢产物的蓄积,缓解脏器损伤,缩短SIRS持续时间,但因BP为特殊的治疗方法,在一定程度上会增加住院治疗费用。BP生存组与BP死亡组的MSAP或SAP患者在性别及病因的差异上无统计学意义,但BP死亡组年龄较BP生存组大,改良Marshall评分、MCTSI评分、APACHEⅡ评分、急性生理状况评分均较BP生存组高,器官衰竭种类及数目较BP生存组多,中枢性脑病发生率较BP生存组高,差异均有统计学意义(P值均<0.05),表明BP死亡组病情较BP生存组更为严重。应用logistic回归模型分析年龄、性别、病因、入院时APACHEⅡ评分、器官功能衰竭数量对MSAP或SAP患者预后的影响,结果显示入院时APACHEⅡ评分及器官功能衰竭数量是BP等综合治疗下影响MSAP或SAP患者预后的重要危险因素。
目前国内外对BP在脏器支持治疗中的模式、持续时间等仍存在争议。间断性BP对部分患者促进恢复及治疗有一定的优势。随机对照及荟萃分析的结果发现间断性BP及持续性BP模式在合理正确应用下均可取得满意的结果,对患者生存预后的差异无统计学意义[14]。而血尿素氮是与危重疾病严重程度及预后相关的影响因素。血尿素氮不仅可预测持续器官功能衰竭、胰腺坏死及坏死感染的风险[15-16],而且是AP死亡风险的独立影响因素之一(OR=4.6,P<0.001)[17]。本研究结果也显示BP短时组较BP长时组能显著降低血尿素氮的水平,有利于改善MSAP、SAP急性期病情发展的严重程度,与既往研究显示短程BP较长程BP对祛除炎症因子、促进组织器官功能恢复及患者预后更好的疗效相一致[18]。
1985年提出的APACHEⅡ评分现已广泛应用于ICU来评估疾病严重性[19-23]。本研究结果显示,BP死亡组APACHEⅡ评分呈明显上升趋势,而BP生存组APACHEⅡ评分呈逐渐下降趋势,说明即使采取积极全面的治疗,对于预后极差的患者,BP仍较难逆转病情趋势及预后结局。性别、功能衰竭器官数量、入院时APACHEⅡ评分均是影响病情变化的重要因素。
因本研究为单中心回顾性病例研究,有选择偏倚,且样本量受到限制,需要进一步行多中心研究及前瞻性对照研究来验证本结果。
利益冲突所有作者均声明不存在利益冲突

