Logistic回归和ROC曲线评价脂肪和炎性细胞因子对妊娠期糖尿病诊断价值 ?
陈国栋

【摘要】 目的:通过Logistic回归及ROC曲线评价脂肪和炎性细胞因子对妊娠期糖尿病的诊断价值。方法:选取笔者所在医院确诊的妊娠期糖尿病孕妇35例作为观察组和35例非糖尿病孕妇作为对照组,检测两组孕妇血清中脂肪细胞因子(脂联素、瘦素、视黄醇结合蛋白-4、內脂素等)及炎性细胞因子(CRP、TNF-α、IL-6、IL-1β、IL-8、IL-10等),比较两组孕妇的血清脂肪和炎性细胞因子水平,采用Logistic回归分析筛选出妊娠期糖尿病的独立危险脂肪和炎性细胞因子,采用ROC曲线评价各指标的诊断价值。结果:两组患者的视黄醇结合蛋白-4及CRP差异无统计学意义(P>0.05),而脂联素、瘦素、内脂素、TNF-α、IL-6、IL-1β、IL-8、IL-10等细胞因子之间差异有统计学意义(P<0.05);进一步行二元Logistic回归分析,结果显示,瘦素(OR=2.234,95%CI=1.041,8.708)、脂联素(OR=3.422,95%CI=1.045,11.530)、IL-6(OR=2.139,95%CI=1.037,7.523)、IL-10(OR=1.177,95%CI=1.033,6.586)是妊娠糖尿病的独立预测因子;建立预测模型,预测模型的AUC(0.897)显著高于其他单一指标(脂联素、IL-6、IL-10、瘦素分别为0.614、0.659、0.675、0.701)。结论:联合瘦素、脂联素、IL-6及IL-10的综合指标对于诊断妊娠期糖尿病有重要临床价值,应当临床广泛使用。
【关键词】 Logistic回归 ROC曲线 脂肪细胞因子 炎性细胞因子 妊娠期糖尿病
[Abstract] Objective: To evaluate the diagnostic value of fat and inflammatory cytokines for gestational diabetes mellitus by Logistic regression and ROC curve. Method: A total of 35 cases of gestational diabetes mellitus diagnosed in our hospital were selected as the observation group and 35 non-diabetic pregnant women as the control group. The serum adipocytokines (adiponectin, leptin and retinol binding protein-4, visfatin, etc.) and inflammatory cytokines (CRP, TNF-α, IL-6, IL-1β, IL-8, IL-10, etc.) were detected in the two groups and comparing serum fat and inflammatory cytokine levels in both groups of pregnant women. Logistic regression analysis was used to screen out independent risk fat and inflammatory cytokines in gestational diabetes. The diagnostic value of each index was evaluated by ROC curve. Result: There were no significant difference between retinol binding protein-4 and CRP in the two groups (P>0.05), while there were significant differences between IL-8, IL-10, adiponectin, leptin, visfatin, TNF-α, IL-6, IL-1β, and other cytokines in two groups (P<0.05). Further binary Logistic regression analysis showed that leptin (OR=2.234, 95% CI=1.041, 8.708), adiponectin (OR=3.422, 95% CI=1.045, 11.530), IL-6 (OR=2.139, 95% CI=1.037, 7.523), IL-10 (OR=1.177, 95% CI=1.033, 6.586) were independent predictor of gestational diabetes. A predictive model was established. The AUC of model (0.897) was overtop than any of other risk factors (the AUC of adiponectin, leptin, IL-6, IL-10 was 0.614, 0.659, 0.675, 0.701 respectively). Conclusion: The combination of leptin, adiponectin, IL-6 and IL-10 has important clinical value for the diagnosis of gestational diabetes and should be widely used clinically.
妊娠期糖尿病(gestational diabetes mellitus,GDM)是一种妊娠期常见并发症,国内外孕产妇中发生率达1%~14%[1]。妊娠期糖尿病往往会增加妊娠期高血压疾病、胎儿缺氧、羊水过多及宫内感染的发生概率,对孕产妇及胎儿的健康造成不利影响[2]。故临床上对于早期诊断妊娠期糖尿病并进行干预有重要意义。随着脂肪细胞因子及炎性细胞因子研究的不断深入,越来越多的证据表明,其与GDM的发病有明显关联,可能在GDM发病的病理生理过程中起到重要作用[3-4]。因此,本文旨在通过Logistic回归及ROC曲线探究多细胞因子预测妊娠期糖尿病的诊断价值。
1 资料与方法
1.1 一般资料
纳入标准:所有妊娠期糖尿病孕妇均根据文献[5]2011年美国糖尿病协会(American diabetes association,ADA)制定的GDM诊断标准:空腹静脉血浆血糖(FPG)≥5.1 mmol/L和/或餐后1 h静脉血浆血糖≥10.0 mmol/L和/或餐后2 h静脉血浆血糖≥8.5 mmol/L;所有孕妇均为单胎妊娠。排除标准:(1)妊娠前已患糖尿病;(2)合并妊娠其他合并症,如妊娠期高血压等(3)合并急慢性感染、肝肾功能损伤、内分泌及自身免疫系统疾病孕产妇。本研究选取2017年6月-2019年6月笔者所在医院产科收治的妊娠期糖尿病孕妇35例作为GDM组;同期收治的正常孕妇35例为非GDM组。两组孕妇的一般资料对比差异无统计学意义(P>0.05),具有可比性,见表1。所有入组患者均签署知情同意书,本研究经笔者所在医院伦理委员会审议通过后实施。
1.2 方法
所有孕产妇均在入组后第2天清晨抽取空腹静脉血样本。采用全自动生化分析仪(日本东芝Tha-120)测定C反应蛋白;采用酶联免疫吸附法(ELISA法)测定血清脂联素、瘦素、视黄醇结合蛋白-4、内脂素、TNF-α、IL-6、IL-1β、IL-8、IL-10等细胞因子。ELISA试剂盒购于美国RD公司。
单因素分析比较两组孕妇的血清脂肪和炎性细胞因子水平,采用Logistic回归分析筛选出妊娠期糖尿病的独立危险细胞因子;联合独立危险因子建立预测模型,采用ROC曲线评价各指标的诊断价值。
1.3 统计学处理
数据采用SPSS 20.0统计软件进行整理分析,计数资料以率(%)表示,组间比较采用字2检验;计量资料采用(x±s)来表示,组间比较采用t检验,检验标准为α=0.05;应用Logistic回归方程筛选独立危险因子,检验标准为α=0.1,采用ROC曲线评价预测模型。P<0.05为差异有统计学意义。
2 结果
2.1 两组孕妇各细胞因子单因素分析
两组孕妇的视黄醇结合蛋白-4及CRP之间差异无统计学意义(P>0.05),而脂联素、瘦素、内脂素、TNF-α、IL-6、IL-1β、IL-8、IL-10等细胞因子之间差异有统计学意义(P<0.05),见表2。
2.2 二元Logistic回归分析及ROC曲线评价
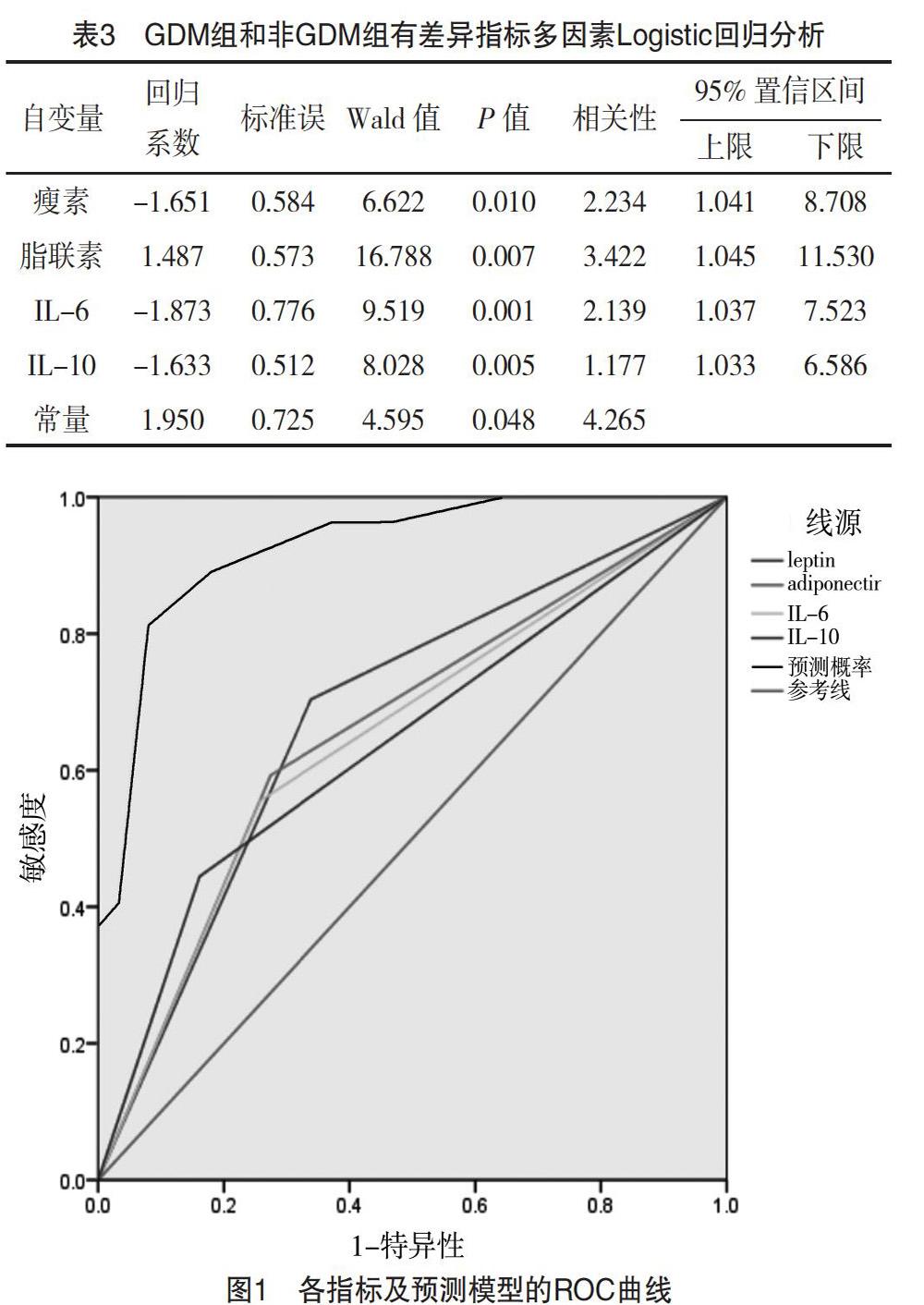
对上述结果中有显著差异的细胞因子进一步行Logistic回归分析,结果显示,瘦素、脂联素、IL-6、IL-10是妊娠糖尿病的独立预测因子,见表3。预测模型对于妊娠期糖尿病有较好的预测准确性,预测价值明显高于单一危险因子,预测模型曲线下面积(AUC)高达0.897,显著高于其他单一预测因素(脂联素、IL-6、IL-10、瘦素分别为0.614、0.659、0.675、0.701),见图1。
3 讨论
孕产妇在妊娠期间发病的糖尿病,称为妊娠期糖尿病(GDM)。事实上,绝大多数GDM患者的糖代谢异常在产后均能恢复正常,但是未来发生2型糖尿病的风险要显著高于那些非GDM产妇。虽然目前GDM的具体发病机制仍未阐明,但妊娠中晚期时,孕妇体内的雌激素、皮质醇、胎盘生成素等抗胰岛素样物质增加造成其对胰岛素的敏感性不断下降,同时代谢水平的改变造成外周组织胰岛素抵抗增加,可能是GDM发病的主要原因[6]。
本研究通过单因素分析比较两组孕妇的血清脂肪和炎性细胞因子水平,采用Logistic回归分析筛选出妊娠期糖尿病的独立危险细胞因子,结果显示,瘦素、脂联素、IL-6、IL-10等四个细胞因子是妊娠糖尿病的独立预测因子。
瘦素是一种由脂肪细胞分泌并受肥胖基因调控的蛋白类激素,因其能够作用于下丘脑而有减少摄食、增加能量消耗、抑制脂肪细胞形成等生理作用。研究显示,母体瘦素增加可以为满足胎儿生长需要增加脂肪储备,正常孕妇体内瘦素水平较非妊娠时期高2~3倍,并在妊娠28周时达到最高峰,妊娠期糖尿病患者的瘦素分泌异常,其水平远高于正常值且高峰延迟,胰岛素抵抗同样会增加瘦素分泌,互相作用造成恶性循环[7]。本研究提示瘦素可以独立预测GDM的发生,与相关研究结论一致。
脂联素是脂肪细胞分泌的另一种多肽或蛋白质,实质上是一种胰岛素增敏激素,同时能够促进骨骼肌的葡萄糖摄取,并通过活化蛋白激酶减少肝脏葡萄糖输出以达到降低血糖效果。有研究发现,脂联素在正常妊娠妇女中水平与非妊娠时期无异,而与孕妇的BMI及胰岛素敏感性呈明显负相关[8]。而本研究中GDM组孕产妇的脂联素水平显著低于非GDM组患者,且Logistic回归分析结果提示脂联素能够独立预测GDM发生。而产后脂联素水平同样与非GDM患者有显著差别,曾有研究根据妊娠期间的患病史对产后的妇女进行分类研究,结果显示曾患有GDM的妇女在产后1.75年时体内脂联素水平较非GDM妇女低[9]。且脂联素的水平与产后发生2型糖尿病的概率呈明显负相关。同样有研究表明脂联素水平与机体炎症水平密切相关。
一直以来,胰岛素抵抗被认为是2型糖尿病发病的最主要原因之一。但是近年来的研究表明,炎症反应在糖尿病的发病过程中具有重要作用。本研究單因素分析结果显示,TNF-α、IL-6、IL-1β、IL-8、IL-10等炎性细胞因子在两组患者间差异均有统计学意义,但是Logistic回归分析显示,仅有IL-6及IL-10能够独立预测GDM发生,提示两种炎性细胞因子在妊娠期间对于糖尿病形成所做的贡献显著大于其他几个细胞因子。IL-6由各种炎症细胞(T淋巴细胞、B淋巴细胞、单核巨噬细胞等)分泌,有研究显示,IL-6会间接促进胰岛素分泌,长期作用会加重胰岛细胞负担而参与GDM的发生发展[10-11]。而刘爱红等[12]学者研究发现,IL-10与妊娠期糖尿病患者的胰岛素抵抗指数呈显著负相关,能够促进GDM的发生。
本研究通过建立结合瘦素、脂联素、IL-6、IL-10四项细胞因子的预测模型发现,其能够较单一细胞因子更加准确地GDM发生的概率。且预测模型曲线下面积(AUC)高达0.897,明显高于其他单一指标。因此临床上应当考虑通过结合上述指标对妊娠期女性进行评估,有利于早期发现GDM的高危患者;对于临床早期干预及改善患者近远期预后有重要意义。
参考文献
[1] Waters T P,Dyer A R,Scholtens D M,et al.Maternal and neonatal morbidity for women who would be added to the diagnosis of GDM using IADPSG criteria: a secondary analysis of the hyperglycemia and adverse pregnancy outcome study[J].Diabetes Care,2016,39(12):2204-2210.
[2]程飞,于莎莎.妊娠期糖尿病并发症相关因素的分析[J].中国糖尿病杂志,2015(4):296-298.
[3]孙雪林,徐娜,景丽.妊娠期糖尿病患者临床特征及糖化血红蛋白测定分析[J].宁夏医学杂志,2017,39(1):33-35.
[4]吴一鸣,杨震,秦利.细胞因子与妊娠糖尿病的关系[J].国际内分泌代谢杂志,2018,38(1):59-62.
[5] Sirimarco M P,Guerra H M,Lisboa E G,et al.Diagnostic protocol for gestational diabetes mellitus (GDM) (IADPSG/ADA,2011):influence on the occurrence of GDM and mild gestational hyperglycemia (MGH) and on the perinatal outcomes[J].Diabetology & Metabolic Syndrome,2017,9(1):2.
[6]梁晶,王涛.炎性因子及脂肪细胞因子与妊娠期糖尿病发病的关系[J].按摩与康复医学,2019,10(4):39-41.
[7]周俊,田聪贵.妊娠妇女血清瘦素水平测定及临床意义[J].河北医学,2011,17(5):598-600.
[8] Aye I L M H,Rosario F J,Powell T L,et al.Adiponectin supplementation in pregnant mice prevents the adverse effects of maternal obesity on placental function and fetal growth[J].Proc Natl Acad Sci U S A,2015,112(41):12858-12863.
[9] Jinyuan M,Bath S C,Vanderlelie J J,et al.No effect of modest selenium supplementation on insulin resistance in UK pregnant women, as assessed by plasma adiponectin concentration[J]. British Journal of Nutrition,2016,115(1):32-38.
[10]蔡文博,何津.妊娠期糖尿病孕妇胎盘中炎性因子和脂肪因子的变化及意义[J].中国妇幼保健,2015,30(1):131-133.
[11]盧敏,王英,陈青,等.炎性及脂肪细胞因子与妊娠期糖尿病发病的相关性及在产褥期的变化[J].中国妇幼保健,2018,33(8):1767-1770.
[12]刘爱红,解梅林,孙选,等.妊娠期糖尿病胰岛素抵抗与IL-10及CRP的相关性[J].青岛大学医学院学报,2012,48(6):507-508.
(收稿日期:2019-10-21) (本文编辑:何玉勤)

