支架取栓治疗急性脑梗死临床效果的单中心研究
刘春林 徐祥辉 陈惠云 赵 爽 李智花 彭闪闪 夏 云 王海合 谭西英 郭志勇
新乡市第一人民医院 新乡医学院附属人民医院,河南 新乡 453000
急性缺血性脑卒中(acute ischemic stroke,AIS)是我国最常见的脑卒中类型,约占脑卒中的65.72%。据推测,10 a后我国脑血管病事件发生率将比2010年升高约50%岁。急性脑梗死的致死率及致残率均较高,给我国人民生活及卫生财政带来了极大的负担[1]。目前,在世界范围内相关指南及共识均推荐在发病4.5 h以内将阿替普酶(rt-PA)静脉溶栓作为治疗首选方法[2]。然而,在合并大血管闭塞的患者中,静脉溶栓再通率较低。而大血管病变合并急性脑梗死则有更高的致死及致残率。因此,对大血管闭塞性脑梗死患者进行早期积极诊治显得尤为重要。目前,多项大型RCT研究均表明早期进行支架取栓是开通闭塞动脉,改善AIS预后的有效手段,使脑梗死的治疗有了划时代的进步[3-7]。因此,本研究对大血管闭塞性AIS患者行机械取栓治疗的效果进行分析,为相关临床诊治提供参考。
1 资料和方法
1.1临床资料本研究为单中心回顾性病例分析。回顾性纳入2018-08—2019-05在新乡医学院附属人民医院神经内科一病区接受血管内治疗的急性缺血性脑卒中患者26例。纳入标准:(1)急性脑梗死患者符合《中国急性缺血性脑卒中早期血管内介入诊疗指南2018》血管内治疗的适应证及禁忌证[8];(2)年龄≥18岁;(3)影像学证实为急性大血管闭塞;(4)NIHSS评分≥9分;(5)发病<24 h;(6)患者及家属签署知情同意书。排除标准:(1)患病前mRS评分>2分;(2)Alberta卒中项目早期CT评分(Alberta stroke program early CT score,ASPECTS)<6分[9];(3)低血糖(血糖<2.7 mmol/L)。见表1。本研究经新乡市第一人民医院伦理委员会批准。入组患者及家属均被告知相关研究内容,并签署知情同意书。
1.2术前流程患者入院后急诊行颅脑平扫CT及头颅MRI+MRA检查(图1A),证实为大动脉闭塞性AIS。影像学评估梗死核心、缺血半暗带适合机械取栓治疗。排除脑出血并进行ASPECTS评分,并进行血常规、凝血六项、肝肾功、血糖等检测。与家属沟通病情,同意手术即送入导管室,急诊行全脑血管造影检查进一步明确颅内血管情况。如为主干动脉闭塞,且侧支代偿好,即开始手术。
1.3仪器与手术方法采用SIEMENS Artis zee Ⅲ floor(德国)造影机为引导设备,以改良Seldinger方法穿刺右股动脉。首先,置入8F(1F=0.33 mm)动脉鞘[Cordis,强生(上海)医疗器材有限公司]。在导丝引导下将8F指引导管放置于责任血管近端管腔内,将Navien中间导管(EV3公司,美国)置于闭塞处(图1B)。然后微导丝配合微导管通过Navien缓慢穿过闭塞部位至远端血管真腔图(图1C)。通过微导管将Solitaire 4 mm×20 mm取栓支架(EV3公司,美国)送至闭塞部位(图1D)。造影评估支架位置及扩张程度是否合适。支架张开后如闭塞段血流恢复,则留置5 min。随后在负压抽吸导引导管下将支架与微导管一起缓慢拉出体外,血流再通(图1E)。若一次不能将血栓取出,则再次取栓(≤3次)。若合并闭塞动脉重度狭窄,取栓后血流通过不佳者,直接对狭窄处进行球囊扩张成形,必要时给予支架置入。最后,撤出导管,拔除动脉鞘,按压穿刺点30 min后盐袋加压包扎。并于术后给予替罗非班抗血小板治疗。术后24 h复查头颅MRA示责任血管再通良好(图1F)。

表1 本组患者临床资料
注:TOAST:比较类肝素药物治疗急性缺血性脑卒中试验(the trial of org 10172 in cute stroke treatment,TOAST);DBP:收缩压(diastolic blood pressure,DBP);SBP:舒张压(systolic blood pressure,SBP)
1.4疗效评估完成取栓后即刻行责任血管造影,采用脑梗死溶栓(thrombolysis in cerebral infarction,TICI)分级标准[10]评估前向血流情况。当取栓后DSA造影示血流达2b或3级时表示血流再通[11]。对患者术前及出院时NIHSS评分进行比较分析。通过后期随访90 d患者身体状况,以90 d mRS评分评估预后情况,mRS≤2分表示结局良好。

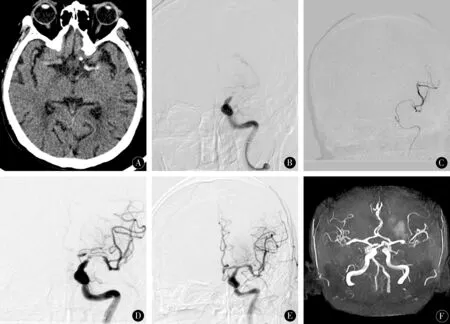
图1 84岁女性,因“突发意识不清,右侧肢体不能活动30 min”于2019-02-26 20:58入住新乡市第一人民医院。A:急查头颅CT示,左侧大脑中动脉高密度征;B:DSA示右侧颈内动脉末端闭塞;C:微导丝携带微导管越过闭塞段到达血管真腔,造影确认真腔;D:4 mm×20 mm Solitaire取栓支架治疗,取栓支架到位释放后DSA造影;E:取栓后DSA造影,右侧颈内动脉血流恢复通畅;F:术后24 h复查头颅MR血管成像,提示左侧颈内末端血管再通Figure 1 A 84-year-old woman,due to "unexplained consciousness,the right limb can not move for 30 min" at 20:58 2019-02-26 in the First People's Hospital of Xinxiang City.A:urgent examination of the head CT,high density of the left middle cerebral artery;B:DSA shows the end of the right internal carotid artery occlusion;C:micro-guidewire carrying micro-catheter across the occlusion segment to reach the true lumen of the blood vessel,confirming the true cavity;D:4mm×20mm Solitaire thrombectomy stent,DSA angiography after the stent was released;E:DSA angiography after thrombectomy,right internal carotid artery blood flow recovery;F:24 hours after surgery,skull MR blood vessels imaging,suggesting that the left end of the neck is recanalized
2 结果
对26例AIS患者一般资料进行分析,按血管闭塞部位分为:前循环梗死24例(92.3%),后循环2例(7.7%)。按TOAST病因分型:大动脉粥样硬化型18例(69.2%),心源性梗死 8例(30.8%),根据起病状态及症状考虑均为AF患者血栓脱落阻塞大脑中动脉所致。26例患者起病至穿刺时间(139.93±120.22)min,穿刺至血管开通时间(115.50±35.23)min。其中8例(30.8%)患者符合静脉溶栓标准,先行标准静脉溶栓治疗,病情无好转或进展时即行桥接取栓治疗。26例均使用Solitaire AB支架取栓,根据患者自身血管病变特点,进行个体化取栓。取栓次数(2.12±0.77)次,术后即刻造影21例(80.7%)TICI分级达到2b~3级。其中TICI 2b级8例,TICI 3级13例。如责任血管本身重度狭窄,取栓后前向血流差,给予球囊扩张及支架植入治疗。其中5例(19.2%)行球囊扩张,6例(23%)行支架植入术,1例(3.8%)进行动脉内溶栓。所有患者术前NIHSS评分(15.0±3.52)分,出院NIHSS评分(6.96±3.65)分,两者比较差异有统计学意义(P<0.05)。术后90 d时随访患者预后情况,术后90 d 12例(46.2%)预后良好(mRS评分≤2)。其中0分4例,1分3例,2分5例。5例(19.2%)临床死亡,1例术后高灌注脑水肿,脑疝形成;1例术后11 d大脑中动脉再闭塞,形成大面积脑梗死;1例术后出现颅内出血转化;2例在原有肺部疾病基础上出现严重肺部感染。其中,2例(7.7%)80岁以上患者死亡。
3 讨论
AIS中以大血管闭塞引起的后果最严重。我国缺血性脑卒中的患病率及复发率均较高,因其具有很高的致残率及病死率,相关治疗方法一直是近年来脑血管疾病研究的热点、难点[12]。2015年5项多中心、大样本的随机对照试验研究表明,动脉闭塞的血管内介入治疗较常规药物治疗有较好的再通率,使患者更好的获益[3-7]。此次研究中26例患者发病至穿刺时间(139.93±120.22)min,穿刺至血管开通时间(115.50±35.23)min。其中24例(92.3%)发病6 h内进行支架机械取栓;2例(7.7%)经头颅MRI检查发现存在影像不匹配(DWI/T2FLAIR不匹配),12 h内进行取栓,且预后良好,提示经过严格的影像学检查发现存在梗死区影像不匹配,进行取栓可能是获益的。关于血管内治疗时间窗的DAMN试验[13]及DEFUSE-3[14]试验表明,通过严格的影像学筛选,应把致命性大血管闭塞性脑卒中治疗时间窗从6 h延长至24 h,增加患者获益。
本研究中,21例(80.7%)患者术后即刻造影示TICI分级为2b~3级,开通率80.7%。与CAMPBELL等[7]研究的血管再通结果相当,提示取栓治疗可以增加血管再通率,且以取栓为治疗手段的血管内治疗中取栓次数是影响再通的主要因素。GOYAL等[15]研究显示,随着拉栓次数的增多,可加重血管内膜的破坏,降低再通率,并增加开通时间,本组患者取栓次数(2.12±0.77)次,与目前研究结果一致。随诊取栓技术的成熟、方法的改进、器械的多样化,取栓次数会进一步减少。本组中心源性栓塞8例 (30.8%),与大动脉粥样硬化型梗死相比,AF患者取栓次数少,开通用时少,血流再灌注好,且术后恢复较好,与目前相关研究结果一致[16-19]。本研究中,术前及出院时NIHSS评分相比(15.0±3.52 vs 6.96±3.65),差异有统计学意义(P<0.01)。相关研究表明,血管内治疗后患者基线NIHSS评分显著下降,提示取栓治疗可使患者获益[20-24]。在所有血管内治疗的患者中,术后90 d预后良好者12例(46.2%)(mRS评分≤2),各种原因导致死亡5例(19.2%),与相关研究结果(良好预后率46%,病死率15.3%)比较,良好预后率相当,而病死率稍高[25-27],提示支架机械取栓对于大血管闭塞性AIS患者具有较好的血管再通及临床预后。血管内治疗可增加其生存率,提高生活质量,且越早开通闭塞血管,预后越好,术后相关并发症越少。此外,对死亡病例进行简单分析发现,病死率与高龄(>80岁)、侧支循环、术后护理、血管基础、既往疾病史密切相关。相关研究发现,脑血管侧支循环代偿好坏决定了术后高灌注、恶心脑水肿、出血转化的风险,直接影响其预后[28-30],提示要根据患者的具体情况,制定适合的个体化治疗方案,不可盲目取栓。
对大血管闭塞性AIS患者行血管内支架取栓治疗的初步分析认为,支架取栓治疗是安全及有效的,可以很大程度改善患者临床预后。因此,对于经过严格筛选的病人,应进行取栓治疗。由于本次研究为单中心回顾性研究,为描述性分析,而且样本量相对较少,可能结果有偏差存在。

