重症监护病房的扩张与困境
彭丹妮
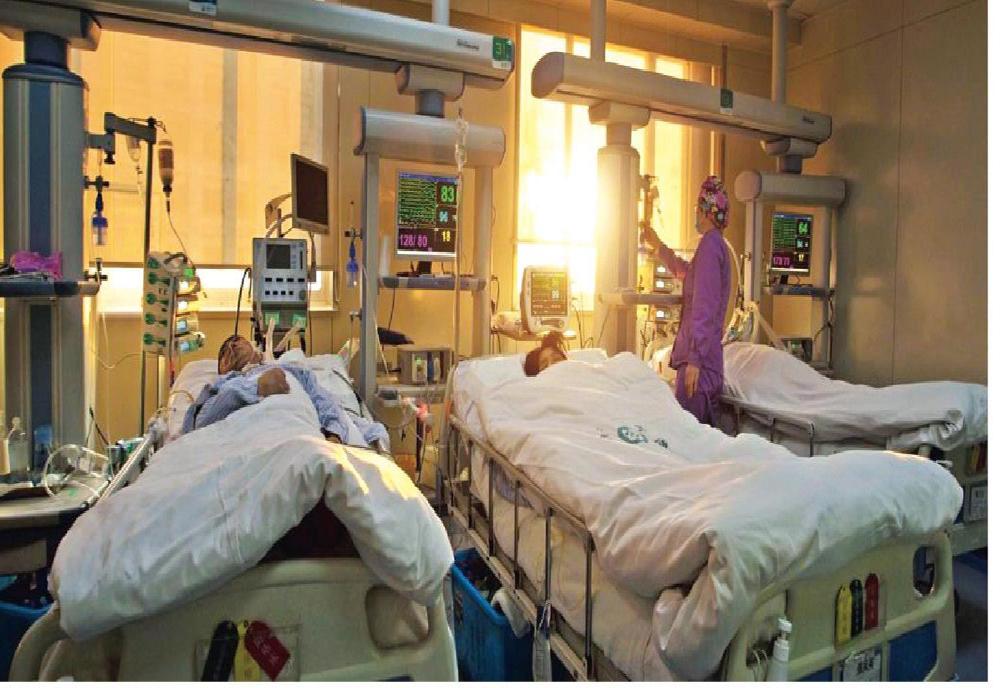
推开河南省商丘市第一人民医院ICU病房紧闭着的大门,可以看到病床上的病人大多闭着眼,他们有的处于昏迷状态,有的被注射了镇静剂,偶尔有人醒着,脸上也看不出表情。
这家医院的ICU在10年前刚成立时有13张病床,如今已增至20张。为应对不断增长的病患需求,设有28个床位的第二病区即将投入使用。此外,可移动的病床随时准备着,以便在床位不够时加床。在高峰时期,预计两个病区共可收治80位病人。
按原卫生部《指南》的要求,一张ICU病床应配备3名护士;但在这里,一名护士就要照顾三张病床。“一到旺季,这儿就像菜市场一样。”一名护士说。
但这些,都阻挡不了ICU快速扩张的脚步。
快速扩张
ICU并非一直都这么火爆。2009年,当刘小军出任郑州大学附属第二医院重症监护科主任时,发现该院ICU创立三年来,虽然只有8张床位,但依然“吃不饱”。相比之下,在与它相距不足5公里郑州大学附属第一医院的ICU里,上百张床位却长期人满为患。若非迫于国家对三级医院必须有ICU病房的硬性要求,郑大二附院的ICU也许早已关门大吉了。
1989年,原卫生部正式要求所有三级综合医院成立ICU,全国重症医学科的建设应声而起。2009年,原卫生部发布了《重症医学科建设与管理指南(试行)》(以下简称《指南》)。《指南》要求,全国二级以上综合医院需设立至少一个ICU,且三级综合医院重症医学科床位数应占医院病床总数的2%~8%。
上任之初,刘小军就决心改变郑大二附院ICU“半死不活”的状态。他放下省级三甲医院科主任的身段,一到周末就去省内各县市见同行。在他的“推销”下,当基层医院ICU大夫需要请上级医院医生会诊的时候,往往首先想到的就是他们认识的那位省里的专家刘小军。
如今,郑大二附院ICU已经拥有7辆救护车,一个月从基层转运来的病人有近200个,成为全国单病区外接病人最多的ICU科。有了病人,该院ICU病区也开始了每两年一次的扩张步伐,从8张病床增至13张、20张,有时还要增加临时床位。2014年,ICU整体搬到新病区,开设了40个床位。
郑大二附院ICU扩张的背后,是全国重症医学科的大发展。
“ICU今后应该是综合医院或者大型医院里最大的科室。”中日友好医院呼吸与危重症医学科主任詹庆元说,“将来彻底实行分级诊疗后,大医院靠什么活?一个是疑难杂症,一个是重症,然后还有大手术。”
虽然ICU在快速扩张,但很少见到哪家医院的ICU在床位和人手方面不紧张,病患的需求仍难以满足。
首都医科大学附属复兴医院院长席修明认为,从目前情况来看,中国人均占有的ICU病床数,与西方发达国家相比显然是不够的,国内的ICU还远未达到供需平衡点。
詹庆元说,“在ICU里,70岁算年轻人,80岁算中年人,90岁算老人。”对于ICU尤其是内科ICU来说,老龄化带来的挑战是显而易见的。“老年人更容易发展为重症,这些病人通常很难治,这一人群又很庞大,所以今后ICU的资源肯定是不够的。”
按照原卫生部《指南》的规定,ICU床位使用率以75%为宜,但从中原省份的河南到沿海的浙江,在ICU的旺季,加床是普遍现象。对此,ICU的医生们理由充分:病人那么危重,如果拒收将会危及他们的生命,谁来负责?
“压床”困境
在中日友好医院的内科重症ICU,一位91岁的老人已经以同样的姿势、同样的治疗方式在病床上生活了四年多。由于罹患中枢神经系统疾病,他全身几乎失去知觉。
这种情况并非个案。当ICU动辄数十万的医疗费让许多经济能力有限的家庭望而却步的同时,一些从ICU获益不大但有足够经济条件支撑的病人,却长期占用稀缺资源。这些病人往往成为ICU“压床”的主要人群。“几乎所有的ICU都收治过这类病人。”北京协和医院ICU主任、中国医师协会重症医学分会会长杜斌说。
什么样的人最适宜入住ICU?原卫生部《指南》指出,重症监护室收治的病人包括以下四类:急性、可逆、已经危及生命的器官或者系统功能衰竭,短期内可能得到恢复的患者;存在各种高危因素,经过严密的监护和有效治疗可能减少死亡风险的患者;在慢性器官或者系统功能不全的基础上,出现急性加重且危及生命,经过严密监护和治疗可能恢复到原来或接近原来状态的患者及其他适合在ICU进行监护和治疗的患者。
该《指南》同时指出,慢性消耗性疾病及肿瘤的终末状态、不可逆性疾病和不能从加强监测治疗中获得益处的患者,一般不是重症医学科的收治范围。
席修明撰文指出,决定患者是否转入 ICU 的关键,在于对其疾病是否有益。那些情况良好且没有必要监护的患者,或没有希望恢复健康并提高生活质量的患者,均不需收入ICU。
长期滞留ICU,首先意味著医疗资源的大量消耗,一张病床一年耗费的资源大概达到几十万,而当ICU床位紧张时,这类病人造成的资源不合理使用矛盾就更为明显。专家指出,这反映出中国医疗体系的一个结构性缺陷——对急慢性疾病没有做出区分。对于ICU来说,将慢性重症和急性重症区分开来,让急性重症患者使用ICU,才能更好地发挥ICU对于危重患者的救治价值。
人才参差
依据原卫生部《指南》,床位数与ICU医师人数之比应为1:0.8以上,床位数与护士人数之比应为1:3以上。但多位专家坦言,以当前极低的护理收费与ICU庞大的人力成本支出,《指南》所指定的标准不可企及,人员配置稍好的ICU顶多也只能达到1:2.5。比如,在中日友好医院,这一比例达到了1:2.2。至于1张床配备0.8个医生的要求更是无从谈起。
在ICU人员配备不足的情况下超负荷运转,就不可避免地将病人置于潜在的危险中,且病房的安全性、秩序及环境都面临挑战。
2009年深化医改启动以来,为解决看病难问题,分级诊疗作为重点问题被频频提及。然而“虹吸效应”依旧明显,人财物仍然过度地集中在少数大医院。
北京大学国家发展研究院经济学教授刘国恩指出,居民不去基层医疗机构就诊的主要原因,就是对医生专业技能的担心,即对医疗服务质量的担心,优质医疗人才供给不足且配置不均是分级诊疗开展缓慢的主要障碍。
临床治疗的标准化或同质化,被公认为是医学学科发展成熟的重要标志。面对一个急性心肌梗死病例,按理说,治疗方案无论是在北京还是在广西都应该是一样的。杜斌说,“但现实情况令人遗憾,医院间的差别太大了,这种差别并不是技术设备,而是在治疗理念与掌握的知识、技能方面。”
在论及中国重症医学面临的问题与挑战时杜斌指出,ICU床位数的增加并不意味着医疗质量的相应提高,而从事重症医学的人员才是最关键的决定因素。在国内ICU飞速发展的同时,从业人员缺乏必要的培训是不争的事实。如果不能及时加以解决,必将成为影响重症医学进一步发展的重大障碍。
摘自《中国新闻周刊》

