高血压脑出血患者早期吞咽障碍筛查及康复护理应用研究
徐桂英
(哈尔滨市道外区人民医院,哈尔滨 150020)
吞咽障碍是高血压脑出血患者常见并发症之一,会干扰到患者对水、营养的摄入及吸收情况,增加呛咳、肺部感染、营养不良等相关并发症发生的风险,严重时会危及生命。早期筛查的作用是评估患者吞咽功能,尽早发现吞咽障碍,及时予以护理干预,以改善病患预后、优化生活质量[1]。
1 资料与方法
1.1 一般资料
60例高血压脑出血患者均于2017年8月——2018年12月来我院治疗,均符合全国第四届脑血管病学术会议拟定的相关诊断标准,经系统检查后确诊,均是基底节区出血,在我院接受手术治疗,排除合并精神类疾病、沟通障碍者。其中,男性39例,女性21例;年龄42~74岁,平均为(60.94±5.21)岁;出血量为42~79 mL,平均为(62.77±10.32)mL。
1.2 方法
1.2.1 吞咽障碍筛查
第一,间接筛查。a.测评病人专注力的维持时间,<15 min提示异常。b.是否能顺利完成2次清嗓子、咳嗽动作。c.是否能成功的吞咽口水。d.观察是否出现口水外流的情况。e.让患者发A、O等音,观察是否存在异常情况。若病患中途不能完成则停止,提示存在一定的吞咽障碍。
第二,直接筛查(准备1/3~1/2勺糊样食物)。吞咽:将不能吞咽、吞咽时间拖延、正常吞咽,分别记作0、1、2分。咳嗽:在吞咽前、中、后3 min 内,出现、不出现咳嗽,分别记作0、1 分。流口水:口水流出、未流出对应0、1 分。发音:发音异常、正常分别对应0、1分。
第三,食物检测。提供 5 mL、10 mL、20 mL温水,若未能整体完成则进行固体食物的测评(取小片面包让患者10 s内吞咽,测试3~5次,观察其吞咽状况)。
1.2.2 康复护理
第一,心理护理。用孤立性语言和患者沟通,安慰患者,有针对性地予以疏导措施,协助患者逐渐消除不良情绪状态,正视自身疾病。
第二,饮食干预。依照测评结果,规划饮食。针对重度吞咽障碍者,建议食用流质食物或予以鼻饲,中度及轻度障碍者建议选择土豆泥、菜泥等半固体软食。
第三,常规护理与体位摆放。进食过程中,应尽量鼓励患者将专注力集中在食物摄入过程,进食时的体位最好为端坐位,特殊情况下可维持半坐卧位。喂食过程中科学选择勺子,每次喂食≤20 mL,保证患者吞咽时间的充足性。
第四,吞咽功能训练。以口咽活动度训练与咽部刺激,前种训练是护士把勺安置在病人的口唇上,指导他们作伸舌、吹气等动作,1~2次/d,20~30 min/次;后者利用冰冻棉棒沾水刺激软腭、舌根,3次/d,5~10 min/次。
第五,口腔护理。告知患者及其家属加强患者口腔卫生的管理,尽量维持其清洁度,将口腔感染发生的风险降至最低水平;注意观察患者口唇、口腔状态,若有脱落的上皮,应及时去除,还要保证食物残渣清除工作开展的时效性,加强牙齿卫生的管理;定期予以咽拭子培养,及时发现口腔感染、溃疡等情况,予以对症处理措施。吞咽障碍患者均连续进行4周康复护理后,观察效果。
1.3 观察指标
依照直接、间接吞咽测试评分,总分为20分,无吞咽障碍对应20分。轻、中、重度对应的评分范围依次是15~19分、10~14分、0~9分。观察护理4周内相关并发症发生情况。
1.4 统计学处理
2 结果
经早期吞咽功能筛查后,发现有45例患者出现合并吞咽功能障碍,占75.00%(45/60)。经康复护理干预后,中、重度障碍者所占比例明显减少,无障碍患者比例增加,和治疗前相比较,有统计学意义(P<0.05),见表1。在康复护理中,有2例患者出现相关并发症,分别是肺炎1例、胃溃疡1例,占3.33%(2/60)。
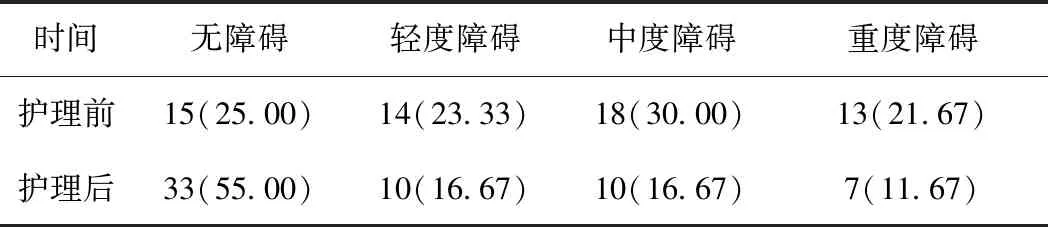
表1 康复护理前后患者吞咽障碍评估 情况统计[n,(%)] (n=60)
3 讨论
高血压是老年群体中的常见疾病,是诱发脑出血的独立危险因素。据统计[2-3],有50.0%以上的高血压脑出血患者合并吞咽障碍。参与本次研究的60例病患中,吞咽障碍发生率为75.00%,相对偏高。针对高血压脑出血患者并发吞咽障碍的原因,目前普遍认为其和延髓麻痹相关联。吞咽障碍会降低患者饮食行为的灵敏度,延长住院时间,对部分并发症的发生也有一定促进作用。
早期阶段予以筛查,评估吞咽障碍,有益于优化高血压脑出血患者预后,减少肺部并发症发生率。现阶段,临床针对吞咽障碍的早期筛查方法有间接与直接测试两种方法之分,测试量表包括饮水、自主咳嗽等,可以更为全面地呈现出病患吞咽功能受损实况。因为评估过程中还辅助使用有关分值与诊断标准,有助于提升评估结果的精确,帮助患者更能在早期接受相关检查与治疗[4]。
针对经筛查确定合并吞咽障碍者,在常规护理基础上予以康复护理,加强吞咽功能的训练,有益于预防吞咽肌群废用性萎缩的情况,纠正病患吞咽反射过程,规避误吸情况,减少并发症[5]。
本研究中的高血压脑出血患者经康复护理后,吞咽障碍有减轻,并发症发生率偏低。由此可见,高血压脑出血者在早期对其吞咽功能进行筛查,并进行康复护理,有益于减轻吞咽障碍严重程度,减少并发症的发生,值得推广。

