损伤控制手术联合不同液体复苏方式治疗对严重多发伤伴低血容量性休克患者NF-κB及血清和肽素水平的影响
王 博,马 舰,刘 雷
(北京市昌平区医院急诊科,北京 102200)
严重多发伤伴低血容量性休克是临床急危重症,临床治疗多采用损伤控制手术进行迅速止血、抢救生命,同时给予体液复苏补充体液抢救失血性休克,为确定性手术赢得时机。临床共识提出对伴有活动性出血的患者允许采用限制性液体复苏法,即在彻底止血之前限制液体输入速度,只维持机体的基本需求及保持机体血压维持在一个较低水平,在彻底止血后再加大输液速度[1]。但目前对于理想的液体复苏方式仍存在一定争议。伴有活动性出血的严重多发伤患者在休克时机体的免疫应激反应复杂,可能导致机体免疫功能紊乱,引起全身性炎症反应或是脓毒症,严重时会导致伤后多器官功能障碍综合征(multiple organ dysfunction syndrome,MODS),甚至死亡[2]。核因子κB(nuclear factor kappa B,NF-κB)是一种转录调节因子,介导炎症反应各个阶段,文献报道其活性与创伤失血性休克的预后密切相关[3]。和肽素是精氨酸加压素(argininevasopressin,AVP)前体C 末端成分,已有研究表明其在脓毒症、多发伤、感染性疾病等急危重症患者体内显著升高,其血清含量与疾病严重程度密切相关[4]。本研究通过比较损伤控制手术联合不同液体复苏方式治疗严重多发伤伴低血容量性休克,探讨其对血清NF-κB及和肽素的影响,旨在为临床治疗提供理论支持。
1 资料与方法
1.1一般资料 选取2013年1月—2015年1月我院收治的采用充分体液复苏联合损伤控制术治疗的严重多发伤伴低血容量休克患者58例为对照组,2015年2月—2017年2月收治的采用限制液体复苏联合损伤控制术治疗的严重多发伤伴低血容量性休克患者58例为观察组。2组性别、年龄、受伤到抢救开始时间、受伤程度和休克程度差异均无统计学意义(P>0.05),具有可比性,见表1。
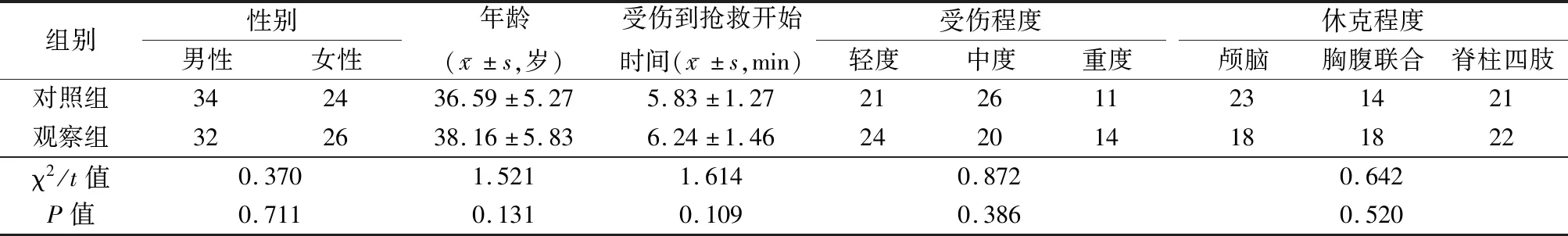
表1 2组性别、年龄、受伤到抢救开始时间、受伤程度和休克程度比较 (n=58,例数)
1.2入选标准和排除标准 入选标准:①患者存在明显严重损伤部位并合并有其他组织、器官损伤;②创伤严重程度评分≥16分;③失血过多,预计输红细胞>9 U,伴有低体温和代谢性酸中毒(pH<7.30);④预计手术时间超过2 h;⑤复苏过程伴有血流动力学不稳定;⑥患者家属知情且同意本研究方案。排除标准:①急性生理功能和慢性健康状况评分系统Ⅱ评分<25分;②急性心肌梗死、高血压、心脏病患者;③入院前曾使用大剂量糖皮质类激素;④家属不配合;⑤心源性休克;⑥严重脏器慢性疾病。
1.3治疗方法 患者进入抢救室后,首先迅速评估其损伤情况,监测其生命体征,建立静脉通道,保持呼吸道通畅,给予吸氧、心电图、血压等监测,对伴有颅脑损伤、胸腹损伤的患者立即进行床边超声、CT等影像学检查,对伴有外伤出血的患者进行加压包扎。对照组实施充分液体复苏:快速给予患者平衡液、胶体液输注,维持平均动脉压60~90 mmHg(1 mmHg=0.133 kPa),控制晶体液与胶体液的比例为2~4∶1。观察组给予限制性液体复苏:首先快速给予平衡盐液和胶体液输注后,维持平均动脉压维持在60~70 mmHg,然后减慢输液速度,控制晶体液与胶体液的比例为2∶1,限制液体量。2组均进行损伤控制术:初步复苏后进行以止血、控制污染为主要目的损伤控制性外科手术,手术时间控制在90 min 内。损伤控制术完成后送入ICU继续复苏与生命器官支持,待病情稳定后,再行确定性手术。
1.4观察指标
1.4.1临床指标 分别于复苏前后检测2组血清乳酸(blood lactic acid,BLA)、血红蛋白(hemoglobin,Hb)、血细胞比容(hematocrit,HCT)、血气碱剩余(base excess,BE)、凝血酶原时间(prothrombin time,PT)、活化部分凝血活酶时间(activated partial thromboplastin time,APTT)。
1.4.2NF-κB活性及血清和肽素、炎症因子指标 分别于复苏前后抽取外周静脉血5 mL,平均分为2份。其中1份直接3 500 r/min离心取上清,-80 ℃保存,采用酶联免疫吸附测定法检测血清和肽素、肿瘤坏死因子α(tumor necrosis factor-α,TNF-α)、白细胞介素6(interleukin-6,IL-6);另1份加入肝素抗凝,-80 ℃保存,用磷酸缓冲液悬浮血细胞,采用梯度密度离心法获得单个核细胞,调整单核细胞悬液细胞数为1×106个/mL,采用Wright-Giemsa染色法进行染色和镜检,确认获得单核细胞悬液后进行单核细胞培养: RPMI 1640 培养基,37 ℃,5%CO2,培养24 h后丢弃非贴壁细胞,调整细胞浓度,加入24孔板,同样条件再次培养12 h,采用凝胶阻滞电泳法检测外周血中单个核细胞中NF-κB表达。
1.4.3并发症发生率和病死率 比较2组弥散性血管内凝血(disseminated intravascular coagulation,DIC)、成人呼吸窘迫综合征(adult respiratory distresssyndrome,ARDS)和MODS发生率及病死率。
1.5统计学方法 应用SPSS 19.0统计软件分析数据。计数资料比较采用χ2检验;计量资料比较分别采用两独立样本的t检验和配对t检验。P<0.05为差异有统计学意义。
2 结 果
2.12组复苏前后BLA、Hb、HCT、BE、PT和APTT比较 复苏前,2组各指标差异均无统计学意义(P>0.05);复苏后,2组BLA、Hb、HCT、BE均较复苏前下降,PT和APTT均较复苏前上升,观察组BLA、PT、APTT均显著低于对照组,Hb、HCT、BE均显著高于对照组,差异有统计学意义(P<0.01)。见表2。
2.22组NF-κB活性、和肽素及炎症因子比较 复苏前,2组NF-κB、和肽素、TNF-α和IL-6差异均无统计学意义(P>0.05)。复苏后观察组NF-κB、和肽素、TNF-α和IL-6均较复苏前轻微升高,但差异无统计学意义(P>0.05);复苏后对照组NF-κB、和肽素、TNF-α、IL-6较复苏前显著升高(P<0.05);复苏后观察组NF-κB、和肽素、TNF-α和IL-6均低于对照组(P<0.05或P<0.01)。见表3。
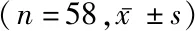
表2 2组BLA、Hb、HCT、BE、PT和APTT比较
*P值<0.05与复苏前比较(配对t检验)
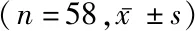
表3 2组NF-κB活性、和肽素及炎症因子比较
*P值<0.05与复苏前比较(配对t检验)
2.32组并发症发生率及病死率比较 观察组DIC、ARDS、MODS发生率及病死率均显著低于对照组,差异有统计学意义(P<0.05),见表4。
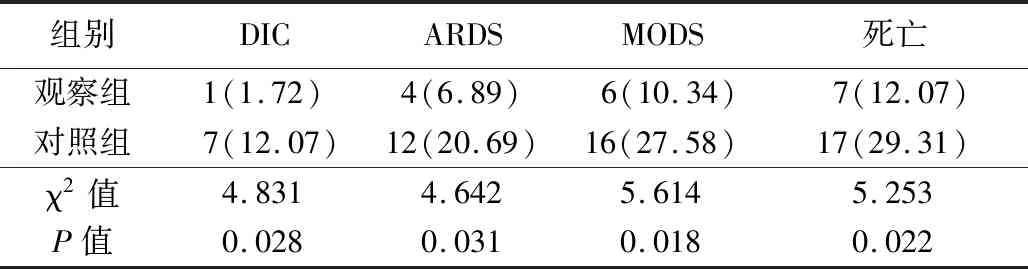
表4 2组并发症发生率及病死率比较 (n=58,例数,%)
3 讨 论
严重多发伤是急诊科最严重的危急重症之一,特别是伴有低血容量性休克的患者,其临床病死率为10%~40%[5]。严重多发伤患者由于大量失血导致休克,全身生理功能处于耗竭状态,各系统功能损伤严重,内环境发生紊乱,其中低温、凝血机制紊乱和代谢性酸中毒是导致严重多发伤伴休克患者死亡的最重要原因,临床称之为致死三联征[6]。多数患者失血过多,在就诊前已发生凝血功能障碍,多表现为凝血酶功能障碍以及凝血因子和血小板减少,液体复苏可能进一步加重凝血障碍;同时休克患者入院时的低体温会引起心排出量减少,引发心律失常、血红蛋白氧离曲线左移;失血过多状态下机体处于持续低灌注状态,氧代谢提高,乳酸累积导致代谢性酸中毒,从而会进一步加重凝血功能障碍[7]。此类患者的临床抢救应该进行迅速止血、损伤控制,同时进行液体复苏,改善酸中毒,稳定生命体征,再进行确定性手术,提高抢救成功率,降低病死率。
传统的充分液体复苏采取快速、大量输注晶体液的方式弥补体液丢失量,但是快速、大量液体复苏可能会进一步稀释血液,此时的患者已经伴有凝血功能障碍,血液稀释使凝血因子减少,不利于纤维蛋白交联产生凝血块,还会加重血小板功能障碍,导致凝血障碍[8],因而近些年提出采用限制性液体复苏抢救低血容量休克患者,认为限制性液体复苏能通过限制晶体液的输入稳定患者生命体征,降低并发症发生率以及病死率[9]。本研究比较了限制性液体复苏和充分液体复苏前后的临床指标,发现复苏后观察组BLA、PT、APTT均显著低于对照组(P<0.05),Hb、HCT、BE均显著高于对照组(P<0.05),观察组DIC、ARDS、MODS发生率及病死率均显著低于对照组(P<0.05)。组织缺氧时通过糖酵解途径生成乳酸,血清BLA是机体缺氧酸中毒和休克的重要指标[10]。BE同样是休克指标,正值代表体内碱储存过量,负值代表碱储存不足,即酸中毒[11]。观察组复苏后BLA显著低于对照组,虽BE仍为负值但观察组显著高于对照组,说明观察组酸中毒和休克改善程度优于对照组。Hb和HCT是贫血指标,PT和APTT是反映凝血功能的敏感性指标,严重多发伤休克患者PT和APTT延长多是由于失血导致凝血因子和纤维蛋白原的缺乏[12]。复苏后观察组Hb和HCT均显著高于对照组,PT和APTT均显著短于对照组,说明观察组贫血改善优于对照组,凝血功能改善优于对照组。这与陈磊等[13]报道相似,认为在伴有活动性出血休克时,限制性液体复苏通过限制性输入液体、控制患者血压处于低水平,可以更好地控制休克状态,恢复凝血功能,降低血BLA含量,恢复组织血液灌注,同时进行损伤控制术,直至完全止血,这样有利于抢救成功,降低DIC、ARDS、MODS发生率及患者病死率。
严重多发伤患者在遭受损伤后机体免疫系统被激活产生强烈炎症反应,过强烈的炎症反应以及失血休克易导致免疫功能紊乱,引起全身性炎症,发生脓毒血症、MODS,甚至死亡[14]。NF-κB是B淋巴细胞的核蛋白因子之一,能通过与增强子κB序列进行特异性结合而调控免疫球蛋白的转录。在正常状态下NF-κB是无活性的复合物,在机体首次受创发生重伤时,NF-κB受到激活后从复合物中解离,启动下游IL、TNF-α等多种炎症介质以及黏附分子、趋化因子等,介导放大应激反应,形成“网络化”、“瀑布化”免疫炎症反应,对机体形成“二次打击”,发生MODS[15]。本研究中,复苏前后观察组NF-κB、IL-6、TNF-α、和肽素均无显著变化,对照组上述因子均显著升高。其中TNF-α是机体反应最早、活性最强的炎性递质,能进一步激活下游炎症因子产生炎症联级反应;IL-6是晚于TNF-α出现的淋巴因子,能促使B细胞产生抗体,增强NK细胞的杀伤能力,是免疫炎症反应的执行者[16]。李伟等[17]通过监测严重多发伤患者外周血中NF-κB和多种炎症介质的变化,发现NF-κB、IL-6、TNF-α等指标在MODS患者中显著高于非MODS患者,认为能对严重多发伤的预后进行预测。和肽素是AVP的前体物质,AVP是一种应激性激素,能通过肾素-血管紧张素-醛固酮系统以及交感神经系统改变血浆渗透压、维持血流动力学稳定,与疾病严重程度呈正相关,是危重急症的预后监测指标[18]。但AVP半衰期短、不稳定,临床一般通过和肽素检测代替AVP作为预后预测指标[19]。本研究观察组采用限制性液体复苏,通过控制液体输注,维持机体最低消耗水平,有利于减轻体内氧化应激反应,降低了大量输液引起的缺血-再灌注损伤,能最大限度地减轻机体的过度免疫炎症反应,保持机体的平稳状态,直至可进行确定性手术,有利于降低MODS等多种并发症的发生率[20]。
本研究的局限性:仅限于来我院就诊的患者,在广度和深度上存在地域、人文等因素的差异,可能使分析结果存在误差。但本研究选用了熟练固定的操作人员,尽量避免人为因素的干扰。
综上所述,对严重多发伤伴低血容量性休克患者采用限制性液体复苏有利于稳定临床指标,改善凝血状态,下调NF-κB、炎症因子、和肽素水平,降低并发症发生率和病死率。

